آلرژی و حساسیت، واکنش های اغراق آمیز سیستم ایمنی بدن به موادی معمولاً بی ضرر هستند که در افراد عادی مشکلی ایجاد نمی کنند. این پاسخ ایمنی غیرطبیعی می تواند طیف وسیعی از علائم را در پی داشته باشد، از تحریکات خفیف پوستی یا تنفسی گرفته تا واکنش های شدید و تهدیدکننده زندگی. در ادامه اطلاعاتی درباره علائم و علل بروز آلرژی، نحوه تشخیص و درمان آن ارائه می شود.
آلرژی و حساسیت چیست؟
آلرژی واکنش سیستم ایمنی بدن به یک ماده خارجی (مانند گرده گل، سم زنبور عسل، پوسته بدن حیوان خانگی) یا ماده غذایی است که در اکثر افراد واکنشی ایجاد نمی کند.
سیستم ایمنی بدن موادی به نام آنتی بادی تولید می کند. آلرژی سبب می شود که سیستم ایمنی بدن آنتی بادی هایی تولید کند که آلرژن خاصی را با وجود بی ضرر بودن، آسیب رسان تشخیص دهد. واکنش سیستم ایمنی بدن در تماس با ماده حساسیت زا باعث التهاب پوست، سینوس ها، مجاری تنفسی یا دستگاه گوارش می شود.
شدت آلرژی در افراد مختلف، متفاوت است و طیف گسترده ای از واکنش های بدن را از تحریک مختصر تا شوک آنافیلاکسی (وضعیت اورژانسی و حتی کشنده) را دربرمی گیرد. در حالی که بیشتر آلرژی ها درمان قطعی ندارند، اما درمان هایی برای تسکین علائم بیماری وجود دارند.

علائم آلرژی و حساسیت
علائم آلرژی که به ماده حساسیت زا بستگی دارد، می تواند بر روی مجاری تنفسی، سینوس ها، حفره بینی، پوست و دستگاه گوارش تأثیر بگذارد. شدت واکنش های آلرژیک از خفیف تا شدید را شامل می شود. در برخی از موارد شدید، واکنش آنافیلاکسی رخ می دهد که بسیار خطرناک و حتی گاه کشنده است.
تب یونجه (رینیت آلرژیک)، می تواند موجب:
- عطسه کردن
- خارش بینی، چشم یا سقف دهان
- آبریزش و گرفتگی بینی
- آبریزش، قرمزی یا تورم چشم ها (التهاب ملتحمه/کنژونکتیویت)
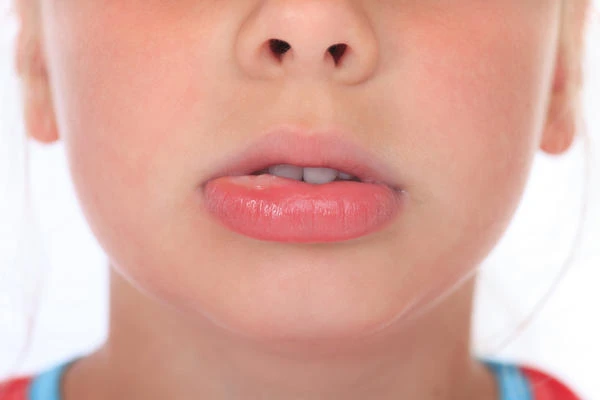
حساسیت غذایی می تواند باعث:
- گزگز و مور مور شدن درون دهان
- تورم لب، زبان، صورت یا گلو
- کهیر
- آنافیلاکسی
آلرژی به نیش حشرات می تواند منجر به:
- تورم ناحیه گسترده ای در محل گزیدگی (اِدِم)
- خارش یا کهیر سراسر بدن
- سرفه، احساس فشار روی قفسه سینه، خس خس سینه یا تنگی نفس
- آنافیلاکسی
حساسیت دارویی می تواند موجب:
- کهیر
- خارش پوست
- راش (عارضه های پوستی)
- تورم صورت
- خس خس سینه
- آنافیلاکسی
درماتیت آتوپیک (یک بیماری آلرژیک پوستی که اگزما نیز نامیده می شود) می تواند باعث:
- خارش پوست
- سرخی شدید پوست
- پوسته پوسته شدن، یا بلند شدن قسمت وسیعی از پوست
شوند.
آنافیلاکسی
برخی از انواع آلرژی مانند حساسیت به مواد غذایی و نیش حشرات می توانند باعث واکنش شدید آنافیلاکسی شوند. در موارد بسیار خطرناک، آنافیلاکسی به بدن شوک وارد می کند. علائم آنافیلاکسی عبارتند از:
- کاهش سطح هوشیاری
- افت فشار خون
- تنگی نفس شدید
- راش پوستی (عارضه های پوستی)
- سرگیجه
- نبض تند اما ضعیف
- تهوع و استفراغ
چه زمانی باید به پزشک مراجعه کرد
در صورت مشاهده علائم آلرژی و عدم بهبودی آن ها با داروهای معمول بدون نسخه باید به پزشک مراجعه کرد. اگر علائم آلرژی بعد از مصرف داروی جدیدی بروز کرد، باید فوراً به پزشک اطلاع داد.
در واکنش های شدید آلرژیک (آنافیلاکسی) با مراکز فوریت های پزشکی تماس گرفته و از آن ها کمک بخواهید. اگر دستگاه تزریق خودکار اپی نفرین دارید، فوراً آن را به فرد مبتلا تزریق کنید.
حتی اگر پس از تزریق اپی نفرین علائم بهبود یافت، باید به اورژانس مراجعه کرد تا پس از از بین رفتن اثر دارو علائم واکنش دوباره بروز نکنند.
اگر در گذشته دچار حمله شدید آلرژیک یا هرگونه علامت از واکنش آنافیلاکسی شده اید، به پزشک مراجعه کنید. ارزیابی، تشخیص و کنترل طولانی مدت آنافیلاکسی، فرآیندی پیچیده و زمان بر است، بنابراین بهتر است به یک متخصص آلرژی یا ایمونولوژی مراجعه کرد.
علل ابتلا به آلرژی و حساسیت
آلرژی زمانی بروز می کند که سیستم ایمنی بدن یک ماده بی ضرر را آسیب رسان تلقی کند. پس از آن، سیستم ایمنی در مقابله با ماده حساسیت زا آنتی بادی هایی را تولید می کند که در برابر آن ماده به حالت آماده باش قرار می گیرند. هنگامی که فرد مجدداً در معرض ماده حساسیت زا قرار می گیرد، این آنتی بادی ها موادی مانند هیستامین را که باعث علائم آلرژی می شوند، ترشح می کنند.
عوامل محرک آلرژی عبارتند از:
- مواد حساسیت زای موجود در هوا (آلرژن های استنشاقی): مانند گرده گل، پوسته بدن انسان و حیوانات (مانند شوره پوست، بزاق یا ادرار خشک شده)، ریزگردها (مایت های گرد و غبار) و کپک.
- غذاهای خاص: به ویژه بادام زمینی، انواع آجیل درختی (مانند گردو، بادام، فندق)، گندم، سویا، ماهی، صدف، تخم مرغ و شیر.
- نیش حشرات: مانند نیش زنبور عسل یا زنبور زرد.
- داروها: به ویژه پنی سیلین یا آنتی بیوتیک های با پایه پنی سیلین.
- لاتکس یا سایر موادی که با لمس آن ها واکنش های آلرژیک بروز می کند.

عوامل خطرساز (ریسک فاکتورها)
در موارد زیر احتمال بروز آلرژی بیشتر است:
- سابقه خانوادگی آسم یا آلرژی: مانند تب یونجه، کهیر یا اگزما. (یعنی اگر والدین یا خواهر و برادر شما آلرژی دارند، احتمال ابتلای شما نیز بیشتر است.)
- خردسال بودن: آلرژی ها اغلب در دوران کودکی شروع می شوند.
- ابتلا به آسم یا بیماری آلرژیک دیگر: داشتن یک بیماری آلرژیک، خطر ابتلا به انواع دیگر آلرژی را افزایش می دهد.
عوارض بیماری
آلرژی می تواند خطر بروز برخی بیماری های دیگر را افزایش دهد. از این بیماری ها می توان به موارد زیر اشاره کرد:
- آنافیلاکسی: حساسیت های شدید، فرد را بیشتر در معرض خطر این واکنش آلرژیک خطرناک قرار می دهد. غذاها، داروها و نیش حشرات شایع ترین عوامل محرک آنافیلاکسی می باشند. این وضعیت یک فوریت پزشکی است و می تواند کشنده باشد.
- آسم: آلرژی می تواند نشانه ای از ابتلای فرد به آسم باشد (واکنش سیستم ایمنی بدن که بر مجاری تنفسی و قدرت تنفس تأثیر می گذارد). در بسیاری از موارد، آسم در اثر قرارگیری در معرض ماده حساسیت زا در محیط بروز می کند (آسم آلرژیک).
- سینوزیت و عفونت گوش و ریه ها: در صورت ابتلا به تب یونجه (رینیت آلرژیک) یا آسم، خطر بروز عفونت های مکرر در سینوس ها، گوش میانی و دستگاه تنفسی (مانند برونشیت) بیشتر است. التهاب ناشی از آلرژی می تواند مجاری را مسدود کرده و زمینه را برای رشد باکتری ها فراهم کند.
پیشگیری از بروز بیماری
پیشگیری از بروز واکنش های آلرژیک به نوع آلرژی بستگی دارد. راهکارهای زیر می توانند در پیشگیری از بروز آن ها مؤثر باشند:
- دوری از عوامل محرک: حتی اگر تحت درمان آلرژی هستید، باز هم سعی کنید در معرض عوامل تحریک کننده قرار نگیرید. به عنوان مثال، اگر به گرده گیاهان حساسیت دارید، هنگامی که مقدار آن در هوا زیاد است، در و پنجره ها را ببندید. اگر به مایت گرد و غبار حساسیت دارید، محیط زندگی خود را گردگیری و جارو کنید و ملحفه ها را با آب داغ بشویید.
- دفترچه ای برای ثبت علائم: برای پی بردن به عوامل ایجاد یا تشدیدکننده علائم آلرژی، فعالیت هایی که انجام می دهید، مواد غذایی که مصرف می کنید، زمان بروز علائم و مواردی که به نظر کمک کننده می باشند را یادداشت کنید. این کار می تواند به شما و پزشک در شناسایی عوامل محرک کمک کند و یک الگوی رفتاری و علامتی را نشان دهد.
- دستبند هشدار پزشکی: در صورت بروز علائم شدید آلرژیک و ناتوانی در برقراری تماس، این دستبند (یا گردنبند) شرایط شما را به پزشک یا نزدیکانتان اطلاع می دهد. این امر به ویژه برای انواع تهدیدکننده زندگی (مانند آنافیلاکسی) اهمیت دارد.
تشخیص آلرژی و حساسیت
معمولاً اقداماتی که برای ارزیابی آلرژی انجام می شوند عبارتند از:
- مصاحبه با پزشک: پزشک برای بررسی دقیق علائم، سؤال های زیادی می پرسد. این شامل پرسش در مورد سابقه پزشکی، علائم خاص، زمان و مکان بروز علائم، و عوامل مشکوکی است که ممکن است باعث واکنش شده باشند.
- معاینه بالینی بیمار.
- درخواست از بیمار برای یادداشت علائم و عوامل محرک: این کار به شناسایی الگوها و عوامل احتمالی کمک می کند.
در صورت وجود حساسیت غذایی اقداماتی که پزشک انجام می دهد عبارتند از:
- درخواست یادداشت جزئیات غذاهایی که مصرف می شود از بیمار (دفترچه غذایی).
- پرسش در رابطه با حذف آزمایشی غذایی که به نظر می رسد مشکل ساز باشد.
گاهی پزشک انجام یک یا هر دو آزمایش زیر را تجویز می کند. با این حال، باید توجه داشت که نتایج آزمایش های آلرژی می توانند مثبت یا منفی کاذب باشند و همیشه باید در کنار شرح حال بالینی تفسیر شوند.
- تست پوستی (Skin Prick Test / Scratch Test): پزشک یا پرستار پوست را خراش داده و آن را در معرض مقدار کمی از پروتئین های موجود در مواد حساسیت زا قرار می دهد. حساسیت به ماده باعث ایجاد کهیر (برجستگی قرمز و خارش دار) در محل آزمایش می شود. این تست معمولاً برای تشخیص آلرژی های تنفسی، غذایی و به نیش حشرات استفاده می شود.
- تست خون (Specific IgE Blood Test): آزمایش اختصاصی بررسی ایمونوگلوبولین E (sIgE) که آزمایش رادیوآلرگوسوربنت (Radioallergosorbent Test/RAST) یا آزمایش ایمونوکپ (ImmunoCAP) نامیده می شود، میزان آنتی بادی های ایجادکننده آلرژی (آنتی بادی های ایمونوگلوبین E) را در جریان خون اندازه گیری می کند. نمونه خون به آزمایشگاه ارسال شده و برای تشخیص حساسیت به آلرژن های احتمالی آزمایش می شود. این تست به ویژه برای افرادی که نمی توانند تست پوستی انجام دهند (مانند کسانی که داروی ضدحساسیت مصرف می کنند یا شرایط پوستی خاصی دارند) مفید است.
اگر پزشک به عامل دیگری غیر از آلرژی شک کند، انجام آزمایش های دیگری را برای تشخیص یا رد علل احتمالی تجویز می کند تا به یک تشخیص دقیق برسد.
درمان آلرژی و حساسیت
درمان های آلرژی عبارتند از:
- اجتناب از تماس با آلرژن: پزشک به بیمار در تشخیص عوامل محرک و راه های اجتناب از قرارگیری در معرض آن ها کمک می کند. این کار مهم ترین مرحله در پیشگیری از بروز واکنش های آلرژیک و کاهش علائم آن است.
- داروها: بسته به نوع حساسیت، داروها می توانند واکنش سیستم ایمنی بدن را کاهش داده و علائم را تسکین دهند. داروها به اشکال مختلف قرص یا شربت، اسپری بینی یا قطره چشم موجود بوده و تجویز می شوند.
- ایمونوتراپی (حساسیت زدایی): گاهی برای درمان یا بهبود حساسیت های شدید یا آلرژی هایی که با کمک سایر روش های درمانی برطرف نشده اند، ایمنی درمانی با آلرژن تجویز می شود. این درمان به صورت رشته ای از تزریقات منظم عصاره مواد حساسیت زا برای چندین سال است. یکی دیگر از اشکال ایمونوتراپی، استفاده از قرصی است که زیر زبان قرار می گیرد تا حل شود. از داروهای زیرزبانی برای درمان برخی از حساسیت ها به گرده گیاهان استفاده می شود.
- اپی نفرین: در موارد ابتلا به حساسیت های شدید، همواره بیمار باید سرنگ تزریق اپی نفرین به همراه خود داشته باشد. با توجه به واکنش های شدید آلرژی، اپی نفرین می تواند تا زمانی که بیمار تحت مراقبت فوریت های پزشکی قرار می گیرد، علائم را کاهش دهد.
سبک زندگی و درمان های خانگی
برخی علائم آلرژی با درمان خانگی بهبود می یابند:
- گرفتگی سینوس و علائم تب یونجه: این موارد با شستشوی بینی و سینوس ها با محلول آب و نمک بهبود می یابند. می توانید از نتی پات ها (Neti pots) یا بطری های مخصوصی جهت تخلیه ترشحات مخاطی و محرک ها از بینی استفاده کنید. با این وجود، استفاده نادرست از نتی پات یا دستگاه های دیگر می تواند منجر به عفونت شود.
- علائم آلرژی به ذرات معلق در هوای خانه: شستشوی مکرر ملحفه ها و عروسک های پارچه ای با آب گرم، کاهش رطوبت هوا، جارو و گردگیری خانه و استفاده از کف پوش به جای فرش ها باعث کاهش میزان مایت های گرد و غبار یا پوسته بدن حیوانات خانگی در منزل می شود.
- علائم حساسیت به کپک: با تهویه مناسب و رطوبت گیرها، می توانید رطوبت نواحی مرطوب خانه مانند حمام و آشپزخانه را کاهش دهید. نشتی های داخل و خارج خانه باید برطرف شوند.
درمان های جایگزین
دستورالعمل های بالینی نشان می دهد که در موارد ابتلا به رینیت آلرژیک، طب سوزنی می تواند کمک کننده باشد.
آمادگی برای ملاقات با پزشک
بهتر است در صورت مشاهده علائم ناشی از آلرژی به پزشک مراجعه کنید. در صورت لزوم، به متخصص آلرژی ارجاع داده می شوید.
آن چه می توانید انجام دهید
از پزشک خود درباره مصرف یا توقف مصرف داروها پیش از ملاقات سوال کنید. به عنوان مثال، آنتی هیستامین ها نتایج تست پوستی آلرژی را تحت تأثیر قرار می دهند.
فهرستی از موارد زیر تهیه کنید:
- علائم و زمان بروز آن ها، حتی آن دسته که به نظر ارتباطی با بیماری ندارند.
- سابقه آلرژی و آسم در خانواده.
- نام و مقدار داروها، ویتامین ها یا سایر مکمل هایی که مصرف می کنید.
سوالاتی که می خواهید از پزشک بپرسید.
برخی سوالات اساسی که بهتر است از پزشک خود بپرسید عبارت اند از:
- احتمالاً چه عاملی باعث بروز این علائم در من شده است؟
- آیا علل احتمالی دیگری نیز وجود دارد؟
- آیا به آزمایش های آلرژی احتیاج دارم؟
- آیا باید به متخصص آلرژی مراجعه کنم؟
- چه درمانی را پیشنهاد می کنید؟
- بیماری های دیگری هم دارم، چگونه می توانم آن ها را با هم به بهترین وجه مدیریت کنم؟
- چه علائمی خطرناک هستند؟ آیا باید به خانواده و دوستان خود اطلاع دهم؟
علاوه بر این سوالات، در پرسیدن هر سوال دیگری که برایتان پیش آمده است، تردید نکنید.
از پزشک چه انتظاری می رود
سوالاتی که ممکن است پزشک بپرسد عبارتند از:
- آیا اخیراً به سرماخوردگی یا عفونت تنفسی دیگری مبتلا شده اید؟
- آیا علائم در ساعات مشخصی بدتر می شوند؟
- چه چیزهایی علائم را بهبود بخشیده یا تشدید می کنند؟
- آیا علائم در قسمت هایی از خانه یا محل کار تشدید می شوند؟
- آیا حیوان خانگی دارید؟ و آیا وارد اتاق خواب می شود؟
- آیا هوای منزل یا محل کار مرطوب بوده و یا در آن ها نشتی آب وجود دارد؟
- آیا سیگار می کشید یا در معرض دود سیگار یا سایر آلاینده ها قرار دارید؟
- تاکنون چه روش های درمانی را امتحان کرده اید؟ آیا مؤثر بوده اند؟






























دیدگاه خود را به اشتراک بگذارید.