آسم یکی از شایع ترین بیماری های مزمن ریوی است که با التهاب و انقباض راه های هوایی باعث دشوار شدن تنفس می شود. ابتلا به این بیماری در هر سنی ممکن است رخ دهد. در ادامه اطلاعاتی درباره علائم و علل بروز آسم، نحوه تشخیص و درمان آن ارائه می شود.
بیماری آسم چیست؟

آسم عارضه ایست که طی آن مجرای تنفسی باریک و متورم و گاه بیش از حد معمول در آن مخاط تولید می شود. این عارضه، باعث دشواری در تنفس و در نتیجه سرفه، خس خس سینه هنگام بازدم و تنگی نفس می شود.
در بعضی افراد، آسم خفیف بوده و خیلی آزاردهنده نمی باشد، اما برای عده ای دیگر می تواند مشکل بزرگی باشد که فعالیت های روزانه را مختل می کند چرا که منجر به حمله های به شدت خطرناک آسم می شوند.
آسم درمان قطعی ندارد اما می توان علائم آن را کنترل کرد. از آن جا که در اغلب موارد شدت و علائم این بیماری با گذشت زمان تغییر می کند، برای پیگیری علائم و شرایط بیماری و درنهایت انتخاب درمان مناسب، باید تحت نظر مداوم پزشک قرار داشت.
علائم بیماری آسم
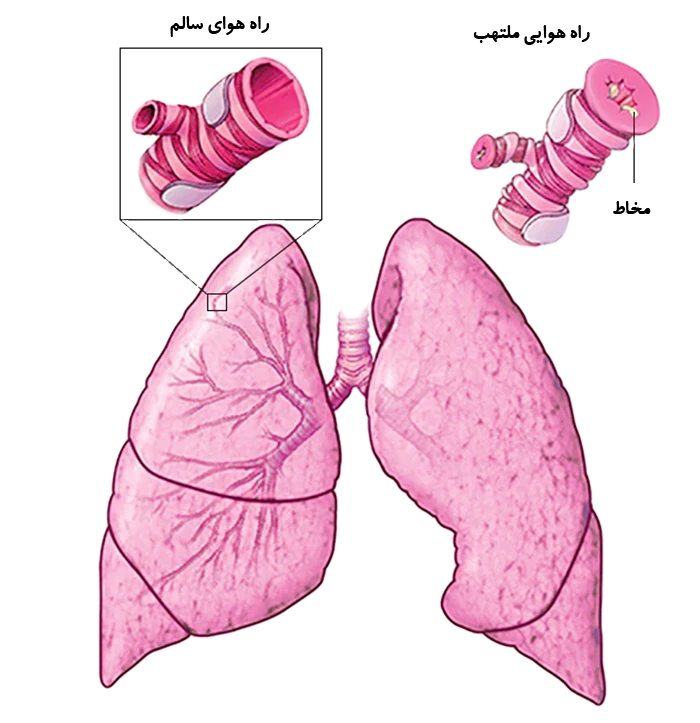
علائم آسم هر شخصی با شخص دیگر متفاوت است. ممکن است بیمار به ندرت دچار حمله های آسم شود، یا فقط در زمان های خاصی (مثلاً هنگام ورزش کردن) علائم بیماری را تجربه کند یا این نشانه ها به طور مداوم وجود داشته باشند.
علائم کلی آسم عبارتند از:
- تنگی نفس
- فشار و درد در قفسه سینه
- خس خس سینه هنگام بازدم (که یکی از علائم شایع آسم کودکان است).
- اختلال خواب که در نتیجه تنگی نفس، سرفه و خس خس سینه ایجاد می شوند.
- در نتیجۀ ابتلا به ویروس های تنفسی مانند سرماخوردگی و آنفولانزا، سرفه یا خس خس سینه شدید و بدتر می شود.
علائمی که بروز آن ها نشان دهنده وخیم تر شدن بیماری است:
- تکرار بیشتر علائم و نشانه های بیماری که آزار دهنده می باشند.
- سخت شدن تنفس، در این حالت می توان به کمک دستگاهی (پیک فلومتر) عملکرد ریه ها را ارزیابی کرد.
- نیاز بیشتر به استفاده از اسپری های تسکین دهنده سریع الاثر استنشاقی مانند سالبوتامول.
در برخی افراد نشانه ها و علائم آسم در موقعیت های خاصی تشدید می شوند:
- آسم ناشی از ورزش. معمولاً در هوای سرد و خشک علائم آن شدیدتر هم می شود.
- آسم وابسته به شغل، در نتیجه مواد تحریک کننده ای که ممکن است در محل کار وجود داشته باشند -مانند دود حاصل از سوختن مواد شیمیایی، گاز ها یا گرد و غبار- بروز می کند.
- آسم ناشی از حساسیت، که در نتیجه حساسیت به ذرات موجود در هوا مانند گرده ها، هاگ های انواع قارچ ها، ضایعات دفع شده از سوسک یا پوسته های خشک و بزاق ترشح شدۀ حیوانات اهلی ایجاد می شود.
چه زمانی باید به پزشک مراجعه کرد
در موارد اورژانسی
حمله های آسمی شدید می توانند مرگبار باشند. با پزشک خود در مورد آن چه که می توان حین وخیم تر شدن علائم انجام داد و این که چه زمانی باید به اورژانس مراجعه کرد صحبت کنید.
علائم اورژانسی آسم عبارتند از:
- تنگی نفس یا خس خس سینه که به سرعت بدتر می شود.
- حتی پس از استنشاق اسپری، هیچ بهبودی حاصل نمی شود.
- هنگام انجام کمترین فعالیت فیزیکی هم، نفس تنگ می شود.
با پزشک خود درموارد زیر تماس بگیرید:
- اگر فکر می کنید دچار آسم هستید. اگر به مدت چندین روز است که علائمی مانند سرفه های مکرر یا خس خس سینه یا سایر علائم آسم را تجربه می کنید به پزشک مراجعه کنید. درمان زود هنگام آسم از صدمه دیدن ریه در طولانی مدت و بدتر شدن بیماری جلوگیری می کند.
- کنترل بیماری پس از تشخیص. اگر نسبت به بیماری خود مطلع هستید، لازم است برای کنترل آن با پزشک خود همکاری داشته باشید. مراقبت های طولانی مدت و طیق برنامه می تواند به مرور شرایط بیماری را بهتر کرده و از بروز حمله های مرگبار آسم جلوگیری کند.
- تشدید علائم بیماری. اگر داروها، علائم و نشانه های بیماری را بهبود نبخشیده و مکرراً به اسپری های تسکین دهنده سریع الاثر نیاز پیدا کردید، بلافاصله با پزشک تماس بگیرید.
- مقدار داروی تجویز شده را بدون مشورت با پزشک افزایش ندهید. استفاده بیش از حد از داروهای آسم می تواند باعث ایجاد عوارض جانبی و حتی بدتر شدن بیماری شود.
- ارزیابی و تجدید نظر در درمان. علائم و شدت بیماری آسم در طول زمان تغییر می کند. به همین منظور بهتر است برنامه منظمی برای ملاقات با پزشک چیده شده تا علائم بررسی شده و در صورت لزوم تغییرات لازم در درمان اعمال شود.
علل ابتلا به بیماری آسم
هنوز علت این که چرا گروهی به آسم مبتلا می شوند مشخص نشده است، اما به نظر می رسد که احتمالاً ترکیبی از فاکتورهای محیطی و ژنتیکی عامل آن می باشند.
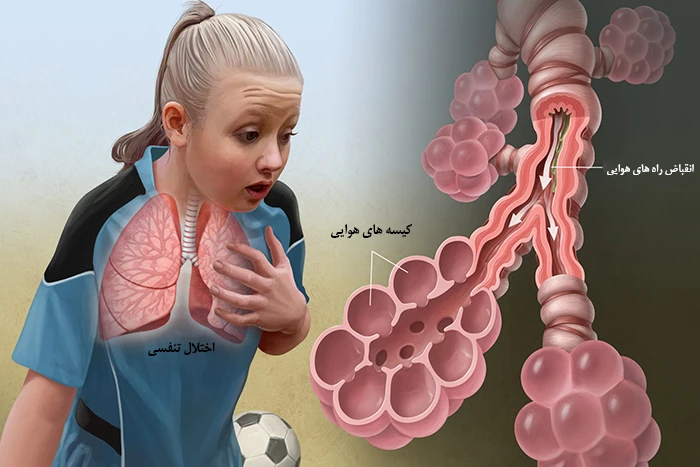
محرک های آسم
قرار گرفتن در معرض محرک های مختلف و مواد ایجاد کننده آلرژی (آلرژن ها) می تواند سبب به وجود آمدن علائم و نشانه های آسم شود. محرک های آلرژی در افراد مختلف متفاوت بوده و می توانند شامل مواد زیر باشند:
- آلرژن های موجود در هوا مثل گرده گیاهان، مایت های گرد و غبار، هاگ قارچ ها، مو یا پوست های خشک شده بدن حیوانات یا ضایعات دفع شده سوسک ها
- عفونت های تنفسی مثل سرماخوردگی
- فعالیت های جسمانی
- هوای سرد
- آلاینده های هوا و عوامل تحریک کننده ای مانند دود
- برخی از داروها مانند مسدود کننده های بتا (بتابلاکر)، آسپیرین و داروهای ضد التهابی غیر استروییدی مثل ایبوپروفن (ادویل، مورتین آی بی و غیره) و ناپروکسن سدیم
- تغییر شدید وضعیت روحی و استرس
- سولفیت ها و مواد نگه دارنده اضافه شده به بعضی از مواد غذایی و نوشیدنی ها مانند میگو، میوه های خشک شده، سیب زمینی فرآوری شده، آبجو و شراب
- رفلاکس معده به مری، که در آن اسید معده به سمت گلو و مری بر می گردد.
عوامل خطرساز (ریسک فاکتورها)
عواملی که به نظر می رسد خطر ابتلا به آسم را افزایش می دهند عبارتند از:
- ابتلای یکی از افراد درجه یک خانواده مانند والدین یا خواهر و برادر به آسم
- ابتلا به نوع دیگری از آلرژی بنام آتوپیک درماتیتس (اگزما) که باعث قرمزی و خارش پوست می شود یا تب یونجه که باعث آبریزش و خارش چشم ها می شود.
- اضافه وزن
- مصرف دخانیات
- قرار گرفتن مداوم در معرض دود سیگار
- قرار گرفتن در معرض دود اگزوز ماشین یا انواع دیگر از آلودگی ها
- قرار گرفتن در معرض محرک های شغلی مانند مواد شیمیایی مورد استفاده در کشاورزی، آرایشگری و صنعتی.
عوارض بیماری
عوارض آسم عبارتند از:
- علائم بیماری که مانع خوابیدن، کار کردن یا انجام سایر فعالیت ها می شود.
- غیبت مداوم از محل کار یا نرفتن به مدرسه به دلیل عود آسم
- باریک شدن دائمی لوله هایی که هوا را وارد به ریه ها و از آن خارج می کند (لوله های نایژه ای)، که این موضوع روی چگونگی و کیفیت تنفس اثر می گذارد.
- نیاز به مراقبت های اورژانسی و بستری شدن در بیمارستان در نتیجه حمله های شدید آسم
- اثرات جانبی استفاده طولانی مدت از داروهایی که برای کنترل آسم شدید استفاده می شود.
درمان به موقع، اثر به سزایی در پیشگیری از بروز عوارض کوتاه مدت و بلند مدت ناشی از آسم دارد.
پیشگیری از بروز بیماری
در حالی که راهی برای جلوگیری از بروز آسم وجود ندارد، می توان به کمک پزشک برنامه مناسبی را برای کنترل شرایط و پیشگیری از حمله های آسمی تنظیم کرد:
- پیروی از برنامه تنظیم شده کنترل بیماری. به همراه تیم درمانی خود برنامه ای برای کنترل بیماری، حمله های آسم و مصرف داروها تنظیم کرده و به دقت از آن پیروی کنید. آسم یک بیماری مزمن است که به درمان و نظارت منظم نیاز دارد . کنترل درمان می تواند احساس کنترل داشتن بر روی زندگی را نیز به وجود آورد .
- واکسیناسیون در مقابل آنفولانزا و ذات الریه. با واکسیناسیون منظم می توان از ابتلا به آنفولانزا و ذات الریه (پنومونی) که از عوامل تحریک کننده در تشدید آسم هستند جلوگیری کرد.
- شناسایی و دوری از محرک های بروز آسم. شماری از آلرژن ها و محرک ها -از گرده ها و کپک ها گرفته تا هوای سرد و آلوده- می تواند باعث حملات آسم شوند. عوامل ایجاد کننده و تشدید کننده بیماری خود را شناسایی کنید و برای دوری و اجتناب از آن ها گام های لازم را بردارید.
- نظارت و مراقبت لازم بر روی وضعیت تنفس. باید بتوان علائم و نشانه های خطرناک یک حمله قریب الوقوع آسم مانند سرفه های جزئی، خس خس سینه یا تنگی نفس را تشخیص داد. از آن جا که ممکن است قبل از بروز هر گونه علائم یا نشانه ای، عملکرد ریه تضعیف شود، به طور منظم حجم تنفسی خود را با یک پیک فلومتر خانگی اندازه گیری و یادداشت کنید، پیک فلومتر شدت بازدم را می سنجد. پزشک می تواند چگونگی مراقبت بر جریان تنفسی خود در خانه را به شما بیاموزد.
- تشخیص و درمان زود هنگام حملات. واکنش به موقع هنگام شروع حمله های آسمی می تواند باعث کاهش شدت و طول مدت آن شود. به علاوه در بسیاری موارد برای کنترل علائم نیاز به استفاده از داروهای زیادی نمی باشد. کاهش مقدار جریان تنفسی نشان دهنده احتمال بروز یک حمله آسمی است، در این هنگام داروها را طبق دستورالعمل مصرف کرده و از انجام هرگونه فعالیتی که باعث وخامت بیماری می شود پرهیز کنید. اگر علائم بهبود پیدا نکرد یا تشدید شد، به پزشک یا اورژانس مراجعه کنید.
- مصرف داروها مطابق دستورالعمل های داده شده. حتی اگر به نظر شرایط بیماری رو به بهبود می باشد بدون مشاوره با پزشک میزان و نوع داروها را تغییر ندهید. بهتر است در ملاقات هایی که با پزشک خود دارید داروها را به او نشان دهید، در این حالت پزشک مطمئن می شود که از داروی درست با دز مناسب استفاده می کنید.
- توجه به میزان مصرف اسپری های استنشاقی سریع الاثر. نیاز بیشتر از حد معمول به اسپری (مانند آلبوترول) نشان دهنده آن است که بیماری تحت کنترل نبوده و باید برای تغییر برنامه درمانی به پزشک مراجعه کنید.
تشخیص بیماری آسم
معاینه جسمی
پزشک، برای رد کردن بیماری های احتمالی مانند عفونت های تنفسی یا بیماری مزمن انسدادی ریه (COPD)، بیمار را معاینه می کند. همچنین معمولاً سؤالاتی درباره علائم و نشانه ها و ابتلا به هرگونه بیماری دیگری پرسیده خواهد شد.
آزمایشی برای سنجش عملکرد ریه
برای اندازه گیری میزان هوای جا به جا شده هنگام تنفس، آزمایش های بررسی عملکرد ریه انجام می شود، این آزمایش ها عبارتند از:
- دم سنجی (اسپیرومتری). در این آزمایش با اندازه گیری سرعت بازدم و مقدار هوایی که شخص بعد از یک دم عمیق می تواند بیرون دهد، میزان باریک شدن نایژه ها تخمین زده می شود.
- ارزیابی اوج جریان تنفسی (پیک جریان هوا). پیک فلومتر وسیله ساده ای است که شدت قدرت بازدم را می سنجد. نتیجه ای پایین تر از مقدار طبیعی، نشان دهنده عملکرد ضعیف ریه ها و احتمالاً وخیم تر شدن روند بیماری است. پزشک دستورالعمل های لازم را در مورد نحوه ارزیابی پیک های پایین تر از حد عادی و مراقبت های لازم ارائه خواهد داد.
اغلب آزمایش های عملکرد ریه قبل و پس از مصرف داروهای گشاد کننده مجاری هوایی (برونکودیلاتور) مثل آلبوترول انجام می شوند. اگر پس از استفاده از این داروها عملکرد ریه ها بهبود پیدا کرد، به احتمال قوی مبتلا به آسم هستید.
آزمایش های تکمیلی دیگر
تست های دیگری که در تشخیص آسم موثرند عبارتند از:
- تست چالش متاکولین. متاکولین یک محرک شناخته شده برای آسم می باشد. هنگام تنفس این محرک، مجاری هوایی باریک و تنگ می شود. اگر به این محرک واکنش نشان دهید احتمالاً به آسم مبتلا شده اید. این تست زمانی گرفته می شود که جواب آزمایش های اولیه عملکرد ریه عادی بوده است.
- تصویر برداری تشخیصی. یک رادیوگرافی ساده از قفسه سینه می تواند به شناسایی هر ساختار غیرمعمول یا بیماری (مثل عفونت) که باعث بروز یا تشدید مشکلات تنفسی می شود، کمک کند.
- تست آلرژی. این تست را می توان به وسیله آزمایش بر روی پوست یا خون انجام داد. به کمک این تست هرگونه آلرژی نسبت به حیوانات خانگی، گرد و غبار، کپک یا گرده گیاهان مشخص می شود. در بعضی موارد، زمانی که نوع محرک آلرژی مشخص می شود، پزشک توصیه می کند تا داروهای مهارکننده آلرژی تزریق شود.
- تست نیتریک اکسید. این آزمایش مقدار گاز نیتریک اکسید موجود در تنفس را می سنجد. ممکن است تورم مجاری هوایی یکی از علائم آسم- منجر به افزایش بیشتر از حد معمول نیتریک اکسید در هوای تنفسی شود. انجام این تست خیلی رایج نمی باشد.
- بررسی خلط ائوزونوفیلی. در این آزمایش، وجود یک نوع گلبول سفید خاص (ائوزونوفیل) در خلط بیمار (مخلوطی از مخاط و بزاق) هنگامی که با سرفه تخلیه می شود- بررسی می شود. زمانی که علایم بیماری بروز می کند ائوزینوفیل ها در خلط موجود می باشند، و می توان آن ها را با روش رنگ آمیزی سلولی رز مشاهده کرد.
- آزمایش تحریک آسم ناشی از ورزش و سرماخوردگی. در این آزمایش ها، پزشک میزان انسداد مجاری هوایی را قبل و بعد از فعالیت بدنی بسیار شدید یا چند دقیقه تنفس در هوای سرد می سنجد.
طبقه بندی آسم
برای تشخیص شدت آسم، پزشک نوع و شدت علائم و همچنین نتایج معاینه و تست ها را در نظر می گیرد.
تعیین شدت آسم باعث می شود تا پزشک بهترین راه درمانی را انتخاب کند. شدت و علائم آسم در طول زمان تغییر می کند و در نتیجه ممکن است درمان نیز تغییر داده شود.
آسم در 4 گروه اصلی طبقه بندی می شود:
| طبقه بندی آسم | علائم |
| با فاصله و خفیف | علائم خفیف در حداکثر دو روز در یک هفته یا دو شب در یک ماه |
| خفیف مداوم | بیش از دو بار در هفته، اما فقط روزی یک بار |
| متوسط مداوم | هر روز و بیش از یک شب در هفته |
| شدید مداوم | در کل روز در بیشتر اوقات و مکرراً در شب |
درمان بیماری آسم
پیشگیری و کنترل مداوم بیماری، عوامل اصلی جلوگیری از بروز حملات عصبی هستند. درمان به صورت تشخیص عوامل تحریک کننده و انجام اقدامات لازم برای دوری کردن از آن ها و بررسی وضعیت تنفسی به منظور اطمینان از مناسب بودن داروها و دوز مصرفی آن ها می باشد. در صورت عود بیماری باید از اسپری های استنشاقی سریع الاثر استفاده کرد.
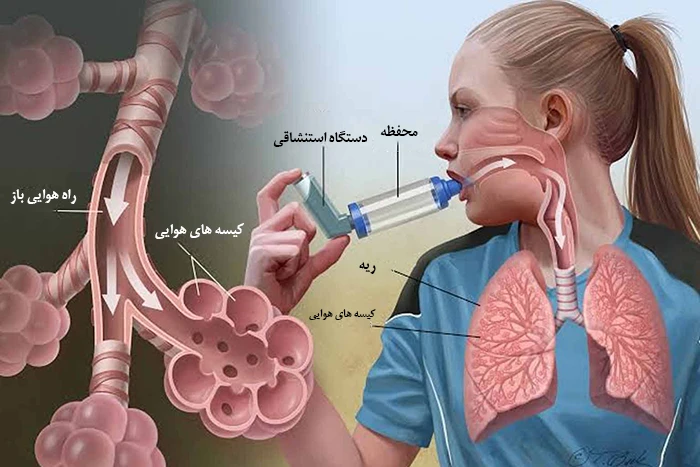
داروها
تجویز متناسب دارو به عوامل متعددی مانند سن، نشانه های بیماری، محرک های آن و آن چه که برای تحت کنترل قرار دادن بیماری مؤثر است بستگی دارد.
داروهای پیشگیری کننده و کنترل بیماری برای طولانی مدت، تورم (التهاب) مجاری هوایی (که باعث بروز علائم و نشانه های بیماری می شوند) را کاهش می دهد. اسپری های تسکین دهنده سریع الاثر (برونکودیلاتورها / متسع کننده های نایژه) به سرعت مجاری هوایی متورم را -که باعث اختلال در تنفس شده اند- متسع و گشاد می کند. در بعضی موارد استفاده از داروهای ضد آلرژی ضروری است.
داروهای کنترل طولانی مدت آسم. عموماً به صورت روزانه مصرف شده و اساس درمان آسم می باشند. این دارو ها به صورت روزانه آسم را کنترل کرده و احتمال بروز حمله های آسم را کاهش می دهند. از این داروها می توان به موارد زیر اشاره کرد:
- کورتیکواستروئید های استنشاقی. این دارو ها شامل فلوتیکازون پروپیونات، بودزوناید، سیکلوزوناید، بکلومتازون، مومتازون و فلوتیکازون فوروات می باشند. گاهی لازم است این داروها برای چندین روز تا چندین هفته مصرف شوند تا بهترین اثر را داشته باشند. برخلاف کورتیکواستروئیدهای خوراکی، کورتیکو استروئید های استنشاقی خطر نسبتاً کمتری در ایجاد عوارض جانبی جدی دارند.
- مهارکننده های لکوترین. این دارو های خوراکی مانند مونته لوکاست، زفیرلوکاست و زیلوتون علائم بیماری را تسکین می دهند. شواهدی مبنی بر ارتباط مونته لوکاست با بروز واکنش های روانشناختی مانند آشفتگی، پرخاشگری، توهم، افسردگی و افکار خودکشی مشاهده شده است. اگر هر کدام از این موارد را تجربه کردید، سریعاً با پزشک خود صحبت کنید.
- اسپری های استنشاقی ترکیبی. این دارو ها فلوتیکازون-سالمترول (ادویر)، بودزوناید-فورموترول (سیمبیکورت)، فورموترول-مومتازون (دولرا) و فلوتیکازون فوروات-ویلانترول (الیپتا)- بتا آگونیست های طولانی اثر همراه با یک کورتیکواستروئید می باشند.
- تئوفیلین. تئوفیلین قرصی است که به صورت روزانه مصرف می شود و با شل کردن ماهیچه های اطراف مجاری تنفسی به باز نگه داشتن و اتساع آنها کمک می کند. این دارو به اندازه سایر داروهای آسم تجویز نمی شود و در دوره مصرف می بایست به طور منظم آزمایش خون داد.
داروهای تسکین دهنده سریع الاثر. در صورت نیاز، برای تسکین سریع علائم بیماری در هنگام حمله آسم مورد استفاده قرار می گیرند. ممکن است بنا بر توصیه پزشک استفاده از آن قبل از ورزش و تمرین های فیزیکی نیز ضروری باشد. انواع داروهای تسکین دهنده سریع عبارتند از:
- آگونیست های کوتاه اثر بتا. این برونکودیلاتورهای استنشاقی تسکین دهنده سریع در عرض چند دقیقه تأثیر خود را نشان داده و درحین حمله آسم، علائم بیماری را به سرعت کاهش می دهند. این داروها شامل آلبوترول (سالبوتامول) و لوالبوترول (زوپنکس) می باشند. آگونیست های کوتاه اثر بتا را می تونا با وسیله خاصی به اسم نبولایزر به داخل ریه فرستاد.
- عوامل آنتی کولینرژیک (متوقف کننده گذر پیام رسان های عصبی از اعصاب پاراسمپاتیک). مانند سایر برونکودیلاتورها، ایپراتروپیوم (آتروونت) و تیوتروپیوم (اسپیریوا) به سرعت اثر کرده و عضلات مجاری هوایی را شل می کنند، در نتیجۀ اثر این داروها، تنفس تسهیل می شود. اغلب از این داروها برای آمفیزم و برونشیت مزمن استفاده می شود اما در درمان آسم هم کاربرد دارند.
- کورتیکواستروئیدهای خوراکی و داخل وریدی. این داروها از جمله پردنیزون ها (پردنیزون اینتنسول) و متیل پردنیزولون ها (مدرول، دپومدرول، سولو-مدرول) - مجاری هوایی را که در نتیجه آسم ملتهب شده اند تسکین می دهند. استفاده طولانی مدت از این داروها می توانند باعث عوارض شدیدی شود، بنابراین این داروها فقط در یک دوره کوتاه مدت برای درمان علائم شدید آسم تجویز می شوند.
هنگام عود بیماری استفاده از یک اسپری تسکین دهنده سریع الاثر بلافاصله علائم را بهبود می بخشد. اگر داروهای کنترل طولانی مدت آسم به خوبی اثر کنند دیگر لزومی به استفاده مداوم از اسپری استنشاقی نخواهد بود.
تعداد پاف های اسپری که در هفته استفاده می کنید را یادداشت کنید. اگر استفاده از اسپری بیشتر از میزان تجویز شده و معمول بود، دوباره به پزشک مراجعه کنید، ممکن است لازم باشد در نوع داروهای کنترل تجدید نظر صورت گیرد.
داروهای آلرژی. اگر آسم به دلیل محرک های آلرژیک بروز کرده یا تشدید شده باشند، داروهای ضد حساسیت می توانند کمک کننده باشند. این داروها عبارتند از:
- واکسن آلرژی (شات های آلرژی / ایمونوتراپی). شات های آلرژی در طول زمان و به تدریج، واکنش سیستم ایمنی بدن را به آلرژن های خاصی کاهش می دهند. شات ها به صورت هفته ای یکبار برای چند ماه و پس از آن برای سه تا پنج سال به صورت ماهانه تزریق می شوند.
- زیست داروها. این داروها - اومالیزوماب (زولیر)، مپولیزوماب (نوکالا)، دوپیلوماب (دوپیکسنت)، رزلیزوماب (Cinqair) و بنرالیزوماب (فاسنرا) - مخصوص افراد مبتلا به آسم شدید می باشد.
ترموپلاستی برونشی
این نوع درمان برای آسم های شدید که با کورتیکواستروئید های استنشاقی یا سایر داروهای کنترل طولانی مدت آسم بهبود پیدا نمی کنند، مناسب است. این دارو به صورت عمومی در دسترس نبوده و مناسب همه افراد نیز نمی باشد.
در ترموپلاستی برونش، پزشک به کمک یک الکترود، مجاری هوایی درون شش ها را گرم می کند. گرما انقباض عضلات صاف درون مجاری هوایی را کم کرده و منجر به تسهیل تنفس و در نتیجه کاهش حمله های آسمی می شود. به طورکلی این درمان به صورت سرپایی و در 3 جلسه انجام می شود.
برای کنترل بیماری باید با دقت پیش رفت: روش قدم به قدم
درمان باید به صورتی برنامه ریزی شود که بتوان مطابق با شرایط بیماری و تغییر علائم آن را عوض کرد. در هر ملاقات پزشک و بیمار، پزشک موظف است علائم را بررسی کرده و طبق آن ها بهترین برنامه درمانی را تجویز کند.
به عنوان مثال، ممکن است اگر بیماری تحت کنترل باشد پزشک دوز یا تعداد داروها را کم کند و بالعکس، اگر بیماری به خوبی کنترل نشده یا شدت بیشتری پیدا کرده باشد، تعداد یا دوز داروها را افزایش می دهد و توصیه می کند تا جلسات ملاقات با او در فواصل کمتری انجام شود.
برنامه مدیریت و کنترل آسم
برای تدوین یک برنامه کلی برای کاهش یا افزایش دوز داروها یا تغییر آن ها بر اساس علائم بیماری با پزشک خود همکاری کنید. این برنامه شامل فهرستی از محرک های بیماری و روش های مقابله با آنها نیز می باشد. پزشک با بررسی و پیگیری علائم بیماری و یا با استفاده از یک پیک فلومتر می تواند بر روند بهبودی و کنترل بیماری نظارت داشته باشد.

سبک زندگی و روش های درمان خانگی
اگرچه تعداد زیادی از مبتلایان به آسم برای پیشگیری از بروز و کاهش علایم بیماری به داروها وابسته هستند، ولی می توان از روش هایی برای حفظ سلامتی و کاهش خطر حملات آسمی استفاده کرد.
دوری از عوامل تحریک کننده بیماری
یکی از مهم ترین راه های کنترل آسم، دوری از محرک های آن هست. به کمک اقدامات زیر می توان کمتر در معرض این عوامل تحریک کننده قرار گرفت:
- استفاده از دستگاه تهویه هوا. تهویه مناسب هوا مقدار گرده گیاهان منزل را (گرده درخت ها، چمنزار ها و علف های هرز) کاهش می دهد. به علاوه، رطوبت هوای منزل کاهش یافته و کمتر در معرض گرد و غبار قرار خواهید گرفت. در صورت نبود دستگاه تهویه، در فصل گرده افشانی پنجره ها را ببندید.
- زدودن گرد و غبار وسایل خانه. می توان با تغییر بعضی وسایل در اتاق خواب، گرد و خاکی که باعث تشدید علائم شبانه می شوند را کاهش داد، برای مثال روکش کردن بالش ها و تشک با پوشش ضد گرد و غبار. از بالش ها و لحاف هایی که با پَر پُر شده اند استفاده نکنید. فرش های خانه را برداشته و به جای آن ها کفپوش چوبی یا لینولئوم نصب کنید. به علاوه پرده های خانه و کرکره ها باید قابل شست و شو باشند.
- حفظ رطوبت مناسب و مطلوب در محیط زندگی. اگر در یک منطقه با آب و هوای مرطوب زندگی می کنید با پزشک درباره استفاده از دستگاه رطوبت گیر مشورت کنید.
- جلوگیری از تجمع گرده های قارچ ها. برای جلوگیری از رشد و تجمع قارچ ها، نواحی مرطوب داخل حمام، آشپزخانه و اطراف خانه باید مداوم تمیز شود. برگ های کپک زده و هیزم های مرطوب حیاط را دور بریزید.
- کاهش پرزهای حیوان خانگی. اگر به مو و پوسته های حیوانات خانگی آلرژی دارید از نگه داری حیواناتی که پر یا خز دارند خودداری کنید. صاحبان حیوانات خانگی باید به طور منظم حیوان خود را تمیز کنند، این کار باعث کاهش مقدار پرز و پوسته حیوانات در محیط می شود.
- منزل خود را به طور منظم تمیز کنید. حداقل هفته ای ۱بار منزل خود را نظافت کنید. هنگام تمیز کردن گرد و خاک از ماسک استفاده کنید یا از یک شخص دیگر بخواهید که به شما کمک کند. ملحفه و روکش های تخت باید مرتب شسته شود.
- هنگام سرما بینی و دهانتان را بپوشانید. اگر هوای سرد یا خشک باعث بدتر شدن بیماری می شود، استفاده از یک ماسک صورت می تواند کمک کننده باشد.
حفظ سلامت بدن
با مراقبت کافی از خود می توان علائم را کنترل کرد. اقدامات مراقبتی عبارتند از:
- ورزش منظم. داشتن آسم به منزله کم کردن فعالیت بدنی نمی باشد. برنامه درمانی بیماری می تواند از حمله های آسمی جلوگیری کرده و علائم را هنگام ورزش کنترل کند. ورزش منظم ریه ها و قلب را قوی تر کرده و در نتیجه علائم بیماری را خفیف تر می کند. اگر در هوای سرد ورزش می کنید، ماسکی بر روی صورت خود بگذارید تا هوای گرم وارد ریه شود.
- حفظ وزن مناسب. چاق بودن باعث تشدید علائم آسم شده و می تواند زمینه ساز بیماری های دیگری نیز شود.
- کنترل سوزش سر معده و رفلاکس معده به مری. گاهی اسید معده هنگام رفلکس به راه های هوایی ریه آسیب زده و باعث وخیم تر شدن علائم آسم می گردد. اگر همواره دچار سوزش مکرر و مداوم در معده و گلوی خود می شوید با پزشک خود صحبت کنید. گاهی لازم است پیش از درمان آسم، رفلکس اسید معده به مری درمان شود.
درمان های جایگزین و مکمل
برخی درمان های مکمل می توانند به بهبودی علائم آسم کمک کنند. البته باید به خاطر داشت که این درمان ها به خصوص در موارد شدید نمی توانند جایگزین درمان های دارویی اصلی شوند. پیش از مصرف هر گونه مکمل گیاهی یا شیمیایی باید با پزشک مشورت کرد چرا که ممکن است این مکمل ها با داروهای در حال مصرف تداخل داشته باشند یا حتی بیماری را تشدید کنند.
توجه داشته باشید به تحقیقات بیشتری برای بررسی میزان اثرگذاری و عوارض این گزینه ها نیاز می باشد. انواع درمان مکمل برای آسم عبارتند از:
- تمرین تکنیک های تنفسی. این تمرین ها می توانند مقدار داروی مورد نیاز برای کنترل علائم بیماری را کاهش دهند.
- داروهای طبیعی و گیاهی. بعضی از داروهای گیاهی می توانند در بهبودی علائم آسم کمک کننده باشند؛ این داروها و مواد غذایی عبارتند از: سیاهدانه، کافئین، کولین و پیکنوژنول.
راهکارهایی برای کنار آمدن با بیماری
آسم چالش برانگیز و استرس زا هست. گاهی برای فاصله گرفتن از عوامل محرک محیطی مجبور می شوید نوع و میزان فعالیت های روزمره خود را کاهش دهید و این موضوع می تواند شما را ناامید، عصبانی و حتی افسرده کند. به علاوه ممکن است به دلیل بروز علائم آسم و درمان های روزمره و پیچیده آن احساس کنید محدود شده اید. اما بدانید که آسم می تواند محدودیت زا نباشد و بهترین راه حل غلبه بر اضطراب و درماندگی، داشتن آگاهی کافی از وضعیت و مدیریت روند درمانی خود می باشد.
اقداماتی که می توانند به کنترل این وضعیت کمک کنند عبارتند از:
- سرعت فعالیت های خود را تنظیم کنید. مابین فعالیت های خود حتما استراحت کوتاهی داشته باشید و از انجام فعالیت های تشدید کننده بیماری پرهیز کنید.
- فهرستی از کارهای روزانه خود تهیه کنید. این کار از بروز احساس اضطراب و آشفتگی جلوگیری می کند. هنگام دستیابی به اهداف به خودتان پاداش دهید.
- درباره شرایط خود با دیگران صحبت کنید. به کمک چت روم ها یا گروه های حمایتی می توانید با افرادی که چالش ها و مشکلاتی مشابه شما را تجربه می کنند صحبت کنید و متوجه شوید که تنها نیستید.
- مشوق کودک مبتلا به آسم خود باشید. به توانایی های او توجه کنید، نه آن چه را که به دلیل بیماری نمی تواند انجام دهد. کمک گرفتن از معلم ها، مربی های بهداشت مدرسه، مربی ورزش، دوستان و خویشاوندان می تواند به سازگاری کودک با بیماری خود کمک کند.
آمادگی برای ملاقات با پزشک
معمولاً قدم نخست، مراجعه به پزشک عمومی می باشد، اگرچه به احتمال زیاد برای بررسی بیشتر به یک متخصص آلرژی یا متخصص ریه ارجاع داده می شوید.
از آنجا که قرار ملاقات ها معمولاً کوتاه بوده و اغلب حرف های زیادی برای بحث وجود دارد، بهتر است پیشاپیش برای آن چه که باید به پزشک بگویید آمادگی داشته باشید. در ذیل برخی از مواردی که به شما کمک می کند تا برای قرار ملاقات خود آماده شوید و از پزشک چه انتظاری داشته باشید، ذکر شده است.
آن چه می توانید انجام دهید
- علائمی را که تجربه می کنید بنویسید. حتی علائمی را که به نظر می رسد به بیماری ربطی نداشته باشند نیز یادداشت کنید.
- زمان هایی را که علائم بیشتر آزار دهنده هستند یادداشت کنید. به عنوان مثال در بعضی از زمان های به خصوص در روز یا در فصلی خاص یا زمانی که در معرض هوای سرد یا گرده یا سایر محرک ها قرار می گیرید.
- اطلاعات مهم شخصی خود را بنویسید. از جمله هرگونه استرس شدید يا تغييرات بزرگ اخیر در زندگي.
- فهرستی از تمام داروها، ویتامین ها یا مکمل هایی که مصرفی تهیه کنید.
- در صورت امکان همراه با یکی از اعضای خانواده یا دوست خود به پزشک مراجعه کنید. گاهی اوقات یادآوری تمام اطلاعاتی که پزشک در حین ملاقات به شما ارائه داده است دشوار است. کسی که شما را همراهی میکند ممکن است نکته ای را که فراموش کرده اید را به خاطر آورده و به شما یادآوری کند.
سوالاتی را که می خواهید از پزشک بپرسید، بنویسید.
وقت ملاقات شما با پزشک محدود است، بنابراین تهیه لیستی از سوالات به شما کمک می کند تا بهترین استفاده را از زمان ملاقات خود داشته باشید. سوالات خود را به ترتیب از مهم ترین تا کم اهمیت ترین مرتب کنید. برای آسم، برخی از سؤالات اساسی که باید از پزشک خود بپرسید عبارتند از:
- آیا آسم، عامل اصلی مشکلات تنفسی من می باشد؟
- غیر از عوامل مشخص و آشکار، چه فاکتورهای محتمل دیگری برای علت بروز علائم من وجود دارد؟
- لازم است چه آزمایش هایی را انجام دهم؟
- این شرایط موقتی است یا مزمن؟
- بهترین درمان چیست؟
- گزینه های اصلی پیشنهادی پزشک چیست؟
- به بیماری های دیگر نیز مبتلا هستم، چگونه می توانم همه آنها را به بهترین شکل مدیریت کنم؟
- چه کارهایی را نباید انجام دهم؟
- آیا باید به متخصص مراجعه کنم؟
- آیا جایگزینی به جای داروی تجویز شده وجود دارد؟
- آیا بروشوری جود دارد که بتوانم با خود ببرم؟ برای کسب اطلاعات بیشتر چه وب سایت هایی را پیشنهاد می کنید؟
علاوه بر سؤالاتی که آماده کرده اید تا از پزشک خود بپرسید، در پرسیدن سوالات خود هر زمان که مطلبی را متوجه نشدید تردید نکنید.
از پزشک چه انتظاری می رود
احتمالاً پزشک سؤالاتی از شما خواهد پرسید. آمادگی برای پاسخگویی به آنها می تواند در صرفه جویی وقت به شما کمک کرده و زمان بیشتری را برای بحث درباره سایر موارد در اختیار شما قرار دهد. سوالاتی که احتمالاً می پرسد عبارتند از:
- علائم بیماری خود را دقیقاً توضیح دهید.
- اولین بار چه زمانی متوجه علائم بیماری شدید؟
- شدت علائم در چه حدی است؟
- آیا بیشتر اوقات مشکل تنفسی دارید یا فقط بعضی اوقات به خصوص یا مکان های خاصی این مشکلات پیش می آیند؟
- آیا دچار بیماری های آلرژیکی مانند اگزما یا تب یونجه هستید؟
- به نظر می رسد چه عواملی باعث تشدید علائم می شوند؟
- به نظر می رسد چه عواملی باعث بهبود علائم می شوند؟
- آیا سابقه خانوادگی ابتلا به آلرژی یا آسم داشته اید؟
- آیا به بیماری مزمنی مبتلا هستید؟





















دیدگاه خود را به اشتراک بگذارید.