بیماری مزمن انسدادی ریه (COPD) یک بیماری پیش رونده ریوی است که باعث تنگی نفس، سرفه مزمن و تولید خلط می شود. این بیماری معمولاً به دلیل قرار گرفتن طولانی مدت در معرض دود سیگار یا آلاینده های هوا ایجاد می شود. در ادامه اطلاعاتی درباره علائم و علل بروز بیماری مزمن انسدادی ریه، نحوه تشخیص و درمان آن ارائه می شود.
بیماری مزمن انسدادی ریه چیست؟
بیماری مزمن انسدادی ریه، التهاب مزمن در ریه ها است که مانع از رسیدن جریان هوا به آن ها می شود. علائم این عارضه عبارتند از مشکلات تنفسی، سرفه، تولید خلط و بزاق و خس خس سینه. این عارضه عمدتاً ناشی از قرار گرفتن طولانی مدت در معرض گاز های محرک، ریزگرد ها و یا دود سیگار است. افراد مبتلا به بیماری مزمن انسدادی ریه بیشتر از سایر افراد در معرض خطر ابتلا به بیماری هایی مانند بیماری های قلبی، سرطان ریه و سایر بیماری ها هستند.
آمفیرم و برونشیت مزمن دو نوع از شایع ترین انواع بیماری های مزمن انسدادی ریه می باشند که معمولاً با یکدیگر رخ می دهند و شدت آن ها در مبتلایان به این بیماری متفاوت است. برونشیت مزمن التهاب لایه پوششی داخلی نایژه ها (برونش ها) است؛ وظیفه نایژه انتقال هوا به درون کیسه های هوایی ریه ها است . التهاب این قسمت مانع تنفس آسان شده و تولید خلط و بزاق را بیش از حد معمول افزایش می دهد. در آمفیزم کیسه های هوایی (آلوئول ها) به شدت آسیب می بینند؛ آسیب به کیسه های هوایی باعث کاهش قدرت ریه در انتقال اکسیژن به جریان خون می شود. اگرچه بیماری انسداد مزمن ریوی (COPD)، بیماری ای است که با گذر زمان تشدید می شود، اما با این حال می توان آن را مدیریت کرد. با مدیریت صحیح بیماری و عمل به دستورات پزشک، در اغلب موارد می توان علائم بیماری را کنترل کرده و کیفیت زندگی را بهبود بخشید؛ در این بین خطر ابتلا به سایر بیماری های مرتبط با COPD مانند بیماری قلبی و سرطان ریه نیز کاهش می یابد.
علائم بیماری مزمن انسداد ریوی
علائم بیماری انسداد مزمن ریوی زمانی ظاهر می شوند که ریه ها آسیب قابل توجهی دیده باشند. این علائم معمولاً با گذشت زمان، تشدید خواهند شد مخصوصاً اگر فرد بیمار همچنان در معرض دود و عوامل محرک قرار گیرد. علائم و نشانه های بیماری مزمن انسدادی ریه عبارتند از:
- تنگی نفس خصوصاً هنگام ورزش کردن
- خس خس سینه
- احساس سنگینی قفسه سینه
- سرفه های مزمن که باعث تولید خلط هایی شفاف، سفید، زرد یا متمایل به سبز می شود.
- عفونت های تنفسی مکرر
- کمبود انرژی
- لاغری ناخواسته (در مراحل پیشرفته تر)
- ایجاد تورم در پا، مچ پا و ساق پا
علائم بیماری مزمن انسدادی ریه (COPD) در دوره هایی تشدید شده و بیماری وخیم تر می شود. این دوره ها معمولاً چندین روز طول می کشند.
چه زمانی باید به پزشک مراجعه کرد
اگر با وجود درمان های انجام شده، بیماری شما بهبود نیافته یا بدتر شده است و علائم عفونت مانند تب یا تغییر در رنگ و حجم خلط را مشاهده می کنید، حتماً به پزشک مراجعه کنید. در صورت بروز علائمی مانند تنگی نفس شدید، کبودی لب ها و ناخن ها (سیانوز)، افزایش ضربان قلب، گیجی یا عدم تمرکز، فوراً با اورژانس تماس بگیرید. علت اصلی ابتلا به بیماری مزمن انسدادی ریه (COPD) در کشورهای پیشرفته، قرار گرفتن در معرض دود دخانیات است. در کشورهای در حال توسعه، COPD اغلب زمانی رخ می دهد که افراد در معرض دود ناشی از سوختن سوخت های مورد استفاده برای پخت و پز و گرمایش در خانه های فاقد تهویه مناسب قرار می گیرند. علائم بالینی COPD در افراد سیگاری مزمن ظاهر شده و عملکرد ریه آن ها کاهش می یابد. البته برخی از افراد سیگاری کمتر به بیماری های ریوی مبتلا می شوند. تا زمانی که ارزیابی دقیق تری انجام نشود، نمی توان با قطعیت تشخیص COPD را مطرح کرد.
چگونگی آسیب به ریه ها
هوا از طریق نای وارد می شود و از طریق دو لوله بزرگ (برونش ها) به ریه ها می رسد. در داخل ریه ها، این لوله ها به انشعابات متعدد (برونشیول ها) تقسیم می شوند و نهایتاً به کیسه های هوایی کوچک (آلوئول ها) ختم می شوند. آلوئول ها دیواره های بسیار نازکی دارند که توسط مویرگ ها پوشیده شده اند. هنگام استنشاق، اکسیژن وارد مویرگ ها شده و به جریان خون می رود. همزمان، دی اکسید کربن از طریق بازدم از ریه ها خارج می شود. ریه ها برای خروج هوا به خاصیت ارتجاعی برونشیول ها و آلوئول ها وابسته هستند. COPD باعث از دست رفتن این خاصیت ارتجاعی و باز شدن بیش از حد آن ها می شود، که منجر به حبس هوا در ریه ها می شود.
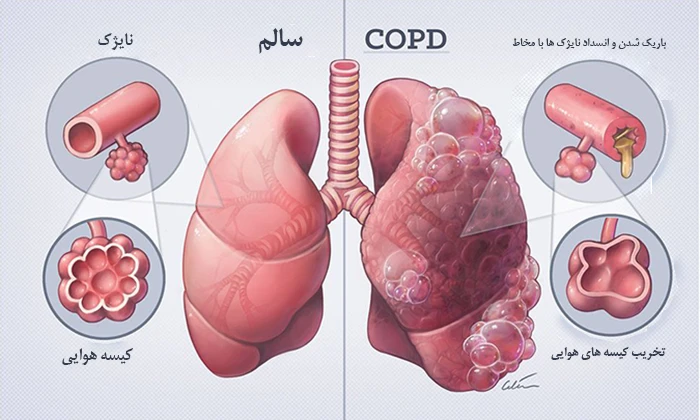
علل ابتلا به بیماری مزمن انسدادی ریه
عوامل انسداد راه های هوایی عبارتند از:
- التهاب آلوئول ها. در این عارضه، کیسه های هوایی کوچک در ریه ها (آلوئول ها) ملتهب شده و دیواره های نازک و الاستیک آن ها تخریب می شود. این تخریب، تبادل اکسیژن و دی اکسید کربن را مختل کرده و باعث تنگی نفس می شود. هنگام بازدم، جریان هوا در ریه ها دچار اختلال شده و راه های هوایی کوچک نیز تخریب می شوند.
- برونشیت مزمن (التهاب مزمن مجاری هوایی). در این عارضه نای و برونش ها متورم و مسدود می شود و ریه موکوس (خلط) بیشتری تولید می کند و باعث تشدید انسداد می شود. افراد مبتلا، به دلیل تلاش برای پاکسازی مجاری تنفسی، دچار سرفه مزمن می شوند.
- دود سیگار و سایر محرک ها. مهم ترین عامل خطر برای ابتلا به COPD، سیگار کشیدن طولانی مدت است. دود سیگار، بافت ریه را تخریب و مجاری تنفسی را ملتهب می کند. قرار گرفتن در معرض دود سیگار دست دوم، دود پیپ، آلودگی هوا و قرار گرفتن در معرض گرد و غبار و دود در محل کار نیز می تواند خطر ابتلا به COPD را افزایش دهد.
- کمبود آلفا۱ آنتی تریپسین. در حدود 1 درصد از افراد، ابتلا به بیماری مزمن انسدادی ریه ناشی از یک اختلال ژنتیکی است که باعث کاهش سطح پروتئینی بنام آلفا 1 آنتی تریپسین در بدن می شود. این پروتئین در کبد ساخته شده و سپس در جریان خون ترشح می شود. این پروتئین، از ریه ها در برابر آسیب محافظت می کند. کمبود آن، باعث تخریب بافت ریه و ابتلا به COPD می شود.

عوامل خطرساز(ریسک فاکتورها)
عوامل خطرسازی که موجب بیماری مزمن انسدادی ریه می شوند عبارتند از:
- قرار گرفتن در معرض دود دخانیات: سیگار کشیدن برای مدت طولانی، مهم ترین عامل ایجاد COPD است. هر چه مدت زمان بیشتری سیگار بکشید و تعداد سیگارهای بیشتری مصرف کنید، خطر ابتلا به این بیماری افزایش می یابد. کشیدن سیگار، پیپ و ماری جوانا همگی خطر ابتلا به COPD را به شدت افزایش می دهند. همچنین افرادی که در معرض مقدار زیادی از دود این دخانیات قرار بگیرند، در معرض خطر هستند.
- ابتلا به آسم: آسم عارضه ای است که در آن مجاری هوایی ملتهب می شوند و یک عامل خطرساز برای ایجاد COPD است. ترکیبی از ابتلا به آسم و سیگار کشیدن خطر ابتلا به COPD را بسیار افزایش می دهد.
- قرار گرفتن در معرض گرد و غبار و مواد شیمیایی در محل کار: قرار گرفتن طولانی مدت در معرض بخارات و دودهای شیمیایی و گرد و غبار در محل کار، باعث تحریک و التهاب ریه ها می شود.
- قرار گرفتن در معرض دودهای حاصل از سوختن سوخت ها: در کشورهای در حال توسعه، مردم بیشتر در معرض دودهای حاصل از سوختن سوخت هایی که برای پخت و پز و ایجاد گرما استفاده می شوند، قرار می گیرند. در خانه هایی با سیستم تهویه ضعیف، خطر ابتلا به COPD به طور قابل توجهی افزایش می یابد.

عوارض بیماری
بیماری مزمن انسدادی ریه (COPD) می تواند عوارض متعددی به همراه داشته باشد، از جمله:
- عفونت های تنفسی: افراد مبتلا به این بیماری بیشتر در معرض سرماخوردگی، آنفولانزا و ذات الریه هستند. هرگونه عفونت تنفسی می تواند تنفس را دشوار کرده و به بافت ریه آسیب برساند.
- مشکلات قلبی: بیماری مزمن انسدادی ریه خطر ابتلا به بیماری های قلبی مانند حمله قلبی را افزایش می دهد، هرچند که دلیل دقیق این ارتباط هنوز مشخص نیست.
- سرطان ریه: احتمال ابتلا به سرطان ریه در افراد مبتلا به COPD به طور قابل توجهی بالاتر است.
- فشار خون ریوی: این بیماری می تواند منجر به افزایش فشار خون در سرخرگ هایی شود که خون را به ریه ها منتقل می کنند.
- افسردگی: مشکلات تنفسی، کاهش فعالیت های روزمره و مواجهه با یک بیماری مزمن می تواند منجر به افسردگی شود.
پیشگیری از بیماری
برخلاف بسیاری از بیماری ها، COPD معمولاً دارای دلایل مشخصی است و می توان از پیشرفت آن جلوگیری کرد. مهم ترین عوامل مؤثر در بروز این بیماری، مصرف سیگار و مواجهه با مواد تحریک کننده ریه هستند.
- ترک سیگار: بهترین راه پیشگیری، نکشیدن سیگار یا ترک آن در سریع ترین زمان ممکن است. اگر تاکنون چندین بار برای ترک سیگار اقدام کرده اید اما موفق نشده اید، تسلیم نشوید. یافتن یک برنامه مناسب ترک سیگار می تواند به شما کمک کند تا برای همیشه این عادت را کنار بگذارید و از آسیب بیشتر به ریه ها جلوگیری کنید.
- کاهش مواجهه با مواد شیمیایی و گرد و غبار: در محیط های کاری که در معرض دود، گرد و غبار یا مواد شیمیایی قرار دارید، از تجهیزات محافظتی مانند ماسک های مخصوص استفاده کنید و در صورت امکان با کارفرمای خود درباره اقدامات حفاظتی صحبت کنید.
راهکارهایی برای کاهش عوارض COPD
- ترک سیگار: خطر بیماری های قلبی و سرطان ریه را کاهش می دهد.
- واکسیناسیون منظم: تزریق سالیانه واکسن آنفولانزا و واکسن پنوموکوک (ذات الریه) می تواند از برخی عفونت های خطرناک پیشگیری کند.
- مدیریت افسردگی: اگر احساس ناراحتی مداوم یا افسردگی دارید، حتماً با پزشک خود مشورت کنید.
تشخیص بیماری مزمن انسدادی ریه
بیماری مزمن انسدادی ریه (COPD) اغلب به اشتباه تشخیص داده می شود و در بسیاری از افراد، تا زمانی که به مراحل پیشرفته نرسد، شناسایی نمی شود. برای تشخیص این بیماری، پزشک ابتدا درباره علائم، سابقه پزشکی و خانوادگی شما سؤال می پرسد و بررسی می کند که آیا در معرض محرک های ریوی، به ویژه دود سیگار، قرار داشته اید یا نه. سپس ممکن است آزمایش های مختلفی را برای تعیین نوع و شدت بیماری تجویز کند، که شامل موارد زیر است:
-
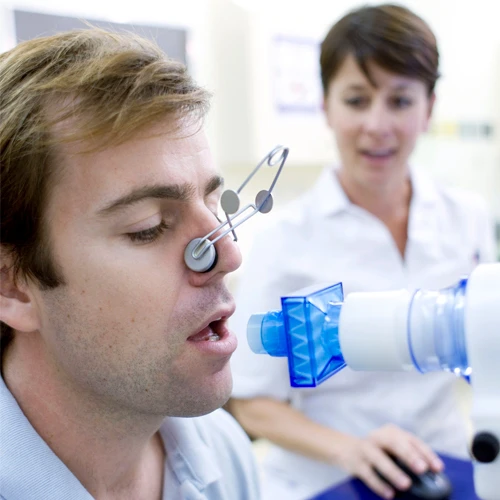
تست عملکرد ریه: این آزمایش میزان هوای دم و بازدم را اندازه گیری کرده و بررسی می کند که آیا ریه ها مقدار کافی اکسیژن به جریان خون می رسانند یا خیر. رایج ترین روش، اسپیرومتری است که در آن بیمار درون یک لوله متصل به دستگاه می دمد تا ظرفیت و سرعت تخلیه هوای ریه ها اندازه گیری شود. سایر آزمایش ها شامل اندازه گیری حجم ریه، تست پیاده روی ۶ دقیقه ای و سنجش اکسیژن خون هستند.
-
تصویربرداری با اشعه ایکس از قفسه سینه: این روش می تواند التهاب آلوئول ها، که یکی از دلایل اصلی بیماری COPD است، را نشان دهد و به تشخیص سایر مشکلات ریوی یا نارسایی های قلبی کمک کند.
-
سی تی اسکن: سی تی اسکن از ریه ها برای بررسی میزان التهاب آلوئول ها و ارزیابی امکان انجام جراحی های درمانی COPD انجام می شود. این روش همچنین در تشخیص سرطان ریه کاربرد دارد.
-
آنالیز گازهای خون شریانی: این آزمایش خون میزان توانایی ریه ها در انتقال اکسیژن به خون و دفع دی اکسید کربن را می سنجد.
-
تست های آزمایشگاهی: این آزمایش ها مستقیماً برای تشخیص COPD استفاده نمی شوند، اما در تعیین علت بروز علائم یا رد احتمال سایر بیماری ها نقش دارند. برای مثال، کمبود ژنتیکی پروتئین آلفا-۱ آنتی تریپسین می تواند منجر به COPD شود، بنابراین اگر سابقه خانوادگی این بیماری وجود داشته باشد یا افراد در سنین پایین به آن مبتلا شده باشند، این آزمایش توصیه می شود.
درمان بیماری مزمن انسدادی ریه
بیشتر افراد مبتلا به بیماری مزمن انسدادی ریه (COPD) تنها به فرم خفیف آن دچار می شوند که به جز ترک سیگار، به درمان خاصی نیاز ندارد. اما در مراحل پیشرفته تر، درمان های مؤثری وجود دارند که شامل کنترل علائم، کند کردن پیشرفت بیماری، کاهش خطر عوارض، جلوگیری از تشدید بیماری و در نهایت کمک به داشتن یک زندگی فعال می شوند.
ترک سیگار
مهم ترین قدم در درمان COPD، ترک سیگار است. این کار نه تنها از تشدید بیماری جلوگیری می کند، بلکه عملکرد ریه را نیز بهبود می بخشد. البته ترک سیگار آسان نیست، مخصوصاً اگر قبلاً تلاش کرده باشید و موفق نشده باشید.
پزشک می تواند در مورد روش های جایگزین نیکوتین، داروهای کمکی و راهکارهای مدیریت علائم هنگام ترک، به شما کمک کند. همچنین، پیوستن به یک گروه پشتیبانی می تواند احتمال موفقیت شما را افزایش دهد. علاوه بر این، باید از قرار گرفتن در معرض دود سیگار دیگران نیز خودداری کنید.

داروها
داروهای مختلفی برای کنترل علائم و کاهش عوارض COPD تجویز می شوند. برخی از این داروها باید به صورت منظم مصرف شوند، در حالی که برخی دیگر فقط در مواقع لزوم استفاده می شوند.
گشادکننده های نایژه ها
این داروها که معمولاً به صورت استنشاقی مصرف می شوند، باعث شل شدن عضلات اطراف مجاری هوایی شده و به کاهش سرفه و تنگی نفس کمک می کنند. بسته به شدت بیماری، ممکن است نیاز به استفاده از داروهای سریع اثر پیش از فعالیت های روزانه، یا داروهای طولانی اثر برای استفاده منظم داشته باشید.
انواع داروهای سریع الاثر:
انواع طولانی اثر:
- آکلیدینیوم
- آرفورموترول
- فورموترول
- اینداکاترول
- تیوتروپیوم
- سالمترول
- اومکلیدینیوم
کورتیکواستروئیدهای استنشاقی
این داروها التهاب مجاری هوایی را کاهش داده و از بدتر شدن COPD جلوگیری می کنند. بااین حال، استفاده از آنها ممکن است عوارضی مانند قارچ های دهانی، گرفتگی صدا و تحریک گلو ایجاد کند. این داروها معمولاً برای افرادی تجویز می شوند که بیماری شان مکرراً تشدید می شود.
داروهای استنشاقی ترکیبی
برخی داروهای استنشاقی، ترکیبی از گشادکننده های نایژه و کورتیکواستروئیدها هستند.
نمونه هایی از ترکیبات دارویی:
- فلوتیکازون + ویلانترول
- فلوتیکازون + آکلیدینیوم + ویلانترول
- بودزوناید + فورموترول
- سالمترول + فلوتیکازون
همچنین، برخی از داروهای استنشاقی ترکیبی شامل چندین نوع گشادکننده نایژه هستند:
- آکلیدینیوم + فورموترول
- آلبوترول + ایپراتروپیوم
- فورموترول + گلیکوپیرولات
- گلیکوپیرولات + اینداکترول
- اولوداترول + تیوتروپیوم
- اومکلیدینیوم + ویلانترول
کورتیکواستروئیدهای خوراکی
در بعضی از افراد، بیماری ممکن است به طور ناگهانی تشدید شود. در چنین شرایطی، پزشک ممکن است برای مدت کوتاهی داروهای کورتیکواستروئیدی خوراکی تجویز کند تا از وخیم تر شدن بیماری جلوگیری شود. با این حال، استفاده طولانی مدت از این داروها ممکن است باعث افزایش وزن، پوکی استخوان، دیابت، آب مروارید و کاهش ایمنی بدن شود.
مهارکننده های فسفودی استراز-4
این داروها برای بیماران مبتلا به COPD شدید همراه با برونشیت مزمن تجویز می شوند. روفلومیلاست یک مهارکننده فسفودی استراز-۴ است که التهاب مجاری هوایی را کاهش می دهد و به بهبود علائم کمک می کند. عوارض جانبی شایع آن شامل اسهال و کاهش وزن است.
تئوفیلین
در برخی موارد که سایر داروها مؤثر نباشند یا هزینه آنها زیاد باشد، پزشک ممکن است تئوفیلین را تجویز کند. این دارو می تواند به کاهش علائم کمک کرده و از وخیم تر شدن بیماری جلوگیری کند. البته دوز مصرفی آن بسیار مهم است، زیرا مقادیر نامناسب ممکن است باعث حالت تهوع، سردرد، تپش قلب یا لرزش شود.
آنتی بیوتیک ها
عفونت های تنفسی مانند برونشیت حاد، ذات الریه و آنفولانزا می توانند علائم COPD را تشدید کنند. در چنین مواردی، پزشک ممکن است آنتی بیوتیک تجویز کند.
مطالعات نشان داده اند که آنتی بیوتیک هایی مانند آزیترومایسین می توانند از حملات شدید COPD جلوگیری کنند، اما به دلیل عوارض جانبی و خطر ایجاد مقاومت آنتی بیوتیکی، استفاده طولانی مدت از آنها توصیه نمی شود.
سایر درمان ها
پزشکان معمولاً در افراد مبتلا به بیماری انسدادی مزمن ریوی در سطح متوسط تا شدید، از درمان های مکمل استفاده می کنند. این روش ها می توانند به بهبود کیفیت زندگی و کاهش علائم بیماری کمک کنند.
اکسیژن درمانی
اگر سطح اکسیژن خون پایین باشد، ممکن است نیاز به اکسیژن مکمل داشته باشید. دستگاه های مختلفی برای انتقال اکسیژن به ریه ها وجود دارد، از جمله دستگاه های سبک و قابل حمل که امکان استفاده در هنگام فعالیت های روزمره و سفر را فراهم می کنند. برخی بیماران تنها هنگام فعالیت یا خواب از اکسیژن استفاده می کنند، در حالی که برخی دیگر نیاز به دریافت مداوم آن دارند.
اکسیژن درمانی نه تنها کیفیت زندگی را بهبود می بخشد، بلکه تنها روش درمانی اثبات شده ای است که می تواند طول عمر بیماران را افزایش دهد. بهتر است در مورد گزینه های مناسب درمانی با پزشک خود مشورت کنید.
توانبخشی ریوی
این برنامه ترکیبی از آموزش، تمرینات ورزشی، مشاوره تغذیه ای و حمایت روانی است. شما تحت نظر متخصصانی قرار می گیرید که برنامه توانبخشی را متناسب با نیازهایتان تنظیم می کنند.
توانبخشی ریوی می تواند نیاز به بستری شدن در بیمارستان را پس از تشدید بیماری کاهش داده و توانایی انجام فعالیت های روزمره را افزایش دهد، در نتیجه کیفیت زندگی شما بهبود خواهد یافت.
تهویه غیرتهاجمی در منزل
در بیمارستان ها معمولاً از دستگاه هایی مانند فشار مثبت دوطرفه تنفسی (BiPAP) برای کمک به تنفس استفاده می شود. تحقیقات جدید نشان داده اند که استفاده از این دستگاه در خانه نیز می تواند مزایای قابل توجهی داشته باشد.
این روش، همراه با یک ماسک تنفسی، به بهبود عملکرد ریه و کاهش تجمع دی اکسید کربن در بدن کمک می کند. تجمع بیش از حد این گاز می تواند منجر به نارسایی تنفسی و در نهایت بستری شدن در بیمارستان شود. البته تحقیقات بیشتری برای تعیین بهترین روش استفاده از این دستگاه ها موردنیاز است.
مدیریت بیماری در هنگام تشدید علائم
با وجود درمان مداوم، ممکن است دوره هایی پیش بیاید که بیماری برای روزها یا حتی هفته ها شدت یابد. این وضعیت که تشدید حاد بیماری نام دارد، در صورت عدم درمان فوری می تواند منجر به نارسایی تنفسی شود.
علل شایع این دوره ها شامل عفونت های تنفسی، آلودگی هوا و قرارگیری در معرض محرک های التهاب زا است. اگر متوجه افزایش سرفه، تغییر رنگ یا غلظت خلط، یا دشواری در تنفس شدید، باید فوراً به پزشک مراجعه کنید.
در زمان تشدید بیماری، ممکن است نیاز به مصرف داروهای دیگری (مانند آنتی بیوتیک ها و استروئیدها)، استفاده از اکسیژن، یا حتی بستری شدن در بیمارستان داشته باشید. پس از بهبود، پزشک راهکارهایی برای جلوگیری از وقوع مجدد این دوره ها توصیه خواهد کرد، از جمله:
- ترک سیگار
- مصرف منظم داروهای استنشاقی و گشادکننده های نایژه
- دریافت واکسن آنفولانزا به صورت سالیانه
- اجتناب از آلودگی هوا و سایر عوامل محرک
جراحی
جراحی معمولاً برای افرادی که بیماری انسدادی مزمن ریوی شدید دارند و به درمان های دارویی پاسخ نمی دهند، توصیه می شود. روش های جراحی عبارتند از:
جراحی کاهش حجم ریه: در این روش، جراح قسمت های تخریب شده ای از ریه را برمی دارد تا فضای بیشتری در قفسه سینه ایجاد شود. این کار به قسمت های سالم ریه کمک می کند تا بهتر منبسط شده و عملکرد دیافراگم را بهبود می بخشد.
برخی بیماران پس از این جراحی، بهبود کیفیت زندگی و افزایش طول عمر را تجربه می کنند. همچنین، سازمان غذا و داروی آمریکا اخیراً روش کاهش حجم ریه به صورت آندوسکوپیک (یک روش کم تهاجمی) را تأیید کرده است.در این روش، یک دریچه ی کوچک درون ریه قرار می گیرد. این دریچه باعث می شود هوای اضافی از بخش آسیب دیده ی ریه خارج شود و این قسمت جمع شود. وقتی بخش های آسیب دیده کوچک تر شوند، قسمت های سالم ریه بهتر کار می کنند و تنفس راحت تر می شود. این کار بدون جراحی باز و با یک لوله ی باریک (آندوسکوپ) انجام می شود.
پیوند ریه: این روش برای بیمارانی با شرایط خاص، انجام می شود. پیوند ریه می تواند کیفیت زندگی و توانایی انجام فعالیت های روزمره را بهبود بخشد. با این حال، این جراحی بزرگ با خطراتی مانند پس زدن عضو همراه است و بیمار باید به طور مداوم داروهای سرکوب کننده سیستم ایمنی مصرف کند.
بولکتومی: در برخی بیماران، تخریب دیواره های کیسه های هوایی باعث ایجاد حفره های بزرگی در ریه ها می شود که جریان یافتن هوا را مختل می کند. در روش بولکتومی، این حفره ها برداشته می شوند تا تنفس بیمار راحت تر شود.
سبک زندگی و درمان های خانگی
با رعایت نکات زیر، می توانید کیفیت زندگی خود را بهبود ببخشید و از آسیب بیشتر به ریه ها جلوگیری کنید:
کنترل تنفس: با پزشک یا درمانگر تنفسی مشورت کنید تا تکنیک های تنفس مؤثر، به ویژه هنگام تنگی نفس را یاد بگیرید.
پاکسازی مجاری هوایی: در این بیماری، مخاط در راه های هوایی جمع می شود. برای کمک به تخلیه آن می توانید:
- از تکنیک های کنترل سرفه استفاده کنید.
- مایعات کافی بنوشید.
- از بخور برای مرطوب کردن هوا استفاده کنید.
ورزش منظم: ورزش کردن ممکن است دشوار به نظر برسد، اما می تواند قدرت بدنی و استقامت ماهیچه های تنفسی را افزایش دهد. با پزشک خود درباره ورزش های مناسب مشورت کنید.
تغذیه سالم: رژیم غذایی مناسب به تقویت بدن شما کمک می کند:
- در صورت کمبود وزن، پزشک ممکن است مکمل های غذایی توصیه کند.
- در صورت اضافه وزن، کاهش وزن می تواند تنفس را بهبود بخشد، به خصوص در دوره های تشدید بیماری.
پرهیز از دود سیگار و آلودگی هوا: علاوه بر ترک سیگار، باید از قرار گرفتن در معرض دود دست دوم و آلودگی های هوا نیز پرهیز کنید، زیرا این عوامل می توانند آسیب ریوی را تشدید کنند. پیش از خروج از خانه، کیفیت هوای روز را بررسی کنید.
مراجعه منظم به پزشک: حتی اگر احساس بهبودی دارید، ویزیت های دوره ای را ادامه دهید. بررسی منظم عملکرد ریه ها اهمیت زیادی دارد. همچنین، دریافت واکسن های آنفولانزا و ذات الریه در زمان مناسب می تواند از عفونت هایی که باعث تشدید بیماری می شوند، پیشگیری کند.
در صورت تشدید علائم یا مشاهده نشانه های عفونت، سریعاً به پزشک مراجعه کنید.
راهکارهایی برای کنار آمدن با بیماری
زندگی با بیماری مزمن انسدادی ریه می تواند چالش برانگیز باشد، به ویژه زمانی که نفس کشیدن دشوار می شود. ممکن است مجبور شوید برخی از فعالیت های مورد علاقه تان را کنار بگذارید و خانواده و دوستانتان نیز در تطبیق با تغییرات شما دچار مشکل شوند. به اشتراک گذاشتن ترس ها و احساساتتان با اطرافیان و پزشک می تواند کمک کننده باشد. همچنین، پیوستن به گروه های حمایتی بیماران مبتلا به بیماری مزمن انسدادی ریه، راهی مؤثر برای دریافت پشتیبانی و همدلی است. اگر احساس افسردگی یا خستگی مفرط دارید، بهتر است از مشاوره حرفه ای یا درمان دارویی بهره ببرید.
آمادگی برای ملاقات با پزشک
در صورتی که پزشک عمومی، به بیماری مزمن انسدادی ریه در شما مشکوک شود، احتمالاً شما را به متخصص ریه ارجاع خواهد داد.
آن چه می توانید انجام دهید
پیش از ملاقات با پزشک، بهتر است پاسخ این سؤالات را با خود مرور کنید:
- چه علائمی را تجربه کرده اید و از چه زمانی شروع شده اند؟
- چه عواملی علائم شما را بهتر یا بدتر می کنند؟
- آیا سابقه بیماری مزمن انسدادی ریه در خانواده شما وجود دارد؟
- آیا تاکنون درمانی برای این بیماری انجام داده اید؟ اگر بله، چه نوع درمانی بوده و آیا تأثیری داشته است؟
- آیا در حال حاضر تحت درمان برای بیماری دیگری هستید؟
- چه داروها و مکمل هایی را به طور منظم مصرف می کنید؟
همچنین، بهتر است هنگام مراجعه به پزشک، یکی از اعضای خانواده یا دوستانتان همراه شما باشد. شنیدن اطلاعات پزشکی پیچیده مانند بیماری مزمن انسدادی ریه می تواند دشوار باشد و همراه داشتن یک نفر دیگر کمک می کند که نکات مهم را بهتر به خاطر بسپارید. در صورت نیاز، از توضیحات پزشک یادداشت بردارید.
از پزشک چه انتظاری می رود
پزشک ممکن است برای ارزیابی بهتر وضعیت شما، این سؤالات را مطرح کند:
- چه مدت است که سرفه می کنید؟
- آیا به راحتی دچار تنگی نفس می شوید؟
- آیا هنگام تنفس، صدای خس خس را احساس کرده اید؟
- آیا در حال حاضر سیگار می کشید؟
- آیا تمایل به ترک سیگار دارید؟
پزشک ممکن است بسته به علائم و نیازهای شما، سؤالات دیگری نیز بپرسد. پیش بینی این سؤالات و آماده کردن پاسخ ها از قبل، می تواند به شما کمک کند تا زمان بیشتری را برای گفت وگو درباره روش های درمانی و دریافت توصیه های لازم از پزشک داشته باشید.
























دیدگاه خود را به اشتراک بگذارید.