رادیوتراپی پستان با اشعه پرانرژی سلولهای سرطانی ریز را پس از جراحی نابود میکند و با حداقل آسیب به قلب و ریه، خطر عود را کم و نتایج درمان را بهبود میدهد.
آیا شما یا یکی از عزیزانتان در آستانه شروع رادیوتراپی سرطان پستان هستید و سوالات زیادی در ذهن دارید؟ کاملاً طبیعی است. پرتودرمانی پستان، که به آن رادیوتراپی هم میگویند، یک روش درمانی حیاتی و بسیار مؤثر در مقابله با این بیماری است. در این تکنیک از پرتوهای پرانرژی، مانند اشعه ایکس، استفاده میشود تا سلولهای سرطانی باقیمانده در پستان یا دیواره قفسه سینه را از بین ببرد. این پرتوها با آسیب رساندن به DNA سلولهای سرطانی، مانع رشد و تقسیم آنها میشوند. اما هدف اصلی چیست؟ هدف، نابودی دقیق سلولهای سرطانی میکروسکوپی است، در حالی که آسیب به بافتهای سالم اطراف مانند قلب و ریهها به حداقل ممکن برسد. این روش اغلب پس از جراحی و گاهی در کنار درمانهای دیگر برای کاهش خطر بازگشت سرطان تجویز میشود.

علت رادیوتراپی پستان
رادیوتراپی پستان در شرایط بالینی گوناگون و با اهداف متفاوتی تجویز می شود:
- پس از جراحی حفظ پستان (لامپکتومی): این شایع ترین دلیل برای رادیوتراپی پستان است. پس از برداشتن تومور و حفظ بیشتر بافت پستان، رادیوتراپی برای از بین بردن هرگونه سلول سرطانی میکروسکوپی که ممکن است در پستان باقی مانده باشد، انجام می شود. این کار خطر عود سرطان را به میزان قابل توجهی کاهش می دهد.
- پس از ماستکتومی (برداشتن کامل پستان): در برخی موارد، حتی پس از برداشتن کامل پستان، رادیوتراپی برای کاهش خطر بازگشت سرطان در دیواره قفسه سینه یا نواحی غدد لنفاوی مجاور (مانند زیر بغل یا بالای استخوان ترقوه) توصیه می شود. این موضوع به ویژه در مواردی کاربرد دارد که تومور بزرگ بوده، غدد لنفاوی درگیر بوده اند یا سرطان به خارج از پستان گسترش یافته است.
- درمان غدد لنفاوی: اگر غدد لنفاوی زیر بغل، بالای ترقوه یا کنار استخوان سینه حاوی سلول های سرطانی باشند، پرتودرمانی می تواند برای هدف قرار دادن این نواحی و از بین بردن سلول های سرطانی در آن ها تجویز شود.
- درمان سرطان پستان التهابی: این نوع نادر و تهاجمی سرطان پستان اغلب با رادیوتراپی گسترده پس از شیمی درمانی و جراحی درمان می شود.
- تسکین علائم (درمان تسکینی یا پالیاتیو): در موارد پیشرفته بیماری که سرطان به سایر نقاط بدن (مانند استخوان ها) متاستاز داده است، رادیوتراپی می تواند با کوچک کردن تومور یا ضایعات متاستاتیک، به تسکین علائمی مانند درد، خونریزی یا فشار کمک کرده و در نتیجه، کیفیت زندگی بیمار را بهبود بخشد.
- به عنوان درمان اصلی (در موارد نادر): در موارد بسیار نادر، اگر بیمار نتواند جراحی شود، رادیوتراپی ممکن است به عنوان درمان اصلی برای کنترل تومور اولیه پستان مورد استفاده قرار گیرد.
تکنیک های پیشرفته رادیوتراپی پستان
پیشرفت های فناوری منجر به توسعه روش های بسیار دقیق و متنوعی برای رادیوتراپی پستان شده است. انتخاب روش درمانی مناسب به عوامل متعددی از جمله مرحله بیماری، نوع جراحی انجام شده، ویژگی های تومور و آناتومی بیمار بستگی دارد.
۱. رادیوتراپی خارجی (External Beam Radiation Therapy - EBRT)
این روش، رایج ترین شکل رادیوتراپی پستان است. در EBRT، پرتوها از یک منبع خارجی، معمولاً دستگاه شتاب دهنده خطی (LINAC)، با دقت به سمت پستان یا دیواره قفسه سینه هدایت می شوند. زیرمجموعه های مهم این روش عبارتند از:
- رادیوتراپی کل پستان (Whole Breast Radiation Therapy - WBRT): این روش سنتی ترین و رایج ترین شکل رادیوتراپی پس از لامپکتومی است. در این روش، کل پستان مورد هدف قرار می گیرد تا اطمینان حاصل شود که تمام سلول های سرطانی از بین می روند. معمولاً در ۲۰ تا ۳۰ جلسه (بسته به پروتکل درمانی) و به مدت ۴ تا ۶ هفته انجام می شود.
- رادیوتراپی با شدت تنظیم شده (Intensity-Modulated Radiation Therapy - IMRT): در IMRT، با استفاده از نرم افزارهای پیشرفته، شدت پرتوها در نواحی مختلف پستان یا دیواره قفسه سینه به طور دقیق تنظیم می شود. این تکنیک امکان رساندن دوز یکنواخت تر به منطقه هدف را فراهم می کند و در عین حال، بافت های سالم مجاور مانند ریه و قلب را بهتر حفظ می کند. این دقت بالا برای پستان هایی با شکل نامنظم یا در مواردی که نگرانی در مورد دوز به قلب یا ریه وجود دارد، بسیار ارزشمند است.
- رادیوتراپی با هدایت تصویری (Image-Guided Radiation Therapy - IGRT): بافت پستان می تواند کمی با تنفس تغییر موقعیت دهد. IGRT شامل استفاده از تصاویر (مانند سی تی اسکن یا اشعه ایکس) قبل یا در طول هر جلسه درمانی است تا موقعیت دقیق پستان مشخص شده و تابش پرتوها با دقت بسیاری انجام شود. این کار به اطمینان از هدف گیری صحیح و محافظت از ارگان های حیاتی کمک می کند.
- پرتودرمانی با نگه داشتن نفس عمیق (Deep Inspiration Breath Hold - DIBH): این تکنیک به ویژه برای درمان پستان چپ استفاده میشود. اما چگونه کار میکند؟ در این روش، شما نفس عمیقی میکشید و آن را برای چند ثانیه نگه میدارید. این کار ساده باعث میشود ریهها پر از هوا شده و قلب از دیواره قفسه سینه و پستان دورتر شود. در نتیجه، دوز پرتو به قلب به حداقل میرسد که یک مزیت فوقالعاده است.
- پرتودرمانی تسریع شده جزئی از پستان (Accelerated Partial Breast Irradiation - APBI): در این روش، تنها بخشی از پستان که تومور در آن قرار داشته است (و حاشیه اطراف آن) مورد تابش قرار می گیرد، نه کل پستان. این تکنیک برای برخی بیماران با سرطان های پستان در مراحل اولیه و مشخصات خاصی تومور مناسب است. مزیت اصلی APBI، کاهش مدت زمان درمان (معمولاً در ۵ تا ۱۰ جلسه و طی ۱ تا ۲ هفته) است. APBI می تواند به روش های مختلفی ارائه شود:
- External Beam APBI: پرتوها از خارج بدن به منطقه مورد نظر تابانده می شوند.
- براکی تراپی پستان: منابع رادیواکتیو به صورت موقت در داخل بافت پستان قرار داده می شوند.

۲. براکی تراپی (Brachytherapy)
در این روش، منابع رادیواکتیو کوچک به طور موقت در داخل بافت پستان، درست در جایی که تومور برداشته شده، قرار داده می شوند. این تکنیک یک شکل از APBI است و به رساندن دوز بالای پرتو به ناحیه کوچک و مشخص با حداقل تابش به بافت های سالم اطراف کمک می کند.
- براکی تراپی با کاتتر (Balloon Catheter Brachytherapy): یک کاتتر با یک بادکنک کوچک در انتهای آن، در حفره ای که تومور برداشته شده، قرار داده می شود. سپس یک منبع رادیواکتیو موقت وارد کاتتر شده و پرتو را از داخل به بافت پستان می تاباند.
- براکی تراپی بینابینی (Interstitial Brachytherapy): چندین کاتتر کوچک در اطراف محل تومور قرار داده می شوند و منبع رادیواکتیو موقت به صورت کنترل شده از طریق این کاتترها حرکت می کند تا پرتو را به ناحیه هدف برساند.
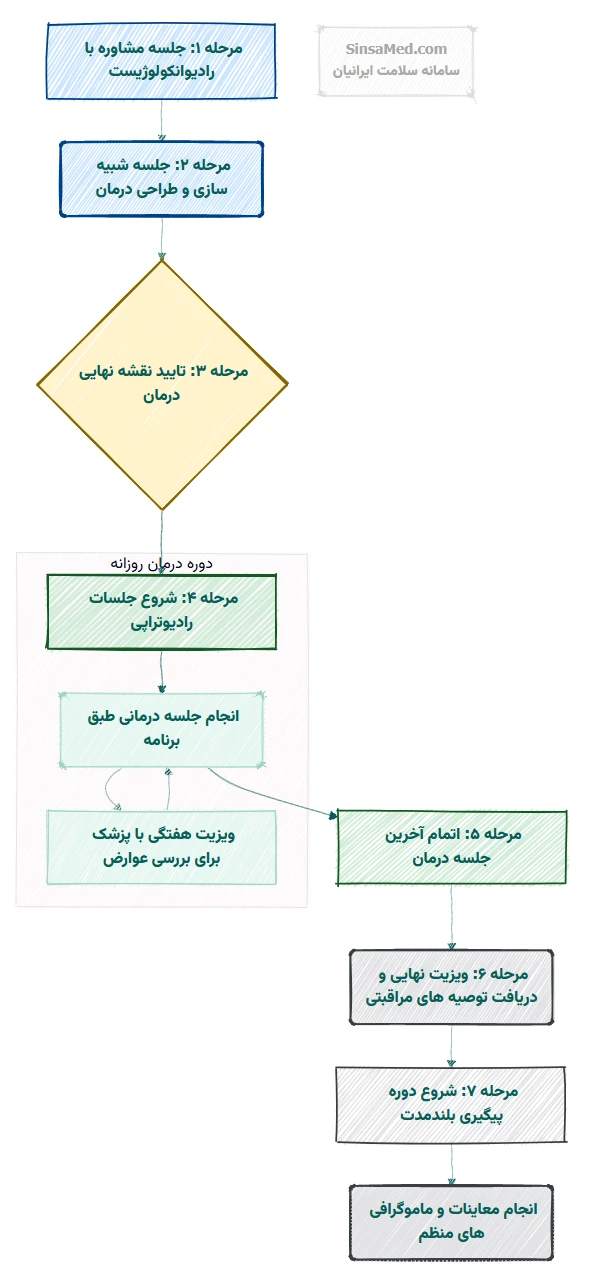
مراحل رادیوتراپی پستان
فرایند رادیوتراپی پستان یک برنامه درمانی دقیق و چند مرحله ای است که توسط تیمی از متخصصان شامل رادیوانکولوژیست (متخصص رادیوتراپی)، فیزیسیست پزشکی، کارشناس رادیوتراپی (تکنولوژیست) و پرستار اجرا می شود.
۱. مشاوره و ارزیابی اولیه
اولین گام، ملاقات با رادیوانکولوژیست است. در این جلسه، پزشک سوابق پزشکی بیمار را بررسی کرده و نتایج آزمایش ها، نمونه برداری ها و تصویربرداری های قبلی (مانند ماموگرافی، سونوگرافی و MRI) را تحلیل می کند.
پزشک در مورد لزوم رادیوتراپی، اهداف درمانی، نوع روش پیشنهادی، فواید و عوارض رادیوتراپی پستان با شما صحبت میکند. این جلسه فرصت طلایی شماست تا تمام سوالات و نگرانیهای خود را مطرح کنید.
۲. شبیه سازی و برنامه ریزی درمان
این مرحله برای طراحی دقیق درمان حیاتی است:
- تصویربرداری: ابتدا، یک سی تی اسکن از ناحیه پستان و قفسه سینه بیمار در وضعیتی که قرار است درمان در آن انجام شود، تهیه می گردد. بیمار روی یک تخته شیب دار مخصوص دراز می کشد و بازوی سمت تحت درمان بالای سر قرار می گیرد. ممکن است برای دقت بیشتر، از تکنیک نگه داشتن نفس عمیق (DIBH) نیز در این مرحله استفاده شود.
- برنامه ریزی کامپیوتری درمان: پس از تهیه تصاویر، رادیوانکولوژیست با همکاری فیزیسیست پزشکی، با استفاده از نرم افزارهای پیشرفته کامپیوتری، طرح درمانی سه بعدی را تهیه می کند. در این مرحله، حجم هدف (بافت پستان یا دیواره قفسه سینه) و اندام های حساس اطراف (مانند قلب و ریه) به دقت مشخص شده و دوز دقیق پرتو، زوایای تابش و شکل میدان های پرتودهی محاسبه و بهینه سازی می شوند.
- علامت گذاری پوست: نقاط کوچکی با جوهر دائمی یا نیمه دائمی روی پوست بیمار علامت گذاری می شوند تا کارشناسان رادیوتراپی بتوانند بیمار را در هر جلسه در موقعیت دقیق قرار دهند.
۳. جلسات درمانی
- تعداد و مدت زمان جلسات: تعداد کل جلسات رادیوتراپی بسته به نوع سرطان، نوع جراحی و روش درمانی متفاوت است. به عنوان مثال، رادیوتراپی کل پستان (WBRT) می تواند شامل ۲۰ تا ۳۰ جلسه یا بیشتر باشد که معمولاً برای ۵ روز در هفته و طی ۴ تا ۶ هفته انجام می شود. هر جلسه درمانی معمولاً بین ۱۵ تا ۳۰ دقیقه به طول می انجامد.
- اجرای درمان: در هر جلسه، بیمار روی تخت مخصوص دستگاه رادیوتراپی دراز می کشد و کارشناسان رادیوتراپی با استفاده از علائم روی پوست، وضعیت بیمار را با طرح درمانی اولیه تطبیق می دهند. سپس دستگاه شتاب دهنده خطی (LINAC) به آرامی حول محور بدن بیمار حرکت کرده و پرتوها را از زوایای برنامه ریزی شده به سمت پستان یا دیواره قفسه سینه هدایت می کند. این فرآیند کاملاً بدون درد است.
- نظارت و ارتباط: تیم درمانی در طول جلسه از اتاق کنترل، بیمار را زیر نظر دارند. پس از اتمام تابش، بیمار می تواند به فعالیت های عادی روزمره خود بازگردد.
آمادگی برای شروع رادیوتراپی پستان
انجام برخی اقدامات و آمادگی ها پیش از شروع دوره پرتودرمانی می تواند به مدیریت بهتر دوره درمان و کاهش عوارض احتمالی کمک کند:
- ارتباط مستمر با تیم درمانی: بیمار باید تمامی سؤالات و نگرانی های خود را با پزشک، پرستار یا هماهنگ کننده درمان در میان بگذارد.
- اطلاع رسانی دقیق درباره داروها: بیمار باید فهرستی کامل از تمام داروهایی که مصرف می کند (شامل نسخه ای و بدون نسخه، مکمل های گیاهی و ویتامین ها) را به پزشک ارائه دهد.
- تغذیه سالم و استراحت کافی: داشتن یک رژیم غذایی متعادل و استراحت کافی قبل و در طول دوره درمان، به بدن کمک می کند تا با استرس ناشی از درمان بهتر مقابله کند.
- مراقبت از پوست: ناحیه ای که تحت تابش قرار می گیرد ممکن است حساس شود. تمیز و مرطوب نگه داشتن پوست این ناحیه اهمیت دارد. از مصرف صابون ها، کرم ها، لوسیون ها، دئودورانت ها یا پودرهای حاوی الکل، عطر یا مواد شیمیایی قوی در ناحیه تحت درمان باید خودداری شود، مگر اینکه توسط پزشک توصیه شده باشد.
- پوشیدن لباس های مناسب: پوشیدن لباس های گشاد و نخی که به پوست ناحیه تحت درمان ساییده نشوند، توصیه می شود. استفاده از سوتین های نخی نرم و بدون فنر نیز می تواند راحتی بیمار را افزایش دهد.
- عدم استفاده از اشیاء فلزی: در طول جلسات شبیه سازی و رادیوتراپی، هیچ گونه زیورآلات (مانند گردنبند یا گوشواره های بزرگ)، سوتین های دارای فنر فلزی، یا سایر اشیاء فلزی نباید در نزدیکی ناحیه پستان و قفسه سینه بیمار باشد، زیرا این اشیاء می توانند در کیفیت تصاویر یا توزیع دوز پرتوها تداخل ایجاد کنند.

عوارض جانبی رادیوتراپی پستان و راهکارهای مدیریت آن ها
عوارض جانبی رادیوتراپی پستان از فردی به فرد دیگر متفاوت است و به عواملی مانند دوز کل پرتو، حجم بافت تحت درمان، ناحیه خاصی از قفسه سینه که پرتو دریافت می کند، تکنیک پرتودرمانی و سلامت عمومی بیمار بستگی دارد. این عوارض می توانند به دو دسته کوتاه مدت (حاد) و بلندمدت (مزمن) تقسیم شوند.
عوارض جانبی کوتاه مدت (در طول درمان یا بلافاصله پس از آن)
این عوارض معمولاً در طول دوره درمان یا مدت کوتاهی پس از اتمام آن بروز می کنند و اغلب پس از پایان درمان به تدریج بهبود می یابند:
- تغییرات پوستی: پوست در ناحیه تحت درمان ممکن است قرمز، خشک، خارش دار، حساس، پوسته پوسته یا تیره تر شود، چیزی مشابه واکنش به آفتاب سوختگی شدید. این وضعیت به نام "درماتیت پرتویی" شناخته می شود.
- خستگی: یکی از شایع ترین عوارض است و به دلیل تلاش بدن برای ترمیم سلول های آسیب دیده و استرس و اضطراب کلی در طول درمان ایجاد می شود.
- درد یا سنگینی پستان: ممکن است احساس درد، تورم یا سنگینی در پستان تحت درمان وجود داشته باشد.
- ناراحتی در ناحیه تحت درمان: حساسیت یا درد در ناحیه جراحی یا پستان.
- تغییرات در ناحیه زیر بغل (در صورت تابش به غدد لنفاوی): ممکن است به صورت درد، تورم یا حساسیت باشد.
- سوزش مری (نادر): اگر بخشی از مری در مسیر پرتو قرار گیرد، ممکن است احساس سوزش یا درد هنگام بلع ایجاد شود.
- سرفه (نادر): اگر بخشی از ریه تحت تابش قرار گیرد، ممکن است سرفه خشک ایجاد شود.
عوارض جانبی بلندمدت (هفته ها، ماه ها یا سال ها پس از درمان)
این عوارض ممکن است هفته ها، ماه ها یا حتی سال ها پس از پایان درمان بروز کنند و در برخی موارد می توانند دائمی باشند:
- تغییرات دائمی پوست: پوست در ناحیه تحت درمان ممکن است کمی تیره تر، سفت تر، خشک تر، یا دارای رگه های خونی (تلانژیکتازی) باقی بماند.
- ادم لنفاوی (لنف ادم): اگر غدد لنفاوی زیر بغل مورد تابش قرار گرفته باشند، خطر تورم بازو (ادم لنفاوی) در سمت درمان افزایش مییابد. این تورم ناشی از تجمع مایع لنفاوی است که میتواند بسیار آزاردهنده باشد. خوشبختانه راهکارهای مؤثری برای کنترل آن وجود دارد.
- تغییرات در اندازه و شکل پستان: پستان تحت درمان ممکن است کمی کوچک تر، سفت تر یا دارای تغییراتی در شکل شود.
- درد مزمن پستان یا دیواره قفسه سینه: در برخی موارد، درد یا ناراحتی خفیف تا متوسط می تواند برای مدت طولانی ادامه یابد.
- فیبروز ریوی (نادر): در موارد نادر، اگر بخش بزرگی از ریه تحت تابش قرار گیرد، ممکن است بافت ریه سفت شده و منجر به مشکلات تنفسی شود. این عارضه به طور قابل توجهی با تکنیک های مدرن کاهش یافته است.
- آسیب قلبی (نادر): در رادیوتراپی پستان چپ، اگر بخشی از قلب در معرض پرتو قرار گیرد، در درازمدت خطر بروز مشکلات قلبی (مانند بیماری عروق کرونر) به میزان بسیار کمی افزایش می یابد. تکنیک هایی برای به حداقل رساندن این خطر به کار می روند.
- شکستگی دنده (نادر): در موارد بسیار نادر، تابش پرتو می تواند استخوان دنده را ضعیف کرده و خطر شکستگی را افزایش دهد.
- سرطان ثانویه (بسیار نادر): در موارد بسیار نادر، رادیوتراپی می تواند خطر ابتلا به سرطان های جدید را در ناحیه تحت تابش، سال ها یا دهه ها پس از درمان، اندکی افزایش دهد.
راهنمای جامع مدیریت عوارض رادیوتراپی پستان
مدیریت مؤثر عوارض رادیوتراپی پستان بخش جداییناپذیری از برنامه درمانی است. هدف اصلی، بهبود کیفیت زندگی شما و اطمینان از تکمیل موفقیتآمیز دوره درمان است. تیم درمانی شما، به صورت هماهنگ برای ارائه مراقبتهای حمایتی عمل میکنند. اما شما چه کارهایی میتوانید انجام دهید؟
مدیریت تغییرات پوستی:
- تمیز و آرام: ناحیه درمان را روزانه با آب ولرم و صابون ملایم و بدون عطر به آرامی بشویید. از لیف کشیدن یا مالش شدید خودداری کنید.
- مرطوبکنندهها معجزه میکنند: از کرمها یا لوسیونهای مرطوبکننده توصیه شده توسط پزشک (مانند کرمهای حاوی کالاندولا یا آلوئهورا) به طور منظم استفاده کنید.
- دشمنان پوست را بشناسید: از خاراندن، استفاده از محصولات معطر یا الکلدار، چسب زخم، و قرار گرفتن در معرض آفتاب مستقیم پرهیز کنید.
- لباسهای نرم و راحت: لباسهای گشاد و نخی بپوشید تا پوستتان نفس بکشد.
راهنمای کامل مراقبت از پوست بعد از رادیوتراپی را ببینید
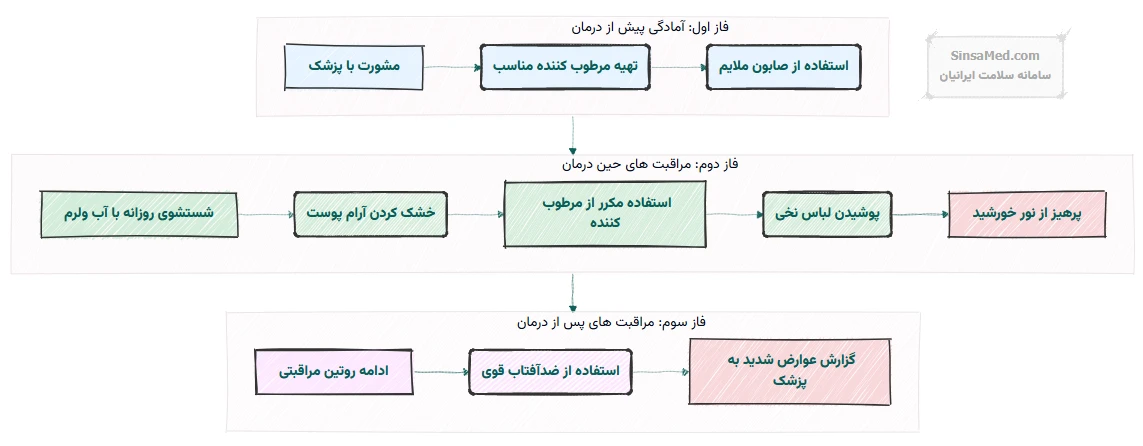
مقابله با خستگی:
خستگی شاید شایعترین عارضه باشد، اما قابل کنترل است. استراحت کافی، فعالیت بدنی سبک (حتی یک پیادهروی کوتاه روزانه)، تغذیه مناسب و نوشیدن مایعات کافی میتواند به شما انرژی دوباره بدهد. به بدن خود گوش دهید و هر زمان نیاز داشتید استراحت کنید.
کنترل درد و سنگینی پستان:
- مسکنهای مجاز: در صورت تأیید پزشک، از مسکنهای بدون نسخه مانند استامینوفن استفاده کنید.
- سوتین مناسب: پوشیدن سوتینهای نرم، نخی و بدون فنر میتواند تفاوت بزرگی ایجاد کند.
پیشگیری و مدیریت لنف ادم:
این مورد نیاز به توجه ویژهای دارد. مراجعه به یک فیزیوتراپیست متخصص در زمینه لنف ادم برای دریافت برنامه تمرینی، ماساژ تخلیه لنفاوی و استفاده از آستین فشاری بسیار مهم است. مراقب هرگونه خراش یا عفونت در بازوی سمت درمان باشید.
حمایت روانی و اجتماعی:
مشاوره روانشناختی برای کمک به بیمار و خانواده در کنار آمدن با تشخیص، درمان و عوارض جانبی.
میزان موفقیت رادیوتراپی پستان
میزان موفقیت رادیوتراپی پستان به طور قابل توجهی به عوامل متعددی وابسته است. به طور کلی، رادیوتراپی نقش حیاتی در کاهش خطر عود سرطان پستان و بهبود بقا، به ویژه در بیماران با سرطان های اولیه یا با ویژگی های خاص تومور، ایفا می کند. عوامل مؤثر بر نتیجه درمان عبارتند از:
- مرحله و نوع سرطان پستان: سرطان های در مراحل اولیه که به غدد لنفاوی گسترش نیافته اند، معمولاً بهترین پاسخ را به رادیوتراپی می دهند.
- نوع جراحی: رادیوتراپی پس از لامپکتومی، خطر عود را به میزان قابل توجهی کاهش می دهد و در برخی موارد، حتی می تواند نتایجی مشابه با ماستکتومی ایجاد کند.
- درگیری غدد لنفاوی: درگیری غدد لنفاوی، خطر عود را افزایش می دهد، اما رادیوتراپی در این موارد به کنترل بیماری در منطقه کمک می کند.
- درمان های دیگر: ترکیب رادیوتراپی با شیمی درمانی، هورمون درمانی یا درمان های هدفمند می تواند شانس موفقیت کلی را افزایش دهد.
- سن بیمار: در برخی مطالعات، سن کمتر در زمان تشخیص ممکن است با خطر بالاتر عود همراه باشد، که در این موارد رادیوتراپی اهمیت بیشتری پیدا می کند.
رادیوتراپی می تواند منجر به از بین رفتن سلول های سرطانی میکروسکوپی، کاهش چشمگیر خطر بازگشت سرطان در پستان یا دیواره قفسه سینه، و در نهایت افزایش طول عمر و بهبود کیفیت زندگی بیمار شود. پزشک متخصص با در نظر گرفتن تمامی شرایط خاص هر بیمار، اطلاعات دقیق تری در مورد پیش آگهی و احتمال موفقیت درمان ارائه خواهد داد.
ترکیب رادیوتراپی با شیمی درمانی، هورمون درمانی یا درمانهای هدفمند میتواند شانس موفقیت کلی را به شکل چشمگیری افزایش دهد.
ابعاد مالی و هزینه پرتودرمانی پستان
هزینه رادیوتراپی پستان نیز متغیر است و به عوامل مختلفی بستگی دارد:
- نوع تکنیک رادیوتراپی: روش های پیشرفته تر و دقیق تر مانند IMRT، IGRT، DIBH یا APBI معمولاً هزینه های بالاتری نسبت به روش های سنتی تر دارند.
- تعداد جلسات درمان: هرچه تعداد جلسات مورد نیاز بیشتر باشد، هزینه کل درمان نیز افزایش می یابد. (برای مثال، APBI با جلسات کمتر، ممکن است هزینه کل کمتری داشته باشد، اما هزینه هر جلسه آن بالاتر باشد).
- موقعیت جغرافیایی و نوع مرکز درمانی: هزینه ها در شهرهای بزرگ و مراکز درمانی خصوصی معمولاً بالاتر از مراکز دولتی یا دانشگاهی است.
- پوشش بیمه: بیمه های درمانی پایه و تکمیلی معمولاً بخش قابل توجهی از هزینه های پرتودرمانی را پوشش می دهند. میزان دقیق پوشش به نوع بیمه، سقف تعهدات و قرارداد مرکز درمانی با شرکت بیمه بستگی دارد.
- هزینه های جانبی: علاوه بر هزینه خود فرآیند رادیوتراپی، هزینه های مربوط به مشاوره ها، تصویربرداری های لازم قبل، حین و پس از درمان (مانند MRI، CT اسکن)، داروهای مورد نیاز برای کنترل عوارض جانبی، و مراقبت های حمایتی و توانبخشی نیز باید در نظر گرفته شوند.
برای کسب اطلاعات دقیق در مورد هزینه ها، توصیه می شود بیماران و خانواده هایشان به طور مستقیم با مرکز درمانی مورد نظر و شرکت بیمه خود مشورت نمایند.

پس از رادیوتراپی پستان
پس از اتمام دوره رادیوتراپی، مراقبت های پیگیرانه نقش بسیار مهمی در مسیر بهبودی و مدیریت طولانی مدت بیماری ایفا می کنند. این پیگیری ها به تیم درمانی کمک می کنند تا وضعیت بیمار را ارزیابی کرده و در صورت لزوم، مداخلات لازم را انجام دهند:
- معاینات منظم و ماموگرافی: انجام معاینات فیزیکی منظم توسط پزشک و ماموگرافی های دوره ای، هم برای پستان تحت درمان و هم برای پستان مقابل، برای بررسی پاسخ به درمان و تشخیص زودهنگام هرگونه عود احتمالی یا سرطان جدید ضروری است.
- ویزیت های منظم با رادیوانکولوژیست و سایر متخصصان: بیمار باید به طور منظم با رادیوانکولوژیست و در صورت نیاز با متخصصان دیگر (مانند جراح) ملاقات داشته باشد. این ویزیت ها برای ارزیابی وضعیت عمومی، مدیریت هرگونه عوارض باقی مانده و برنامه ریزی برای مراقبت های حمایتی انجام می شوند.
- پیگیری و مدیریت عوارض جانبی: عوارض جانبی بلندمدت مانند تغییرات پوستی، ادم لنفاوی یا درد مزمن باید به دقت پایش و مدیریت شوند. ممکن است نیاز به مراجعه به متخصصین توانبخشی یا درد باشد.
- توانبخشی و فیزیوتراپی: اهمیت توانبخشی (شامل فیزیوتراپی بازو و شانه برای بهبود دامنه حرکتی و کاهش خطر ادم لنفاوی) پس از پرتودرمانی بسیار بالاست. این خدمات به بیمار کمک می کنند تا حداکثر عملکرد ممکن را بازگرداند و کیفیت زندگی وی به طور چشمگیری بهبود یابد.
- مشاوره و حمایت روانی: حمایت روانی مداوم برای کمک به بیمار در کنار آمدن با چالش های پس از درمان و بازگشت به زندگی عادی بسیار مهم است.
نتیجه گیری
در پایان این مسیر، به یاد داشته باشید که هر جلسه پرتودرمانی، در واقع پرتویی از امید است که راه شما را به سوی سلامتی روشنتر میکند. رادیوتراپی سرطان پستان شاید چالشبرانگیز به نظر برسد، اما با آگاهی، مراقبت صحیح و روحیهای قوی، میتوانید این مرحله را با موفقیت پشت سر بگذارید. پس اجازه دهید این پرتوهای درمانگر، آیندهای سالم و درخشان را برای شما رقم بزنند.


























دیدگاه خود را به اشتراک بگذارید.