HIV (ویروس نقص ایمنی انسانی) ویروسی است که به سیستم ایمنی بدن حمله می کند و اگر تحت مراقبت های لازم قرار نگیرد، می تواند منجر به ایدز (سندرم نقص ایمنی اکتسابی) شود. در ادامه اطلاعاتی درباره علائم و علل بروز ایدز / سندروم نقص ایمنی اکتسابی، نحوه تشخیص و درمان آن ارائه می شود.
بیماری ایدز چیست؟
سندروم نقص ایمنی اکتسابی (AIDS) عارضه ای مزمن و بسیار خطرناک است که در نتیجه آلودگی با ویروس نقص ایمنی انسانی (HIV) ایجاد می شود. این ویروس با آسیب رسانی به سیستم ایمنی، قدرت دفاعی بدن در برابر عفونت و بیماری را مختل می کند.
HIV یکی از ویروس هایی است که به صورت آمیزشی (STI) نیز انتقال می یابد، همچنین می تواند از طریق ارتباط با خون آلوده یا از مادر به نوزاد طی بارداری، زایمان یا شیردهی نیز منتقل شود. بدون مصرف دارو، ممکن است چندین سال طول بکشد تا ویروس HIV، سیستم ایمنی را تا حدی که بتوان گفت فرد مبتلا به ایدز است، تضعیف کند.
هیچ درمان قطعی و علاجی برای HIV / AIDS وجود ندارد اما داروهایی وجود دارند که می توانند به طور چشمگیری، سرعت پیشرفت بیماری را پایین آورند. این داروها در بیشتر کشورهای توسعه یافته، میزان مرگ و میر ناشی از ایدز را کاهش داده اند.
علائم بیماری ایدز
علائم HIV و AIDS، بسته به مرحلۀ عفونت متفاوت است.
عفونت اولیه (نوع حاد HIV)
در برخی از افراد، HIV دو تا چهار هفته بعد از ورود ویروس به بدن، به صورت یک بیماری مشابه آنفولانزا خود را نشان می دهد. این بیماری به عنوان عفونت اولیه (حاد) HIV شناخته می شود و ممکن است تا چند هفته طول بکشد. نشانه ها و علائم احتمالی بیماری به شرح زیر می باشد:
- تب
- سردرد
- دردهای عضلانی و مفصلی
- عارضه های پوستی
- گلودرد و زخم های دردناک دهانی
- تورم غدد لنفاوی، به خصوص غدد لنفاوی گردن
- اسهال
- کاهش وزن
- سرفه
- تعریق شبانه

این علائم می توانند آن قدر خفیف باشند که قابل توجه نباشند، گرچه در این دوره، تعداد ویروس در جریان خون (بار ویروس)، نسبتاً بالا می باشد. در نتیجه، احتمال انتقال بیماری در طی عفونت اولیه بیشتر می باشد.
عفونت بالینی نهفته (HIV مزمن/ دوره نهفتگی)
در این مرحله از بیماری،HIV همچنان در بدن و گلبول های سفید حضور دارد. با این حال ممکن است در این دوره بسیاری از افراد، هیچ علامت یا عفونتی که نشان از ابتلا به HIV داشته باشد را نشان ندهند.
در صورت عدم انجام درمان آنتی رتروویرال (ضد رتروویروس ART / HIV)، ممکن است این مرحله تا سال ها طول کشد. برخی افراد خیلی سریع تر به به بیماری های شدید مبتلا می شوند.
بروز علائم عفونت HIV
در حالی که ویروس در حال تکثیر در سلول ها و تخریب سلول های ایمنی (سلول هایی در بدن که به مبارزه با میکروب ها کمک می کنند) می باشد، ممکن است عفونت های خفیف و یا نشانه ها و علائمی حاکی از ورود به دورۀ مزمن بیماری مشاهده شود:
- تب
- خستگی
- تورم غده های لنفاوی (اغلب یکی از علائم اولیۀ HIV است).
- اسهال
- کاهش وزن
- عفونت قارچی دهان (برفک دهان)
- زونا (هرپس زوستر)
- ذات الریه (پنومونی)

پیشرفت تا AIDS
خوشبختانه امروزه به کمک درمان های نوین و مناسب ضد ویروسی، ایدز در بیشتر افرادی که به HIV مبتلا شده اند بروز نمی کند. معمولاً اگر HIV تحت درمان قرار نگیرد، ظرف 8-10 سال به ایدز تبدیل می شود.
زمانی که ویروس سیر تکامل خود را طی کرده و بیماری ایدز را ایجاد کند، سیستم ایمنی، به شدت آسیب دیده و فرد در معرض ابتلا به سرطان ها و عفونت های فرصت طلب -بیماری هایی که معمولاً در افراد با سیستم ایمنی سالم بروز نمی کنند-، قرار می گیرد.
نشانه ها و علائم برخی از این عفونت ها عبارتند از:
- تعریق
- لرز
- تب عود کننده
- اسهال مزمن
- تورم غدد لنفاوی
- وجود نقطه های سفید رنگ یا ضایعات غیر معمول بر روی زبان یا درون دهان
- خستگی مداوم و بدون علت
- ضعف
- کاهش وزن
- عارضه یا برآمدگی های پوستی

چه زمانی باید به پزشک مراجعه کرد
اگر فردی گمان می کند که به HIV آلوده شده یا در خطر تماس با ویروس قرار گرفته باشد، باید فوراً به پزشک مراجعه کند.
علل ابتلا به بیماری ایدز
HIV توسط ویروسی ایجاد می شود که می تواند از طریق رابطه جنسی، خون، یا از مادر به نوزاد طی بارداری، زایمان و شیردهی منتقل شود.
چگونه HIV به ایدز تبدیل می شود
HIV لنفوسیت های CD4 -گلبول های سفیدی که به بدن در مبارزه با بیماری ها کمک می کنند- را تخریب می کند. هرچه تعداد لنفوسیت های CD4 کمتر باشد، سیستم ایمنی ضعیف تر است.
پیش از تبدیل عفونت به ایدز، فرد آلوده به HIV دچار علامتی نمی شود یا نشانه های بسیار خفیفی از بیماری را تجربه می کند. زمانی که شمار TCD4 به کمتر از 200 عدد در میلی متر مکعب خون می رسد یا فرد دچار عارضه ای که بیانگر ابتلا ایدز باشد (مانند عفونتی خطرناک یا سرطان می شود)، ابتلا به ایدز تأیید می شود.
HIV چگونه منتقل می شود
ورود خون، مایع منی یا ترشحات واژینال آلوده به ویروس، به بدن فرد سالم ویروس را انتقال می دهد. که به چندین صورت می تواند اتفاق بیفتد:
- از طریق رابطه جنسی. ورود خون، مایع منی یا ترشحات واژن فرد آلوده در اثر رابطۀ جنسی واژینال، مقعدی یا دهانی به بدن فرد سالم باعث انتقال ویروس می شود. ویروس از طریق زخم های دهان یا زخم های مختصری که طی رابطه جنسی در واژن یا مقعد ایجاد شده است، وارد بدن می شود.
- استفاده از سوزن مشترک. استفادۀ از سوزن و سرنگ مشترک، خطر ابتلا به HIV و سایر بیماری های عفونی مانند هپاتیت را به شدت افزایش می دهد.
- از طریق انتقال خون. گاهی ویروس از طریق انتقال خون وارد بدن فرد سالم می شود. امروزه بیمارستان ها و بانک های خون، مقدار آنتی بادی های HIV ذخایر خون را بررسی می کنند، در نتیجه احتمال انتقال ویروس از این راه خیلی کم است.
- طی بارداری، زایمان یا شیردهی. مادران آلوده می توانند ویروس را به نوزادان خود منتقل کنند. مصرف دارو در دوره بارداری به طور قابل توجهی خطر انتقال ویروس را از مادران HIV مثبت به نوزادان کاهش می دهد.

چه کارهایی باعث انتقال HIV نمی شود؟
از طریق تماس های معمولی، فردی به HIV مبتلا نمی شود؛ به این معنا که HIV از طریق بغل کردن، بوسیدن، رقصیدن یا دست دادن به فرد آلوده منتقل نمی شود.
HIV از طریق هوا، آب یا گزش حشرات نیز انتقال نمی یابد.
عوامل خطرساز (ریسک فاکتورها)
هر فردی، در هر سنی با هر نژاد، جنسیت و گرایش جنسی ممکن است به HIV / AIDS مبتلا شود. گرچه احتمال ابتلا در موارد زیر، بسیار بالا می رود:
- رابطۀ جنسی محافظت نشده. خطر انتقال ویروس در رابطۀ جنسی مقعدی، نسبت به رابطۀ جنسی واژینال بیشتر می باشد. داشتن شرکای جنسی متعدد نیز خطر ابتلا به HIV را افزایش می دهد.
- ابتلا به بیماری های آمیزشی (STI). بسیاری از بیماری های آمیزشی زخم هایی روی دستگاه تناسلی ایجاد می کنند. این زخم ها مانند دروازه ای جهت عبور HIV به درون بدن عمل می کنند.
- تزریق مواد مخدر. اغلب معتادان تزریقی از سوزن و سرنگ مشترک استفاده می کنند. این کار آن ها را در معرض تماس با قطرات خون سایرین قرار می دهد.
عوارض بیماری
عفونت HIV سیستم ایمنی را تضعیف می کند و فرد را مستعد ابتلا به بسیاری از عفونت ها و برخی انواع سرطان ها می کند.
عفونت ها و بیماری های شایعی که با HIV / AIDS بروز می کنند:
- پنومونی نوموسایتیس (PCP). این عفونت قارچی می تواند باعث بیماری شدیدی شود. اگرچه با درمان های کنونی HIV / AIDS، این عفونت به طور قابل توجهی کاهش یافته است، اما همچنان در ایالات متحده شایع ترین عامل بروز ذات الریه در افراد آلوده به HIV می باشد.
- کاندیدیازیس (برفک). کاندیدیازیس یک عفونت شایع مرتبط با HIV است، که باعث التهاب و تشکیل پوشش سفید رنگ و ضخیمی بر روی دهان، زبان، مری و یا واژن می شود.
- توبرکلوزیس (سل). در کشورهای در حال توسعه، سل شایع ترین عفونت فرصت طلب مرتبط با HIV بوده و علت اصلی مرگ و میر میان افراد مبتلا به ایدز می باشد.
- سایتومگالوویروس. این ویروس شایع هرپس از طریق مایعات بدن مانند بزاق، خون، ادرار، مایع منی و شیر مادر، منتقل می شود. سیستم ایمنی سالم این ویروس را غیر فعال کرده و ویروس به صورت خفته در بدن می ماند؛ با تضعیف سیستم ایمنی، ویروس فعال شده و به چشم ها، دستگاه گوارشی، ریه ها و سایر اندام ها آسیب می زند.
- مننژیت کریپتوکوکسال. به التهاب غشاها و مایعات اطراف مغز و نخاع (مننژ)، مننژیت گفته می شود. مننژیت کریپتوکوکسال، عفونتی شایع در دستگاه عصبی مرکزی است که با HIV مرتبط بوده و توسط نوعی قارچ که در خاک وجود دارد، ایجاد می شود.
- توکسوپلاسموزیس. این عفونت بالقوه کشنده توسط توکسوپلاسما گوندی منتقل می شود. تماس دست انسان و انتقال به دهان، مدفوع حیوانات آلوده به این انگل باعث انتقال آن می شود. توکسوپلاسموزیس باعث بیماری قلبی و در صورت انتشار به مغز باعث تشنج می شود.
سرطان های شایعی که با HIV / AIDS بروز می کنند:
- لنفوما. این سرطان از گلبول های سفید آغاز می شود. شایع تریم علامت اولیۀ آن، ورم غیر دردناک غدد لنفاوی گردن، زیر بغل وکشاله ران می باشد.
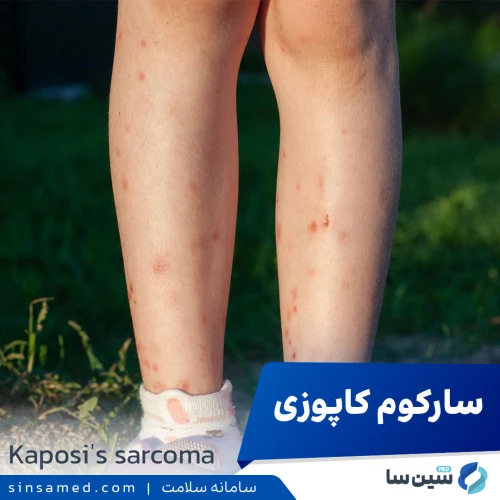
- سارکوم کاپوزی. تومور دیوارۀ عروق خونی که معمولاً به صورت ضایعات صورتی، قرمز یا بنفش رنگ روی پوست و درون دهان ظاهر می شود؛ در افرادی با پوست تیره تر، این ضایعات ممکن است به رنگ های قهوه ای تیره یا سیاه بروز کنند. همچنین سارکوم کاپوزی می تواند اندام داخلی از جمله دستگاه گوارش و ریه ها را نیز درگیر کند.
- سرطان های مرتبط با HPV. احتمال بروز سرطان های ناشی از عفونت با ویروس پاپیلومای انسانی (HPV) مانند سرطان مقعد، دهان و دهانه رحم هنگام ابتلا به ایدز بیشتر است.
سایر عوارض بیماری
- سندروم کاشکسی. عدم درمان HIV / AIDS، باعث کاهش قابل توجه وزن می شود که اغلب با اسهال، ضعف مزمن و تب همراه است.
- عوارض عصبی. HIV می تواند باعث بروز علائم عصبی از جمله گیجی، فراموشی، افسردگی، اضطراب و مشکلاتی در راه رفتن شود. اختلال عصبی شناختی مرتبط با HIV، طیفی از علائم خفیف تغییرات رفتاری و کاهش عملکرد ذهنی تا زوال شدید عقل که باعث ضعف و ناتوانی می شود را در بر می گیرد.
- بیماری های کلیوی. نفروپاتی مرتبط با HIV، التهاب فیلترهای کوچک کلیه ها می باشد (فیلتر های کلیه مایعات اضافی و مواد زائد را از خون تخلیه کرده و وارد ادرار می کنند). این بیماری اغلب در نژاد سیاه و لاتین بروز می کند.
- بیماری های کبدی. بیماری های کبدی نیز از عوارض مهم بیماری به خصوص در افرادی که به هپاتیت B یا C نیز مبتلا هستند، می باشد.
پیشگیری از بیماری
هیچ واکسنی برای جلوگیری از عفونت HIV و هیچ درمانی برای ایدز وجود ندارد. اما می توانید از خود و دیگران در برابر عفونت محافظت کنید.
برای کمک به جلوگیری از شیوع HIV موارد زیر را رعایت کنید:
- درمان به عنوان پیشگیری (TasP). اگر مبتلا به HIV هستید، مصرف داروی آن می تواند از آلوده شدن شریک شما به ویروس جلوگیری کند. اگر بار ویروسی غیرقابل شناسایی بوده -آزمایش خون هیچ ویروسی را نشان ندهد-، ویروس قابل انتقال به شخص دیگری نمی باشد. TasP به معنای مصرف دارو طبق دستورالعمل و معاینه منظم می باشد.
- اگر در معرض HIV قرار گرفته اید از درمان پیشگیرانه پس از مواجهه (PEP) استفاده کنید. اگر فکر می کنید از طریق رابطه جنسی، سوزن سرنگ یا در محل کار خود در معرض خطر قرار گرفته اید، با پزشک خود تماس بگیرید یا به مرکز فوریت های پزشکی مراجعه کنید. درمان پیشگیرانه در 72 ساعت اول می تواند خطر ابتلا به HIV را تا حد زیادی کاهش دهد. دورۀ مصرف دارو 28 روز می باشد.
- در هربار رابطه جنسی مقعدی یا واژینال از کاندوم جدید استفاده کنید. خانم ها می توانند از کاندوم زنانه استفاده کنند. از روان کننده هایی با پایه آب استفاده کنید. روان کننده های روغنی می توانند کاندوم را ضعیف کرده و باعث پاره شدن آنها شوند.
- درمان های پیشگیرانه قبل از قرارگیری در معرض خطر (PrEP). داروهای ترکیبی ترووادا (امتریسیتابین / تنوفوویر) و دسکووی (امتریسیتابین / تنوفوویر آلافنامید) می توانند خطر ابتلا به عفونت منتقل شده از راه جنسی HIV را در افراد در معرض خطر کاهش دهند. بنابر یافته های مراکز کنترل و پیشگیری از بیماری، درمان های پیشگیرانه می تواند خطر ابتلا به HIV از طریق رابطه جنسی را بیش از 90 درصد و از طریق تزریق بیش از 70 درصد کاهش دهد.تنها در صورتی که عدم ابتلا به HIV ثابت شود، درمان های پیشگیرانه تجویز می شود. قبل از شروع PrEP باید آزمایش HIV گرفته شود و تا زمانی که دارو مصرف می شود، هر سه ماه یک بار این آزمایش باید تکرار شود. همچنین پزشک قبل از تجویز ترووادا عملکرد کلیه ها را ارزیابی کرده و هر شش تا دوازده ماه یک بار این آزمایش تکرار می شود.دارو باید هر روز مصرف شود، این داروها از سایر بیماری های مقاربتی جلوگیری نمی کنند؛ بنابراین همچنان باید رابطه جنسی محافظت شده باشد. در صورت ابتلا به هپاتیت بی، پزشک باید پیش از درمان ارزیابی های لازم را داشته باشد.
- اگر به HIV مبتلا هستید، این موضوع را به شریک جنسی خود اطلاع دهید. اطلاع ابتلای خود به HIV به شریک جنسی کنونی و گذشته خود بسیار مهم است و آنها باید آزمایش HIV بدهند.
- از سرنگ استریل استفاده کنید. از سرنگ مشترک استفاده نکنید.
- اگر باردار هستید فوراً تحت مراقبت های پزشکی قرار بگیرید. HIV ممکن است از مادر باردار به جنین منتقل شود. اما اگر در دوران بارداری تحت درمان باشید، خطر انتقال ویروس به نوزاد به طور قابل توجهی کاهش می یابد.
- ختنه مردان. شواهدی وجود دارد که نشان می دهد ختنه مردان می تواند به کاهش خطر ابتلا به عفونت HIV کمک کند.

تشخیص بیماری ایدز
HIV را می توان از طریق آزمایش خون یا بزاق تشخیص داد. آزمایش ها عبارتند از:
- آزمایش آنتی ژن / آنتی بادی. این آزمایش به صورت خونگیری از ورید می باشد. آنتی ژن ها موادی بر روی ویروسHIV هستند که معمولاً ظرف چند هفته پس از قرار گرفتن در معرض ویروس، قابل ردیابی و تشخیص می باشند. پس از قرار گرفتن بدن در معرض ویروس، سیستم ایمنی، آنتی بادی هایی را تولید می کند. تشخیص و ردیابی آنتی بادی پس از گذشت چندین هفته تا چند ماه امکان پذیر خواهد بود. آزمایش ترکیبی آنتی ژن / آنتی بادی ممکن است دو تا شش هفته پس از مواجهه با ویروس مثبت شود.
- آزمایش های آنتی بادی. این آزمایش آنتی بادی های HIV را در خون یا بزاق جستجو می کند. بیشتر آزمایش های فوری HIV، آزمایش های بررسی آنتی بادی می باشند. معمولاً سه تا 12 هفته پس از قرارگیری در معرض ویروس، آزمایش های آنتی بادی مثبت می شوند.
- آزمایش های اسید نوکلئیک (NAT). این آزمایش به دنبال ویروس در خون هست (بار ویروسی)، به همین دلیل خون گیری وریدی انجام خواهد شد. ممکن است پس از قرار گرفتن در معرض ویروس، پزشک انجام این آزمایش را تجویز کند. این تست اولین آزمایشی است که پس از قرار گرفتن در معرض HIV مثبت می شود. باید با پزشک خود درمورد این که کدام آزمایش برای شما مناسب تر است صحبت کنید. گاهی حتی اگر هر کدام از این تست ها منفی باشند، برای تأیید قطعی به یک آزمایش دیگر (چند هفته تا چند ماه بعد) نیاز خواهد بود.
آزمایش تشخیص مرحله بیماری و نوع درمان
اگر HIV تشخیص داده شده است، یافتن یک متخصص آموزش دیده برای تشخیص موارد زیر و درمان HIV اهمیت بسیاری دارد:
- تعیین نیاز انجام آزمایش های دیگر،
- بهترین درمان های ضد رتروویروس (ART)،
- بررسی روند بهبودی و مدیریت سلامت.
در صورت تشخیص HIV / AIDS، چندین آزمایش می تواند به پزشک کمک کند تا مرحله بیماری و بهترین درمان را تعیین کند، از جمله:
- تعداد سلول های CD4 T. سلول های CD4 T سلول های سفید خونی هستند که به طور خاص توسط HIV هدف قرار می گیرند و از بین می روند. حتی اگر علائمی وجود نداشته نباشد، هنگامی که تعداد سلول های CD4 T به زیر 200 برسد، عفونت HIV به ایدز تبدیل می شود.
- بار ویروسی (HIV RNA). این آزمایش میزان ویروس در خون را اندازه گیری می کند. پس از شروع درمان HIV هدف این است که بار ویروسی غیرقابل شناسایی ایجاد شود. این کار به طور قابل توجهی احتمال ابتلا به عفونت فرصت طلبانه و سایر عوارض مربوط به HIV را کاهش می دهد.
- مقاومت به دارو. برخی از سویه های HIV در برابر داروها مقاوم هستند. این آزمایش به پزشک کمک می کند تا مقاومت درمانی ویروس را مشخص کرده و نوع درمانی را تعیین کند.
آزمایش تشخیص عوارض
پزشک ممکن است جهت تشخیص عفونت ها یا عوارض زیر، انجام آزمایشاتی را به فرد توصیه کند:
- توبرکلوزیس
- عفونت ویروسی هپاتیت B یا هپاتیت C
- بیماری های مقاربتی (STIs)
- آسیب به کبد یا کلیه
- عفونت مجاری ادراری
- سرطان دهانه ی رحم و مقعد
- سایتومگالوویروس
- توکسوپلاسموزیس
درمان بیماری ایدز
در حال حاضر هیچ درمانی برای ایدز و HIV وجود ندارد. زمانی که فرد به این عفونت مبتلا می شود، بدن نمی تواند از آن رهایی پیدا کند. با این حال داروهایی هستند که HIV را کنترل و از عوارض آن جلوگیری می کنند، این داروها، داروهای ضد رتروویروس نامیده می شوند (ART). اگر تست HIV فردی مثبت تشخیص داده شود، بدون در نظر گرفتن مقطع عفونت و یا عوارض آن، باید درمان ART شروع شود.
ART، به طور معمول ترکیبی از سه یا چند شکل دارویی می باشد که می تواند بهترین شانس برای کم کردن ویروس در خون باشد. این دارو معمولاً ترکیبی از داروهایی برای مقابله با HIV می باشد که در یک عدد قرص جمع شده است و به طور معمول روزانه یک عدد ازآن مصرف می شود.
شروع درمان اصلی
هر فردی که به HIV آلوده می شود بدون در نظر گرفتن تعداد سلول های TCD4 و علائم آن، باید از داروهای ضد ویروس استفاده کند.
اثرات باقی مانده از داروی ART، به همراه بار غیر قابل تشخیص HIV در خون، بهترین راه سالم ماندن است.
جهت مؤثر بودن ART مصرف آن طبق نسخه و بدون هیچ گونه کاستی و یا فراموش کردن میزان آن اهمیت دارد. استفاده از ART و بار غیر قابل تشخیص HIV، شامل موارد زیر است:
- تقویت سیست ایمنی
- کاهش ابتلا به سایر عفونت ها
- کاهش شانس انتشار HIV
- کاهش شانس مبتلا کردن دیگران
درمان HIV می تواند چالش برانگیز است. باید در مورد عوارض جانبی این درمان، مشکلات مصرف دارو یا هرگونه مشکل سلامت ذهنی و مواد مصرفی که می تواند مصرفART را دچار مشکل کند، با پزشک خود صحبت کنید.
مراجعه منظم و طبق برنامه به پزشک، جهت بررسی سلامت و واکنش به درمان بسیار حائز اهمیت است. اگر فرد دچار مشکل حین درمان شده باشد، باید با پزشک خود مشورت کند تا راه دیگری را توصیه کند.
عوارض جانبی درمان
شامل:
- حالت تهوع، استفراغ و اسهال
- بیماری های قلبی
- آسیب های کبدی و کلیوی
- تحلیل و یا تضعیف استخوان ها
- افزایش سطح کلسترول
- افزایش قند خون
- مشکلات روانشناختی از جمله مشکلات خواب

درمان بیماری های مرتبط با سن
کنترل برخی مسائل و مشکلات سلامتی که به طور طبیعی با افزایش سن ایجاد می شوند، در فرد مبتلا به HIV مشکل است. برخی از داروهای رایج که برای بیماری های قلبی، استخوانی، متابولیکی ناشی از افزایش سن استفاده می شوند، با داروهای ضد HIV تداخل ندارند. بهترین کار صحبت با پزشک در رابطه با مشکلات است. اگر به پزشک دیگری جهت درمان مراجعه شود، باید تمام داروهای مصرفی را به اطلاع او رساند تا آن ها را از جهت تداخل دارویی بررسی کند.
واکنش به درمان
پزشک، جهت بررسی واکنش فرد به درمان، تعداد سلول های TCD4 و بار ویروس را اندازه می گیرد که ابتدا در هفته های 2 و 4 و بعد از آن در ماه 3 تا 6 چک می شود.
درمان موثر بار ویروس را در بدن را تا حدی کم کرده و در خون او غیر قابل تشخیص شود. این به آن معنا نیست که ویروس از بدن رفته باشد چرا که حتی اگر در خون مشاهده نشود ممکن است در غدد لنفاوی و یا اندام های درونی، وجود داشته باشد.
سبک زندگی و درمان های خانگی
پیشنهادهای زیر می تواند به حفظ سلامت و کیفیت زندگی فرد کمک کند تا سالم بماند:
- مصرف غذاهای سالم. بدن باید مواد مغذی کافی و مناسبی دریافت کند. مصرف میوه و سبزیجات تازه و سالم، غلات کامل، مواد پروتئینی کم چرب، می تواند به فرد کمک کند تا قوی مانده، به او انرژی بدهد و از سیستم ایمنی او محافظت کند.
- عدم مصرف گوشت خام و تخم مرغ و بقیه مواد مشابه. بیماری هایی که ناشی از مصرف غذا هست، در افراد مبتلا به ایدز بسیار شدید است. گوشت باید کاملاً پخته باشد و از مصرف محصولات لبنی، تخم مرغ خام و غذاهای دریایی خام مثل مثل صدف خوراکی، ماهی خام خودداری شود.
- واکسیناسیون. واکسن از ذات الریه و آنفولانزا جلوگیری می کند. پزشک ممکن است علاوه بر این ها واکسن هپاتیت A و B و واکسن HPV را توصیه کند. واکسن غیر زنده می تواند ایمن باشد اما واکسن های حاوی ویروس زنده ممکن است سیستم ایمنی را تضعیف کند.

درمان های جایگزین
گاهی افراد مبتلا به ایدز سعی در استفاده از مکمل های غذایی، برای تقویت دستگاه ایمنی و برای کاهش عوارض جانبی دارو های ضد HIV دارند. به هر حال هیچ سند علمی برای مکمل های غذایی و افزایش توانایی دستگاه ایمنی و مصرف هرگونه مکمل یا داروهای جایگزین، برای آگاهی از تداخل دارویی، وجود ندارد.
مکمل هایی که می تواند به فرد کمک کند:
- استیل-ال-کارنیتین. از استیل-ال-کارنیتین برای درمان دردهای عصبی، بی حسی یا ضعف (نوروپاتی) در افراد دیابتی استفاده می شود. در صورت کمبود این ماده در بدن، ممکن است مصرف مکمل های حاوی آن، نوروپاتی مرتبط با HIV را نیز کاهش دهد.
- پروتئین وی (آب پنیر) و برخی اسیدهای آمینه. شواهد اولیه نشان می دهد که پروتئین آب پنیر، می تواند به برخی از افراد مبتلا به HIV در افزایش وزن کمک کند. اسیدهای آمینه ال-گلوتامین، ال-آرژنین و هیدروکسی متیل بوتیرات نیز می توانند به افزایش وزن کمک کنند.
- پروبیوتیک ها. برخی شواهد نشان می دهد که پروبیوتیک ساکارومایسس بولاردی ممکن است به اسهال ناشی از HIV کمک کند، اما فقط باید طبق دستور پزشک استفاده شود. اثربخشی آغوز گاوی نیز برای درمان اسهال در حال مطالعه است.
- ویتامین ها و مواد معدنی. ویتامین های A، D، E، C و B - و همچنین مواد معدنی روی، آهن و سلنیوم - نیز در صورت صلاحدید پزشک می توانند مفید باشد.

مکمل هایی که ممکن است خطرناک باشند
- گل راعی. این دارو، یک داروی رایج در درمان افسردگی می باشد. می تواند اثربخشی برخی داروهای ضد HIV را به بیش از نصف کاهش دهد.
- مکمل های حاوی سیر. اگرچه خود سیر ممکن است به تقویت سیستم ایمنی بدن کمک کند، اما مکمل های سیر ممکن است با برخی از داروهای ضد HIV اثر متقابل داشته و اثربخشی آنها را کاهش دهند. مصرف گاه و بی گاه سیر در غذا بی خطر می باشد.
عملکردهای ذهن و بدن
روش هایی مانند یوگا، مدیتیشن و تای چی استرس را کاهش می دهد و فشار خون و کیفیت زندگی را بهبود می بخشد. اگرچه به مطالعه بیشتری نیاز است، اما اگر با اچ آی وی / ایدز زندگی می کنید این روش ها ممکن است مفید باشد.
آمادگی برای ملاقات با پزشک
اگر فکر می کنید ممکن است به عفونت HIV مبتلا باشید، با مراجعه به پزشک عمومی این کار را شروع کنید. ممکن است به یک متخصص بیماری های عفونی ارجاع داده شوید که علاوه بر این در زمینه درمان HIV / AIDS تخصص داشته باشد.
آن چه می توانید انجام دهید
قبل از قرار ملاقات، پاسخ این سوالات را در نظر بگیرید:
- فکر می کنید چگونه در معرض HIV قرار گرفته اید؟
- علائم شما چیست؟
- آیا در معرض عوامل خطرساز مانند داشتن رابطه جنسی بدون محافظت یا تزریق با سرنگ آلوده را داشته اید یا دارید؟
- چه داروها یا مکمل هایی مصرف می کنید؟
از پزشک چه انتظاری می رود
پزشک در مورد سلامت و سبک زندگی از شما سوالاتی می پرسد. پزشک یک معاینه کامل جسمی انجام می دهد و شما را از نظر موارد زیر بررسی می کند:
- تورم غدد لنفاوی
- ضایعات روی پوست یا دهان
- مشکلات سیستم عصبی
- صداهای غیرطبیعی در ریه ها
- ورم اعضای بدن
در این بین چه کارهایی می توانید انجام دهید
اگر فکر می کنید ممکن است به عفونت HIV مبتلا باشید، قبل از قرار ملاقات خود برای محافظت از خود و دیگران اقدام کنید. رابطه جنسی محافظت نشده نداشته باشید.













دیدگاه خود را به اشتراک بگذارید.