بیماری سل (توبرکلوزیس)، یک بیماری عفونی باکتریایی مزمن است که اغلب، ریه ها را هدف قرار می دهد و معمولاً از طریق قطرات تنفسی سرایت می کند. این بیماری می تواند سال ها به صورت نهفته در بدن باقی بماند و سپس به شکل فعال و مسری خود درآید. در ادامه اطلاعاتی درباره علائم و علل بروز بیماری سل، نحوه تشخیص و درمان آن ارائه می شود.
بیماری سل چیست؟
سل (توبرکلوزیس) یک بیماری عفونی جدی است که عمدتاً ریه ها را تحت تأثیر قرار می دهد. باکتری عامل سل از طریق قطرات ریز معلق در هوا هنگام سرفه یا عطسه از فردی به فرد دیگر منتقل می شود.
در کشورهای در حال توسعه، عفونت سل از سال ۱۹۸۵ و همزمان با ظهور ویروس اچ آی وی (HIV) (ویروسی که منجر به بیماری ایدز می شود) گسترش پیدا کرد. ویروس اچ آی وی سیستم ایمنی بدن را تضعیف می کند و باعث می شود بدن توانایی مقابله با باکتری سل را از دست بدهد. با وجود برنامه های کنترل کننده قوی در ایالات متحده، بیماری سل در سال ۱۹۹۳ کاهش یافت، اما همچنان یک بیماری نگران کننده باقی ماند.
تعداد زیادی از سویه های باکتری سل در برابر داروهایی که برای درمان این بیماری مصرف می شوند، مقاوم شده اند. افراد مبتلا به این بیماری می بایست ماه ها درمان های مختلفی را برای ریشه کن کردن عفونت و پیشگیری از ایجاد مقاومت باکتریایی، امتحان کنند.
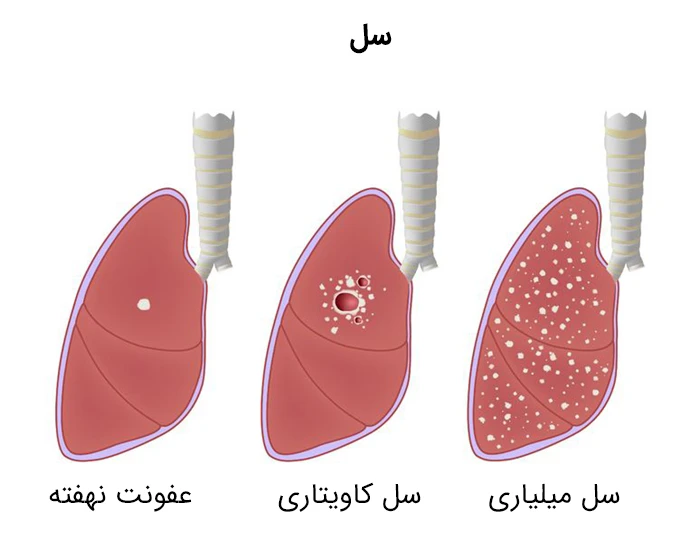
علائم بیماری سل
اگرچه ممکن است بدن میزبان باکتری های ایجادکننده سل باشد، اما معمولاً سیستم ایمنی بدن از ایجاد این بیماری پیشگیری خواهد کرد. به همین دلیل، پزشکان بین دو مورد زیر تفاوت قائل می شوند:
-
سل نهفته (Latent TB): در این نوع از سل، فرد مبتلا به عفونت سل است اما باکتری ها در بدن او در یک وضعیت غیرفعال قرار گرفته اند و هیچ گونه علائم و نشانه ای ایجاد نکرده اند. سل نهفته، سل غیرفعال یا عفونت غیرواگیردار نیز نامیده می شود. البته ممکن است که این نوع سل به سل فعال تبدیل شود، بنابراین درمان افراد مبتلا به سل نهفته حائز اهمیت است و به کنترل شیوع بیماری کمک خواهد کرد. برآورد شده است که ۲ میلیارد نفر از افراد جهان به این نوع سل مبتلا هستند.
-
سل فعال (Active TB): در این نوع سل، افراد بیمار می شوند و در بیشتر موارد این بیماری را به دیگران انتقال می دهند. این عارضه در هفته های ابتدایی پس از ابتلا به عفونت یا حتی سال ها بعد، رخ می دهد.
علائم و نشانه های سل فعال عبارتند از:
- سرفه هایی که ۳ یا ۴ هفته به درازا کشیده اند
- سرفه های خونی (خون یا خلط خونی)
- درد قفسه سینه، یا درد هنگام تنفس یا سرفه کردن
- کاهش وزن ناخواسته
- خستگی شدید
- تب
- تعریق شبانه
- لرز
- از دست دادن اشتها
بیماری سل همچنین می تواند بر سایر قسمت های بدن مانند کلیه ها، نخاع یا مغز نیز اثر بگذارد. هنگامی که سل سایر ارگان ها و اندام ها را درگیر کند، بسته به نوع اندام آلوده، علائم و نشانه ها با یکدیگر تفاوت خواهند داشت. برای مثال، بیماری سل در صورت اثر گذاشتن بر روی نخاع، باعث درد در نواحی پشتی می شود و در صورت اثرگذاری بر کلیه ها منجر به بروز خون در ادرار می شود.
چه زمانی باید به پزشک مراجعه کرد
در صورت مشاهده علائمی مانند تب، کاهش وزن ناخواسته، تعریق شدید شبانه یا سرفه های مزمن، به پزشکتان مراجعه کنید. این موارد اغلب نشانه های سل هستند، اما می توانند علائم سایر بیماری های دیگر نیز باشند. پزشک برای تعیین علل این علائم، آزمایش هایی انجام خواهد داد.
مرکز کنترل و پیشگیری از بیماری ها (CDC) توصیه کرده است که افرادی که بیشتر از سایرین در معرض خطر ابتلا به سل قرار دارند، از نظر داشتن بیماری سل نهفته، غربالگری شوند. این افراد عبارتند از:
- افراد مبتلا به ایدز/ویروس اچ آی وی.
- افرادی که در تماس نزدیک با فرد آلوده به سل فعال قرار داشتند.
- افرادی که ساکن کشورهایی مانند بخش هایی از آمریکای جنوبی، آفریقا و آسیا که در آنها بیماری سل بسیار رایج است، می باشند.
- افرادی که در مکان هایی که در آنجا سل یک بیماری رایج است مانند زندان ها، آسایشگاه ها (خانه های سالمندان)، یا پناهگاه های بی خانمان ها، زندگی یا کار می کنند.
- افرادی که در مراکز درمان سل کار می کنند (کارکنان بهداشتی).
- کودکانی که با بزرگسالان آلوده به سل، در تماس هستند.
علل ابتلا به بیماری سل
سل یک بیماری باکتریایی مسری است که از طریق قطرات میکروسکوپی در هوا منتقل می شود. این اتفاق هنگامی می افتد که فرد مبتلا به سل فعال و درمان نشده، فعالیت هایی مانند سرفه، صحبت کردن، عطسه، آب دهان پرت کردن، خندیدن و آواز خواندن را انجام می دهد.
اگرچه سل یک بیماری واگیردار است، اما به راحتی نمی توان به آن مبتلا شد. احتمال انتقال بیماری سل از شخصی که با او زندگی یا کار می کنید بسیار بیشتر از فردی است که به نوع قوی تری از این بیماری مبتلا است. بیشتر مبتلایان به بیماری سل فعال در صورتی که حداقل ۲ هفته تحت درمان مناسبی قرار بگیرند، دیگر ناقل نخواهند بود.
سل و ایدز
از سال ۱۹۸۰، تعداد مبتلایان بیماری سل به دلیل شیوع ویروس اچ آی وی (HIV)، ویروسی که منجر به بیماری ایدز می شود، به طور قابل توجهی افزایش یافت. ویروس اچ آی وی موجب سرکوب سیستم ایمنی و در نتیجه عدم توانایی بدن برای مقابله با بیماری سل می شود. بنابراین، افراد مبتلا به ایدز بسیار بیشتر از سایرین در معرض خطر ابتلا به سل و تبدیل آن از نوع نهفته به نوع فعال هستند.
سل مقاوم به دارو
دلیل دیگری که سل را همچنان یک قاتل بزرگ نگه داشته است، افزایش مقاومت برخی از سویه های این باکتری به دارو است. از آنجایی که اولین آنتی بیوتیک ها برای مقابله با بیماری سل بیشتر از ۶۰ سال پیش استفاده می شدند، برخی از انواع باکتری های سل توانایی زنده ماندن حتی با وجود دارو را دارند و این توانایی به نسل های بعدی آنان نیز منتقل می شود.
هنگامی که یک آنتی بیوتیک قادر به از بین بردن تمامی باکتری های مورد نظر خود نباشد، انواع جدیدی از باکتری های سل مقاوم به آنتی بیوتیک ها، به وجود خواهند آمد. این باکتری های بازمانده نسبت به همان آنتی بیوتیک خاص و اغلب آنتی بیوتیک های دیگر، مقاومت پیدا خواهند کرد. برخی از باکتری های سل به رایج ترین آنتی بیوتیک هایی که برای درمان مصرف می شوند، مانند ایزونیازید و ریفامپین، مقاومت پیدا کرده اند. همچنین برخی از سویه های باکتری سل نسبت به آنتی بیوتیک های غیر رایج که برای درمان مصرف می شوند، مانند آنتی بیوتیک هایی که فلوروکینولون ها نامیده می شوند و داروهای تزریقی مانند آمیکاسین و کاپیرومایسین که اغلب برای درمان عفونت هایی که نسبت به داروهای دیگر مقاوم هستند، مصرف می شوند، مقاومت پیدا کرده اند.
عوامل خطرساز(ریسک فاکتورها)
هر فردی می تواند توسط باکتری سل آلوده شود، ولی عوامل مشخصی خطر ابتلا به بیماری سل را افزایش می دهند. این عوامل عبارتند از:
سیستم ایمنی ضعیف
سیستم ایمنی سالم اغلب می تواند با بیماری سل مقابله کند، اما در صورت کم بودن مقاومت بدن، این امر امکان پذیر نیست. تعدادی از داروها و بیماری هایی که موجب تضعیف سیستم ایمنی بدن می شوند، عبارتند از:
- اچ آی وی/ایدز (HIV/AIDS)
- دیابت
- بیماری های شدید کلیوی
- برخی از سرطان ها
- درمان های خاص، مانند شیمی درمانی
- داروهایی برای پیشگیری از پس زده شدن عضو پس از عمل جراحی پیوند عضو
- برخی از داروهایی که برای درمان روماتیسم مفصلی، پسوریازیس (صدفک پوستی) و بیماری کرون، مصرف می شوند.
- سوء تغذیه
- سن بسیار کم یا زیاد
مسافرت یا زندگی کردن در نواحی خاص
خطر ابتلا به سل در نواحی که نرخ ابتلا به سل و مقاومت دارویی باکتری سل بالا است، بسیار زیاد است. این نواحی عبارتند از:
- آفریقا
- اروپای شرقی
- آسیا
- روسیه
- آمریکای لاتین
- جزایر کارائیب
فقر و مصرف مواد مخدر
- نبود مراقبت های پزشکی: اگر فردی درآمد کم داشته باشد، در نواحی که از نظر پزشکی ضعیف هستند، زندگی کند یا بی خانمان باشد، بیشتر احتمال ابتلا به سل را دارند.
- مصرف مواد مخدر: مصرف مواد مخدر داخل وریدی و نوشیدنی های الکل دار بیش از اندازه، باعث تضعیف سیستم ایمنی و در نتیجه آسیب پذیر شدن آن خواهد شد.
- مصرف دخانیات: مصرف دخانیات خطر ابتلا به سل و مرگ ناشی از آن را بسیار افزایش می دهد.
محل کار یا زندگی
- کار کردن در مراکز کنترل سلامت: تماس دائم با افراد بیمار، خطر ابتلا به بیماری سل را افزایش خواهد داد. استفاده از ماسک و شست وشوی مکرر دست ها خطر ابتلا به این بیماری را به طور قابل توجهی کاهش می دهد.
- زندگی یا کار در یک مرکز مراقبتی: افرادی که در مراکزی مانند زندان ها، پناهگاه افراد بی خانمان، بیمارستان های روانپزشکی و آسایشگاه ها، زندگی یا کار می کنند، بیشتر در معرض خطر ابتلا به سل قرار خواهند گرفت. این امر نیز به این دلیل است که خطر ابتلا به بیماری سل در هر جایی که ازدحام بیش از حد و تهویه نامناسب داشته باشد، زیاد است.
- زندگی کردن یا مهاجرت از کشوری که در آنجا بیماری سل یک بیماری رایج است: ساکنان این کشورها، بیشتر در معرض خطر ابتلا به بیماری سل قرار دارند.
- زندگی با فرد مبتلا به بیماری سل: زندگی با مبتلایان به سل فعال و درمان نشده، خطر ابتلا به این بیماری را افزایش خواهد داد.
عوارض بیماری
بیماری سل بدون درمان مناسب، یک بیماری کشنده است. سل فعال درمان نشده عموماً بر روی ریه ها تأثیر می گذارد. همچنین باکتری سل می تواند از طریق جریان خون، به اندام های دیگر نیز منتقل شود و آن ها را نیز آلوده کند. مثال هایی از عوارض این بیماری در زیر آورده شده است:
- درد ستون فقرات: درد و گرفتگی در ناحیه پشت از عوارض این بیماری است.
- آسیب مفاصل: آرتروز وابسته به بیماری سل، معمولاً بر روی مفصل ران و زانو، اثر می گذارد.
- آماس غشا اطراف مغز (مننژیت): این عارضه منجر به سردردهای مزمن و متناوب که هفته ها به طول می انجامند و همچنین تغییرات روانی و ذهنی می شود.
- مشکلات کبدی و کلیوی: کبد و کلیه ها به فیلتر کردن مواد زائد و ناخالصی های جریان خون کمک می کنند، بنابراین در صورتی که بیماری سل بر روی این اندام ها تأثیر بگذارد، این عملکردها نیز دچار نقص خواهند شد.
- بیماری های قلبی: بیماری سل به ندرت باعث عفونی شدن بافت پیرامون قلب (پریکاردیت)، التهاب و جمع آوری مایعات (افیوژن پریکارد) و در نهایت اختلال در توانایی قلب در پمپاژ مؤثر خون خواهد شد. این عارضه که تامپوناد قلبی نام دارد، می تواند مرگبار باشد.
پیشگیری از بروز بیماری
در صورت مثبت بودن آزمایش عفونت سل نهفته، پزشک داروهایی را برای جلوگیری از تبدیل سل نهفته به سل فعال تجویز خواهد کرد. تنها نوعی از سل که قابل سرایت است، نوع فعال آن است که بر روی ریه ها نیز تأثیر می گذارد. بنابراین، جلوگیری از تبدیل سل نهفته به سل فعال از سرایت این بیماری پیشگیری خواهد کرد.
محافظت از خانواده و دوستان
در صورت ابتلا به نوع فعال بیماری سل، سعی کنید که از انتقال آن به دیگران جلوگیری کنید. به طور کلی، چندین هفته طول می کشد تا با کمک داروهای سل از سرایت این بیماری پیشگیری شود. برای جلوگیری از بیماری دوستان و خانواده خود، نکات زیر را دنبال کنید:
- در خانه بمانید: از رفتن به مدرسه یا محل کارتان یا خوابیدن در کنار سایر اعضای خانواده، در طول هفته های ابتدایی درمان سل فعال، خودداری نمایید.
- اتاق را تهویه کنید: باکتری سل به راحتی در فضاهای کوچک و بسته ای که هوا در آنجا جریان ندارد، منتقل می شود. در صورت سرد نبودن هوای بیرون، پنجره ها را باز کنید و از یک پنکه برای گردش هوا به داخل استفاده کنید.
- دهان خود را بپوشانید: هنگام خندیدن، سرفه و عطسه، دهان خود را با یک پارچه یا دستمال بپوشانید و پس از استفاده، پارچه یا دستمال کثیف را داخل سطل زباله بیندازید.
- گذاشتن ماسک: استفاده از ماسک جراحی در ۳ هفته اولیه درمان، هنگامی که در کنار سایر افراد قرار گرفته اید، از انتقال این بیماری جلوگیری خواهد کرد.
- تکمیل دوره درمان: این امر مهم ترین گام در درمان بیماری سل برای خود فرد بیمار و اطرافیان اوست. اگر دوره درمان را زودتر تمام کنید یا مصرف داروهایتان را متوقف کنید، باعث می شوید تا باکتری های توبرکلوزیس جهش پیدا کنند و نسبت به آنتی بیوتیک های قوی نیز مقاوم شوند و در نهایت، مقاومت دارویی برخی از سویه های باکتری کشنده تر و درمان نیز سخت تر خواهد شد.
واکسیناسیون
در کشورهایی که سل یک بیماری رایج است، نوزادان اغلب با واکسن باسیل کالمت-گرین (BCG)، برای پیشگیری از ابتلا به سل شدید در دوران کودکی، واکسینه می شوند. البته در ایالات متحده، تزریق این واکسن برای مصرف عمومی به دلیل عدم تأثیرگذاری مناسب آن بر بزرگسالان، توصیه نمی شود. همچنین، ده ها واکسن جدید سل در مراحل مختلف تولید و آزمایش هستند.
تشخیص بیماری سل
پزشک در طول معاینه فیزیکی، گره های لنفاوی را از نظر تورم بررسی می کند و همچنین با استفاده از گوشی پزشکی به صدای ریه ها، هنگامی که در حال تنفس هستید، گوش می دهد.
رایج ترین روش تشخیص بیماری سل، یک آزمایش پوستی ساده (تست توبرکولین یا PPD) است، اگرچه آزمایش خون نیز روشی رایج است. در این آزمایش پوستی، مقدار کمی از ماده ای که مشتق پروتئینی خالص شده یا توبرکولین نامیده می شود را به زیر پوست داخل بازو تزریق می کنند. در این روش تنها یک سوزش ناچیز احساس می شود.
در طول ۴۸ تا ۷۲ ساعت، پزشک ناحیه ای که در آنجا تزریق انجام شده است را از نظر وجود تورم بررسی می کند. ایجاد یک برآمدگی قرمز و سخت بر روی ناحیه مورد نظر به این معنی است که احتمالاً به عفونت سل مبتلا شده اید. اندازه برآمدگی تعیین می کند که آیا نتیجه آزمایش قابل توجه است یا خیر.
نتیجه می تواند اشتباه باشد
آزمایش پوستی سل کامل نیست. گاهی اوقات این آزمایش، افراد را مبتلا به بیماری سل تشخیص می دهد در حالی که این گونه نیست (نتیجه مثبت کاذب). همچنین ممکن است که این آزمایش نشان دهد که فردی مبتلا به سل نیست اما در واقعیت آن شخص مبتلا به این بیماری است (نتیجه منفی کاذب).
- نتیجه مثبت کاذب هنگامی اتفاق می افتد که فرد اخیراً با واکسن باسیل کالمت-گرین (BCG) واکسینه شده است. این واکسن به ندرت در ایالات متحده استفاده می شود، اما در کشورهایی که نرخ ابتلا به بیماری سل بالا است، این واکسن به شکل گسترده ای استفاده می شود.
- نتیجه منفی کاذب ممکن است که در جمعیت های به خصوص - مانند کودکان، افراد مسن و افراد مبتلا به ایدز - رخ دهد. این نتیجه همچنین می تواند در افرادی که اخیراً به بیماری سل آلوده شده اند اما سیستم ایمنی بدنشان هنوز به این بیماری واکنشی نشان نداده است، دیده شود.
آزمایش خون
آزمایش خون را برای تأیید یا رد کردن وجود سل نهفته یا فعال در بدن انجام می دهند. همچنین در این آزمایش از فناوری پیشرفته ای برای اندازه گیری واکنش سیستم ایمنی بدن در برابر باکتری سل استفاده می شود. آزمایش خون فقط به یک بار مراجعه به مطب نیاز دارد و انجام آن برای افرادی که در معرض خطر ابتلا به عفونت سل قرار داشته اند اما نتیجه آزمایش پوستی آن ها منفی شده است و یا اخیراً واکسن باسیل کالمت-گرین را دریافت کرده اند، توصیه می شود.
آزمایش های تصویربرداری
در صورت مثبت شدن نتیجه آزمایش پوستی، پزشک احتمالاً انجام یک رادیوگرافی از قفسه سینه یا یک سی تی اسکن را توصیه می کند. این تصویربرداری ها ممکن است لکه های سفید در ریه ها (جایی که سیستم ایمنی بدن در حال مبارزه با باکتری های سل است) یا تغییراتی که در ریه ها به علت سل فعال ایجاد شده است را آشکار کند. سی تی اسکن نسبت به رادیوگرافی، تصاویری با جزئیات بیشتر ارائه می دهد.
آزمایش خلط
در صورتی که رادیوگرافی قفسه سینه علائمی از بیماری سل را نشان دهد، پزشک انجام آزمایش خلط را توصیه می کند و این نمونه از نظر وجود باکتری سل بررسی خواهد شد. از این نمونه همچنین می توان برای بررسی مقاومت دارویی برخی از سویه های باکتری سل استفاده کرد. این امر به پزشک کمک می کند تا بهترین داروها را برای درمان بیماری سل انتخاب کند. ۴ الی ۸ هفته طول می کشد تا این آزمایش ها کامل شوند.
درمان بیماری سل
اساس درمان بیماری سل، مصرف دارو است. با این حال، درمان بیماری سل بسیار بیشتر از درمان سایر عفونت های باکتریایی طول می کشد.
برای درمان سل فعال، می بایست حداقل ۶ الی ۹ ماه آنتی بیوتیک مصرف کرد. نوع دقیق داروی مصرفی و طول درمان به عواملی مانند سن، سلامت عمومی، مقاومت های دارویی احتمالی و قسمتی از بدن که درگیر عفونت شده، بستگی دارد.
رایج ترین داروهای سل
در صورتی که مبتلا به سل نهفته هستید، نیاز به مصرف یک یا دو نوع از داروهای سل دارید و اگر مبتلا به سل فعال هستید، مخصوصاً اگر از نوعی باشد که به داروها مقاومت دارد، همزمان به چندین دارو نیاز خواهید داشت. رایج ترین داروهایی که برای درمان بیماری سل مصرف می شوند عبارتند از:
در صورتی که نسبت به سل مقاومت دارویی داشته باشید، نیاز به مصرف ترکیبی از آنتی بیوتیک هایی که فلوروکینولون نام دارند و داروهای تزریقی می باشند مانند آمیکاسین یا کاپرئومایسین و معمولاً برای ۲۰ الی ۳۰ ماه، خواهید داشت. البته، برخی از انواع سل در برابر این نوع دارو نیز مقاومت می کنند.
برخی از داروها ممکن است که به عنوان درمانی اضافه برای مقاومت دارویی، مصرف شوند. این داروها عبارتند از:
عوارض جانبی داروها
عوارض جانبی داروهای سل معمولاً جدی نیستند، اما در صورت وقوع می توانند خطرناک واقع شوند. تمامی داروهای بیماری سل، سمیت کبد را افزایش می دهند. اگر پس از مصرف این نوع داروها متوجه هر یک از موارد زیر شدید، فوراً با پزشک تماس بگیرید:
- حالت تهوع یا استفراغ
- از دست دادن اشتها
- زرد شدن رنگ پوست یا سفیدی چشم ها (یرقان/زردی)
- تیره شدن رنگ ادرار
- تبی که ۳ روز یا بیشتر است که به طول انجامیده است و هیچ گونه دلیل مشخصی ندارد.
ضروری بودن تکمیل درمان
پس از چندین هفته، فرد بیمار دیگر بیماری را انتقال نمی دهد و شروع به بهبودی می کند. قطع مصرف داروهای سل ممکن است وسوسه انگیز به نظر برسد، اما بدانید که مصرف دارو طبق توصیه پزشک و تمام کردن دوره درمان، امری مهم و حیاتی است. توقف یا حذف زودهنگام دارو می تواند موجب زنده ماندن باکتری و مقاومتشان نسبت به داروهای مصرفی شود، در نتیجه بیماری سل خطرناک تر شده و درمان آن نیز دشوارتر خواهد شد.
راهکارهایی برای کنار آمدن با بیماری
درمان بیماری سل یک فرآیند پیچیده و طولانی است، اما تنها راه علاج این بیماری این است که به درمان ادامه دهید. در صورتی که مصرف داروهایتان را فراموش می کنید، کمک گرفتن از یک پرستار یا یکی از اعضای خانواده برای یادآوری زمان مصرف داروها می تواند مفید واقع شود. علاوه بر این، سعی کنید تا در این دوران فعالیت ها و سرگرمی های روتین خود را داشته باشید و همچنین رابطه خود را با اعضای خانواده و دوستانتان حفظ نمایید.
به یاد داشته باشید که سلامت فیزیکی بر روی سلامت روانی نیز اثرگذار است. زمانی که با امری سخت و غیرمنتظره روبه رو می شوید، داشتن احساساتی مانند انکار، عصبانیت و ناامیدی طبیعی است. برخی از اوقات برای کنار آمدن با این احساسات و احساسات دیگر، نیاز به ابزارهای به خصوص و حرفه ای مانند روش های درمانی یا مشاوره با روانشناس دارید. این روش ها به شما کمک خواهد کرد تا استراتژی های مقابله ای مثبت ایجاد کنید.
آمادگی برای ملاقات با پزشک
اگر مشکوک به بیماری سل هستید، با پزشکتان تماس بگیرید. ممکن است که به یک متخصص بیماری های عفونی یا یک متخصص ریه ارجاع داده شوید.
آنچه می توانید انجام دهید
آگاهی از هرگونه محدودیت های پیش از قرار ملاقات: در زمان تعیین وقت ملاقات، حتماً سوال کنید که آیا انجام کاری پیش از قرار ملاقات ضروری است یا خیر. به عنوان مثال، ممکن است از شما خواسته شود که قبل از انجام آزمایش های خاص، مصرف برخی داروها را متوقف کنید.
یادداشت کردن تمامی علائم تجربه شده: که شامل هرگونه علائمی، حتی آنهایی که به نظر شما به دلیل مراجعه تان به پزشک نامربوط هستند، می شود. جزئیات مربوط به زمان شروع علائم، شدت آن ها و عواملی که آن ها را بهتر یا بدتر می کنند را نیز یادداشت کنید.
یادداشت کردن اطلاعات شخصی کلیدی: که شامل هرگونه تغییرات اخیر در زندگی یا سفرهای بین المللی می شود. به ویژه سفرهایی به مناطقی که شیوع سل در آن ها بالا است.
تهیه کردن لیستی از تمامی داروهای مصرفی، ویتامین ها و مکمل ها: نام دقیق داروها، دوز مصرفی و نحوه مصرف آن ها را یادداشت کنید.
یادداشت کردن همه سوالاتی که می خواهید از پزشک بپرسید: تهیه کردن لیستی از سوالاتی که می خواهید از پزشک بپرسید به شما کمک می کند تا بتوانید از ملاقات خود با پزشک بهره بهتری برده و نگرانی های خود را برطرف کنید.
سوالات اساسی برای بیماری سل که باید از پزشک خود بپرسید عبارتند از:
- محتمل ترین دلیل ایجاد بیماری من چه بوده است؟
- آیا نیاز به دادن آزمایشی هست؟ چه نوع آزمایش هایی؟
- برای این بیماری چه درمان هایی رایج هستند؟ شما کدام یک از آن ها را توصیه می کنید؟
- اگر درمان مؤثر نباشد چه اتفاقی می افتد؟
- طول درمان چه مدت است؟
- هر چند وقت یکبار نیاز به مراجعه به پزشک دارم؟
- من مشکلات سلامتی دیگری نیز دارم. چگونه می توانم همه آن ها را با یکدیگر مدیریت کنم؟
- آیا محدودیت هایی در فعالیت های روزانه ام وجود خواهد داشت؟
- آیا باید از تماس نزدیک با دیگران خودداری کنم؟ چه مدت؟
- آیا راهی برای جلوگیری از انتقال این بیماری به دیگران وجود دارد؟
- آیا اطلاعاتی وجود دارد که بتوانم مطالعه کنم؟ چه وب سایت ها یا کتاب هایی را توصیه می کنید؟
علاوه بر این سوالات، در پرسیدن هر سوال دیگری که برایتان پیش آمده است، تردید نکنید.
از پزشک چه انتظاری می رود؟
پزشک تعدادی از سوالات زیر را از شما خواهد پرسید:
- علائمتان چه هستند و از چه زمانی شروع شده اند؟
- آیا کسی از اطرافیانتان (خانواده، دوستان، همکاران) مبتلا به سل فعال شده است؟
- آیا مبتلا به اچ آی وی یا ایدز هستید؟
- آیا محل تولدتان کشورهای دیگر بوده است یا به سایر کشورها سفر داشته اید؟ به کدام کشورها و چه مدت؟
- آیا تا به حال با فردی که به بیماری توبرکلوزیس مبتلا بوده، زندگی کرده اید؟
- آیا در نوزادی برای بیماری سل واکسینه شده اید؟ (در صورت اطلاع، نام واکسن را ذکر کنید.)
- آیا تا به حال به بیماری سل مبتلا شده اید یا نتیجه آزمایش پوستی تان مثبت شده است؟
- آیا تا به حال برای بیماری سل دارویی مصرف کرده اید؟ در این صورت، چه نوع دارویی و چه مدت؟
- شغل شما چیست؟ آیا در محیطی کار می کنید که خطر ابتلا به سل در آن بالا است؟
- آیا تا به حال نوشیدنی های الکل دار و یا داروهای غیرقانونی مصرف کرده اید؟ میزان و نحوه مصرف آن ها چگونه است؟
- آیا سابقه بیماری های دیگری دارید؟
- آیا داروهای دیگری مصرف می کنید؟












دیدگاه خود را به اشتراک بگذارید.