لنفوم غیر هوچکین، گروهی از سرطان هاست که سیستم لنفاوی بدن را درگیر می کند و با رشد غیرقابل کنترل سلول های ایمنی به نام لنفوسیت ها مشخص می شود. این بیماری که انواع مختلفی دارد، می تواند در هر سنی رخ دهد. در ادامه اطلاعاتی درباره علائم و علل بروز لنفوم غیرهوچکین، نحوه تشخیص و درمان آن ارائه می شود.
لنفوم غیر هوچکین چیست؟
لنفوم غیر هوچکین نوعی سرطان است که از سیستم لنفاوی (شبکه ای برای مبارزه با بیماری در سراسر بدن) منشأ می گیرد. در لنفوم غیر هوچکین، تومورها از لنفوسیت ها (نوعی گلبول سفید) ایجاد می شوند.
لنفوم غیر هوچکین شایع تر از نوع دیگر اصلی لنفوم، یعنی لنفوم هوچکین، است. انواع مختلفی از لنفوم غیر هوچکین وجود دارد که لنفوم منتشر سلول های B بزرگ و لنفوم فولیکولی از رایج ترین زیرگروه های آن به شمار می روند.
پیشرفت های حاصل شده در تشخیص و درمان لنفوم غیر هوچکین، به بهبود پیش آگهی افراد مبتلا به این بیماری کمک شایانی کرده است.
علائم لنفوم غیر هوچکین
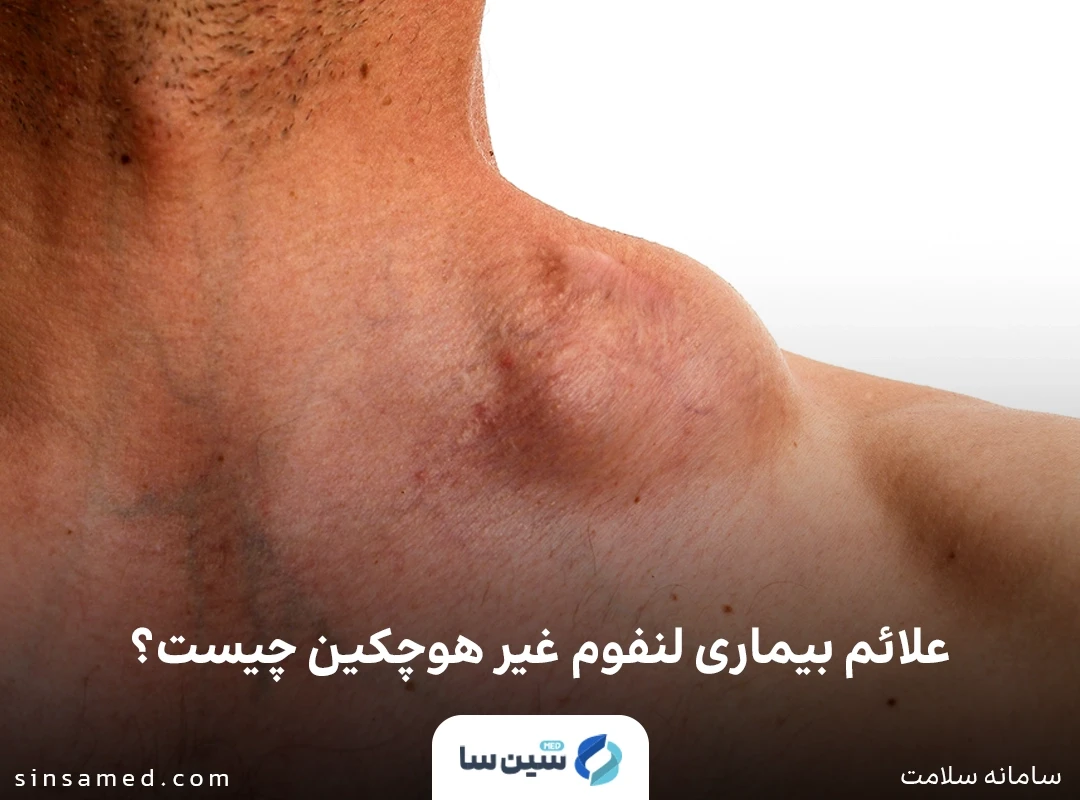
علائم و نشانه های لنفوم غیر هوچکین می تواند شامل موارد زیر باشد:
- تورم بدون درد غدد لنفاوی در گردن، زیر بغل یا کشاله ران
- درد یا تورم در ناحیه شکم
- درد قفسه سینه، سرفه یا مشکل در تنفس
- خستگی مداوم
- تب
- تعریق شبانه
- کاهش وزن بدون دلیل مشخص
چه زمانی باید به پزشک مراجعه کرد
در صورت مشاهده علائم و نشانه های مداومی که برایتان نگران کننده است، بدون تأخیر با پزشک خود تماس بگیرید.
علل ابتلا به لنفوم غیر هوچکین
در بیشتر موارد، علت دقیق ابتلا به لنفوم غیر هوچکین مشخص نیست. در برخی موارد، ضعف سیستم ایمنی بدن می تواند نقش داشته باشد. اما این بیماری زمانی آغاز می شود که بدن به طور غیرطبیعی تعداد زیادی لنفوسیت غیرطبیعی تولید کند.
به طور معمول، لنفوسیت ها چرخه زندگی مشخصی دارند؛ لنفوسیت های پیر می میرند و بدن سلول های جدیدی را برای جایگزینی آن ها تولید می کند. اما در لنفوم غیر هوچکین، لنفوسیت ها نمی میرند و به رشد و تقسیم غیرقابل کنترل خود ادامه می دهند. این تجمع بیش از حد لنفوسیت ها در غدد لنفاوی وارد شده و باعث تورم آن ها می شود.
سلول های B و سلول های T
لنفوم غیر هوچکین می تواند از دو نوع اصلی لنفوسیت شروع شود:
- سلول های B: این سلول ها با تولید آنتی بادی هایی که مهاجمان خارجی را خنثی می کنند، در مبارزه با عفونت نقش دارند. بیشتر موارد لنفوم غیر هوچکین از سلول های B منشأ می گیرند. انواع مختلفی از لنفوم غیر هوچکین که سلول های B را درگیر می کنند شامل لنفوم سلول B بزرگ، لنفوم فولیکولی، لنفوم سلول منتل و لنفوم بورکیت است.
- سلول های T: این سلول ها مستقیماً در حمله به مهاجمان خارجی نقش دارند. لنفوم غیر هوچکین با منشأ سلول T کمتر شایع است. انواع مختلفی از لنفوم غیر هوچکین که سلول های T را درگیر می کنند شامل لنفوم سلول T محیطی و لنفوم سلول T پوستی است.
شناخت نوع سلولی که لنفوم از آن منشأ گرفته است، به تعیین بهترین گزینه های درمانی کمک می کند.
محل لنفوم غیر هوچکین
لنفوم غیر هوچکین به طور کلی با وجود لنفوسیت های سرطانی در غدد لنفاوی مشخص می شود. اما این بیماری می تواند به سایر قسمت های سیستم لنفاوی نیز گسترش یابد، از جمله عروق لنفاوی، لوزه ها، طحال، تیموس و مغز استخوان. در برخی موارد، لنفوم غیر هوچکین اندام هایی خارج از سیستم لنفاوی را نیز درگیر می کند.
عوامل خطرساز (ریسک فاکتورها)
در بیشتر موارد، افراد مبتلا به لنفوم غیر هوچکین هیچ عامل خطرساز آشکار و قابل توجهی ندارند. همچنین، بسیاری از افرادی که دارای عوامل خطر ابتلا به این بیماری هستند، هرگز به آن دچار نمی شوند.
برخی از عواملی که می توانند خطر ابتلا به لنفوم غیر هوچکین را افزایش دهند عبارتند از:
- داروهای سرکوب کننده سیستم ایمنی: افرادی که پیوند عضو دریافت کرده اند، به دلیل مصرف داروهای سرکوب کننده سیستم ایمنی برای جلوگیری از رد پیوند، بیشتر در معرض خطر ابتلا به لنفوم غیر هوچکین قرار دارند. این داروها توانایی بدن برای مبارزه با بیماری های جدید را کاهش می دهند.
- عفونت با برخی ویروس ها و باکتری ها: به نظر می رسد برخی از عفونت های ویروسی و باکتریایی خطر ابتلا به لنفوم غیر هوچکین را افزایش می دهند. ویروس های مرتبط شامل ویروس نقص ایمنی انسانی (HIV) و ویروس اپشتین-بار (EBV) هستند. باکتری مرتبط نیز هلیکوباکتر پیلوری، عامل ایجاد زخم معده، می باشد.
- مواد شیمیایی خاص: برخی مواد شیمیایی، مانند موادی که در آفت کش ها و علف کش ها استفاده می شوند، ممکن است خطر ابتلا به لنفوم غیر هوچکین را افزایش دهند. برای درک دقیق تر ارتباط احتمالی بین آفت کش ها و ایجاد لنفوم غیر هوچکین، تحقیقات بیشتری مورد نیاز است.
- سن بالاتر: لنفوم غیر هوچکین می تواند در هر سنی رخ دهد، اما با افزایش سن، خطر ابتلا به آن بیشتر می شود. این بیماری بیشتر در افراد بالای ۶۰ سال تشخیص داده می شود.
تشخیص لنفوم غیر هوچکین
پزشک احتمالاً در مورد سابقه پزشکی شخصی و خانوادگی شما سؤالاتی خواهد پرسید. سپس برای تشخیص لنفوم غیر هوچکین، از آزمایش ها و روش های زیر استفاده خواهد کرد:
- معاینه بدنی: پزشک تورم غدد لنفاوی در نواحی گردن، زیر بغل و کشاله ران و همچنین بزرگ شدن طحال یا کبد را بررسی می کند.
- آزمایش خون و ادرار: این آزمایش ها به رد عفونت یا سایر بیماری های احتمالی کمک می کنند.
- تست های تصویربرداری: پزشک ممکن است برای یافتن تومور در بدن، آزمایش های تصویربرداری مانند رادیوگرافی، توموگرافی کامپیوتری/ سی تی اسکن (CT)، تصویربرداری رزونانس مغناطیسی (MRI) و توموگرافی گسیل پوزیترون (PET) را توصیه کند.
- آزمایش غدد لنفاوی (بیوپسی): پزشک ممکن است روش بیوپسی غدد لنفاوی را برای برداشتن تمام یا بخشی از یک غده لنفاوی جهت بررسی آزمایشگاهی توصیه کند. آنالیز بافت غده لنفاوی در آزمایشگاه وجود سلول های لنفوم غیر هوچکین و نوع آن را مشخص می کند.
- آزمایش مغز استخوان: بیوپسی و آسپیراسیون مغز استخوان شامل وارد کردن یک سوزن به داخل استخوان لگن برای برداشتن نمونه ای از مغز استخوان است. این نمونه برای بررسی وجود سلول های لنفوم غیر هوچکین مورد ارزیابی قرار می گیرد.
بسته به شرایط بیمار، ممکن است از آزمایش ها و روش های تشخیصی دیگری نیز استفاده شود.
مرحله بندی لنفوم غیر هوچکین
پس از تعیین میزان گسترش لنفوم غیر هوچکین توسط پزشک، مرحله ای به سرطان اختصاص داده می شود. تعیین مرحله سرطان به پزشک کمک می کند تا پیش آگهی بیماری و گزینه های درمانی مناسب را مشخص کند.
مراحل لنفوم غیر هوچکین عبارتند از:
- مرحله I: سرطان محدود به یک ناحیه لنفاوی یا گروهی از غدد لنفاوی مجاور است.
- مرحله II: در این مرحله، سرطان در دو ناحیه لنفاوی یافت می شود، یا سرطان به یک عضو و غدد لنفاوی مجاور حمله کرده است. با این حال، سرطان هنوز به یک بخش خاص از بدن در بالا یا پایین دیافراگم محدود است.
- مرحله III: زمانی که سرطان به غدد لنفاوی هم در بالای دیافراگم و هم در زیر آن گسترش یافته باشد، مرحله III در نظر گرفته می شود. سرطان همچنین ممکن است در غدد لنفاوی بالای دیافراگم و طحال دیده شود.
- مرحله IV: این پیشرفته ترین مرحله لنفوم غیر هوچکین است. سلول های سرطانی در چندین ناحیه از یک یا چند اندام و بافت وجود دارند. لنفوم غیر هوچکین مرحله IV می تواند سایر قسمت های بدن مانند کبد، ریه ها و استخوان ها را تحت تأثیر قرار دهد.
علاوه بر این، پزشک از حروف A و B برای نشان دادن وجود یا عدم وجود علائم سیستمیک لنفوم غیر هوچکین استفاده می کند:
- A: به معنی عدم وجود علائم قابل توجه مانند تب، کاهش وزن غیر عمدی یا تعریق شبانه است.
- B: نشان دهنده وجود علائم و نشانه های خاصی از بیماری مانند تب مداوم، کاهش وزن ناخواسته یا تعریق شدید شبانه است.
درمان لنفوم غیر هوچکین
انتخاب روش درمانی مناسب برای هر فرد به عوامل مختلفی از جمله نوع و مرحله لنفوم، سلامت کلی بیمار و اولویت های او بستگی دارد.
در برخی موارد، ممکن است درمان فوری برای این بیماری لازم نباشد.
اگر لنفوم رشد بسیار آهسته ای دارد، رویکرد "انتظار همراه با بررسی فعال" (watchful waiting) می تواند یک گزینه درمانی مناسب باشد. لنفوم های بدون علامت ممکن است برای سال ها نیازی به درمان فعال نداشته باشند.
به تأخیر انداختن درمان به این معنی نیست که وضعیت سلامتی بیمار کنترل نمی شود. پزشک برای نظارت بر وضعیت و اطمینان از عدم پیشرفت سرطان، انجام معاینات منظم را برای هر چند ماه یک بار برنامه ریزی می کند.
درمان لنفوم دارای علائم
اگر لنفوم غیر هوچکین تهاجمی باشد یا بیمار علائم و نشانه های آزاردهنده ای داشته باشد، پزشک درمان فعال را توصیه خواهد کرد. گزینه های درمانی موجود عبارتند از:
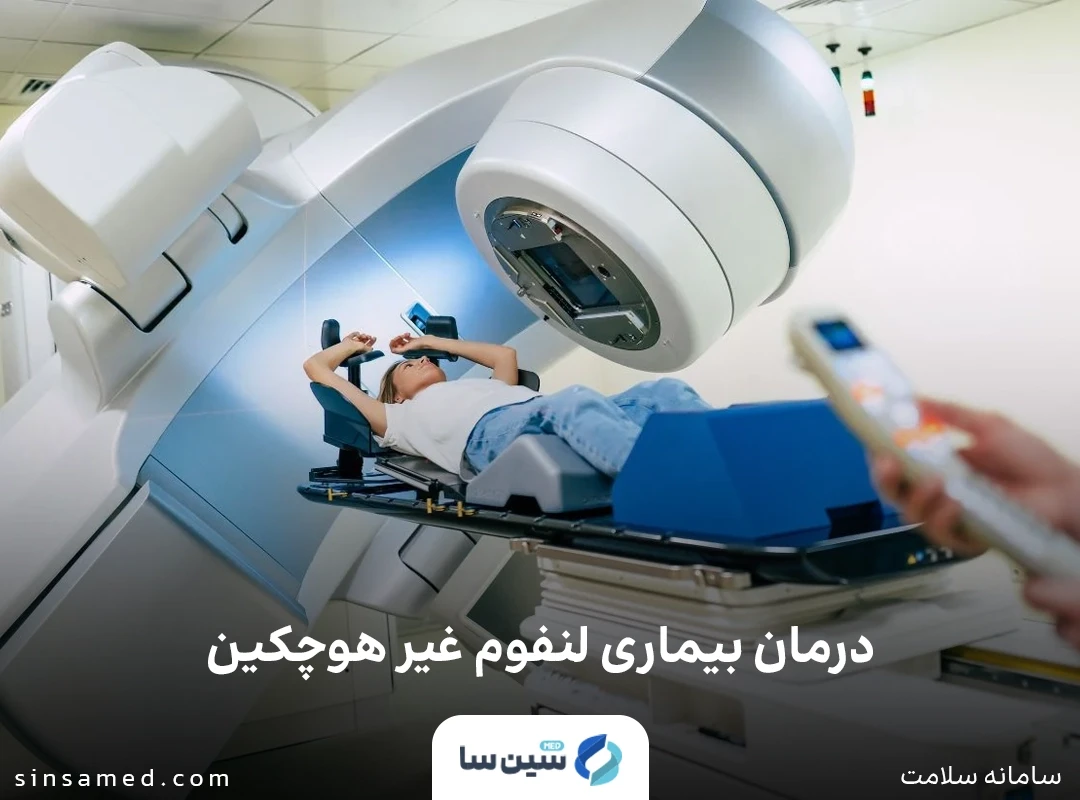
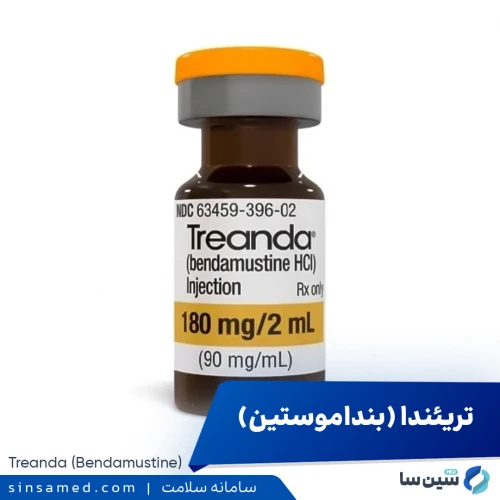
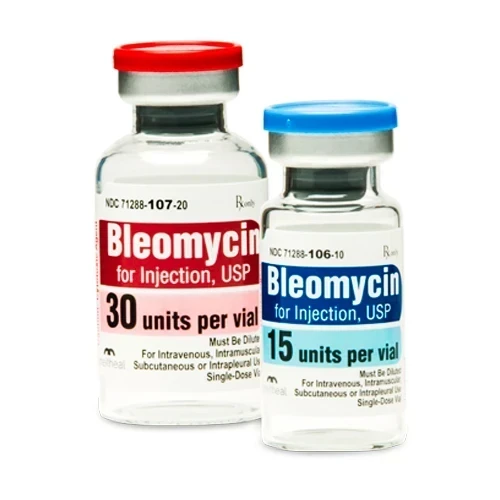
شیمی درمانی
شیمی درمانی نوعی درمان دارویی است که از طریق خوراکی یا تزریق وریدی تجویز می شود و هدف آن از بین بردن سلول های سرطانی است. داروهای شیمی درمانی ممکن است به تنهایی، در ترکیب با سایر داروهای شیمی درمانی یا همراه با سایر روش های درمانی استفاده شوند. عوارض جانبی شیمی درمانی بسته به نوع داروهای تجویز شده متفاوت است. عوارض جانبی شایع شامل تهوع و ریزش مو است. عوارض جانبی جدی و طولانی مدت می تواند آسیب قلبی، آسیب ریه، مشکلات باروری و ایجاد سرطان های ثانویه مانند لوسمی را شامل شود.
مطالب مرتبط با شیمی درمانی:
رادیوتراپی (پرتو درمانی)
در پرتودرمانی از پرتوهای پرانرژی مانند اشعه ایکس و پروتون برای تخریب سلول های سرطانی استفاده می شود. در طول درمان، بیمار روی یک تخت دراز می کشد و دستگاهی بزرگ پرتوها را به نواحی مشخصی از بدن هدایت می کند. پرتودرمانی می تواند به تنهایی یا در ترکیب با سایر درمان های سرطان به کار رود. تابش معمولاً به غدد لنفاوی درگیر و نواحی مجاور که خطر گسترش بیماری وجود دارد، اعمال می شود. طول دوره پرتودرمانی بسته به مرحله بیماری متفاوت است و معمولاً در پنج روز در هفته برای چند هفته متوالی انجام می شود که هر جلسه حدود ۳۰ دقیقه طول می کشد. عوارض جانبی پرتودرمانی می تواند شامل قرمزی پوست و ریزش مو در ناحیه تحت تابش باشد. بسیاری از افراد در طول درمان احساس خستگی می کنند. خطرات جدی تر شامل بیماری های قلبی، سکته مغزی، مشکلات تیروئید، ناباروری و ایجاد سایر سرطان ها مانند سرطان پستان یا ریه است.
مطالب مرتبط با رادیوتراپی:
پیوند مغز استخوان
پیوند مغز استخوان، که به آن پیوند سلول های بنیادی نیز گفته می شود، شامل استفاده از دوزهای بالای شیمی درمانی و پرتودرمانی برای سرکوب مغز استخوان بیمار است. پس از آن، سلول های بنیادی مغز استخوان سالم از بدن خود بیمار یا یک اهداکننده، از طریق خون تزریق می شوند و به مغز استخوان منتقل شده و آن را بازسازی می کنند. افرادی که تحت پیوند مغز استخوان قرار می گیرند ممکن است در معرض خطر بالاتری برای ابتلا به عفونت ها قرار داشته باشند.
سایر درمان ها
داروهای درمان بیولوژیکی به سیستم ایمنی بدن کمک می کنند تا با سلول های سرطانی مبارزه کند. به عنوان مثال، ریتوکسیماب (ریتوکسان) یک آنتی بادی مونوکلونال است که به پروتئین های خاصی روی سلول های B متصل شده و باعث می شود سیستم ایمنی بدن آن ها را بهتر شناسایی کرده و از بین ببرد. ریتوکسیماب تعداد سلول های B، از جمله سلول های B سالم را کاهش می دهد، اما بدن معمولاً سلول های B سالم جدیدی را جایگزین می کند و احتمال عود سلول های B سرطانی را کاهش می دهد. داروی دیگری به نام ایمبروویکا با نام عمومی ایبروتینیب نیز برای درمان برخی از انواع لنفوم غیر هوچکین توسط سازمان غذا و داروی آمریکا (FDA) تأیید شده است. داروهای رادیوایمونوتراپی از آنتی بادی های مونوکلونال ساخته شده اند که حامل ایزوتوپ های رادیواکتیو هستند، این رادیوایمونوتراپی به طور مستقیم به سلول های سرطانی متصل شده و مستقیماً به آن ها پرتودهی می کند. یک نمونه از این داروها ایبریتوموماب تیوکستان (زوالین) است که در درمان برخی از انواع لنفوم غیر هوچکین استفاده می شود.
مطالعات بالینی
شرکت در تحقیقات بالینی می تواند یک گزینه درمانی برای افرادی باشد که بیماری آن ها به درمان های استاندارد پاسخ نداده است. در مورد آزمایش های بالینی احتمالی که ممکن است برای شما مناسب باشد، با پزشک خود صحبت کنید.
درمان جایگزین
هیچ درمان جایگزینی اثبات شده ای برای درمان لنفوم غیر هوچکین وجود ندارد. با این حال، درمان های مکمل می توانند به بیماران در مدیریت استرس ناشی از تشخیص سرطان و مقابله با عوارض جانبی درمان کمک کنند. قبل از استفاده از هر نوع درمان مکمل، حتماً با پزشک خود مشورت کنید. برخی از گزینه های مکمل عبارتند از: هنر درمانی، ورزش، مراقبه، موسیقی درمانی، تمرینات آرامش بخش و پرداختن به معنویت.
راه کارهایی برای کنار آمدن با بیماری
تشخیص لنفوم غیر هوچکین می تواند تجربه ای دشوار و طاقت فرسا باشد. راهبردها و منابع زیر می توانند در مقابله با این بیماری به شما کمک کنند:
- در مورد لنفوم غیر هوچکین بیاموزید: درباره نوع سرطان خود به اندازه کافی اطلاعات کسب کنید تا در تصمیم گیری های مربوط به درمان و مراقبت از خود احساس اطمینان بیشتری داشته باشید. علاوه بر صحبت با پزشک، از کتابخانه ها و منابع معتبر آنلاین نیز بهره ببرید.
- یک سیستم پشتیبانی قوی ایجاد کنید: حفظ روابط نزدیک با عزیزان می تواند در مقابله با لنفوم غیر هوچکین بسیار کمک کننده باشد. دوستان و خانواده می توانند حمایت های عملی مانند کمک در امور منزل در زمان بستری شدن و حمایت عاطفی در روزهای سخت را ارائه دهند. اگرچه دوستان و خانواده می توانند بهترین حامیان شما باشند، گاهی اوقات ممکن است در درک کامل شرایط شما ناتوان باشند. در این صورت، پیوستن به گروه های حمایتی رسمی یا ارتباط با سایر افرادی که تجربه مشابهی دارند، می تواند بسیار مفید و تسلی بخش باشد.
- اهداف واقع بینانه تعیین کنید: داشتن اهداف می تواند به شما کمک کند تا احساس کنترل بیشتری بر وضعیت خود داشته باشید. با این حال، از تعیین اهدافی که احتمالاً دست نیافتنی هستند، خودداری کنید. به عنوان مثال، ممکن است نتوانید مانند قبل ۴۰ ساعت در هفته کار کنید، اما تلاش برای کار پاره وقت می تواند حس مفید بودن را حفظ کند. بسیاری از افراد دریافته اند که ادامه دادن برخی از فعالیت های روزمره می تواند به حفظ روحیه کمک کند.
- برای خودتان وقت بگذارید: تغذیه مناسب، استراحت کافی و انجام فعالیت های آرامش بخش می تواند به مقابله با استرس و خستگی ناشی از سرطان کمک کند. همچنین، برای زمان هایی که نیاز به استراحت بیشتر دارید یا باید فعالیت های خود را محدود کنید، برنامه ریزی کنید.
- فعال بمانید: تشخیص سرطان به این معنا نیست که باید تمام فعالیت های مورد علاقه یا روتین خود را متوقف کنید. در بیشتر موارد، اگر احساس خوبی برای انجام کاری دارید، به آن بپردازید. حفظ فعالیت، چه جسمی و چه ذهنی، نقش مهمی در حفظ روحیه و کیفیت زندگی دارد.
آمادگی برای ملاقات با پزشک
اگر علائم و نشانه های نگران کننده ای دارید، ابتدا با پزشک خانواده خود تماس بگیرید. اگر پزشک به نوعی لنفوم مشکوک شود، احتمالاً شما را به یک متخصص خون (هماتولوژیست) ارجاع خواهد داد.
از آنجا که زمان ملاقات با پزشک ممکن است محدود باشد و اطلاعات زیادی برای بحث وجود دارد، آمادگی برای این ملاقات بسیار مهم است. در اینجا برخی از اطلاعات برای کمک به شما در آماده شدن برای ملاقات با پزشک آورده شده است:
آن چه می توانید انجام دهید
- از هرگونه محدودیت قبل از ملاقات آگاه شوید. هنگام تعیین وقت، بپرسید آیا لازم است قبل از ملاقات کار خاصی انجام دهید، مانند محدود کردن رژیم غذایی.
- تمام علائمی که تجربه می کنید را یادداشت کنید، حتی علائمی که به نظر نمی رسد با مشکل فعلی ارتباط داشته باشند.
- اطلاعات شخصی مهم، از جمله استرس های عمده یا تغییرات اخیر در زندگی خود را یادداشت کنید.
- نام و دوز تمام داروها، ویتامین ها یا مکمل هایی که اخیراً مصرف کرده اید را یادداشت کنید.
- یک عضو خانواده یا دوست را همراه خود ببرید. گاهی اوقات به خاطر سپردن تمام اطلاعاتی که پزشک ارائه می دهد دشوار است. همراه داشتن یک نفر می تواند به شما در یادآوری نکات مهم کمک کند.
- سؤالاتی که می خواهید از پزشک بپرسید را یادداشت کنید.
زمان شما با پزشک محدود است، بنابراین تهیه فهرستی از سؤالات می تواند به شما کمک کند تا از این زمان به بهترین نحو استفاده کنید. سؤالات خود را از مهم ترین به کم اهمیت ترین اولویت بندی کنید تا در صورت کمبود وقت، سؤالات اصلی خود را پرسیده باشید. برخی از سؤالات اساسی که باید از پزشک بپرسید عبارتند از:
- آیا مبتلا به لنفوم غیر هوچکین هستم؟
- چه نوع لنفوم غیر هوچکین دارم؟
- بیماری من در چه مرحله ای قرار دارد؟
- آیا بیماری من تهاجمی است یا رشد آهسته ای دارد؟
- آیا به آزمایش های بیشتری نیاز دارم؟
- آیا به درمان نیاز خواهم داشت؟
- گزینه های درمانی من چیست؟
- عوارض جانبی احتمالی هر درمان چیست؟
- درمان چگونه بر زندگی روزمره من تأثیر خواهد گذاشت؟ آیا می توانم به زندگی عادی خود ادامه دهم؟
- طول دوره درمان چقدر خواهد بود؟
- بهترین گزینه درمانی برای من چیست؟
- در مورد وضعیت من چه توصیه هایی دارید؟
- آیا بروشور یا مطالب چاپی دارید که بتوانم با خود ببرم؟ چه وب سایت هایی را برای کسب اطلاعات بیشتر پیشنهاد می کنید؟
علاوه بر این سؤالات، در پرسیدن هر سؤال دیگری که برایتان پیش آمده است، تردید نکنید.
از پزشک چه انتظاری می رود
پزشک احتمالاً تعدادی سؤال از شما خواهد پرسید. آماده بودن برای پاسخ دادن به آن ها به پزشک کمک می کند تا اطلاعات لازم را برای تشخیص و برنامه ریزی درمان به دست آورد. برخی از سؤالاتی که ممکن است پزشک بپرسد عبارتند از:
- چه زمانی برای اولین بار علائم را تجربه کردید؟
- آیا علائم شما مداوم بوده یا گهگاه ظاهر می شوند؟
- شدت علائم شما چقدر است؟
- چه عواملی علائم شما را بهبود می بخشد؟
- چه عواملی علائم شما را بدتر می کند؟
- آیا سابقه ابتلا به عفونت های خاصی را دارید؟
- آیا شما یا اعضای خانواده تان در معرض سموم خاصی قرار داشته اید؟















دیدگاه خود را به اشتراک بگذارید.