لنفوم سلول T محیطی (PTCL) یک نوع سرطان نادر و تهاجمی خون است که از نوع خاصی از گلبول های سفید به نام سلول های T منشأ گرفته و معمولاً با بزرگ شدن غدد لنفاوی و تب همراه است. در ادامه اطلاعاتی درباره علائم و علل بروز لنفوم سلول T محیطی، نحوه تشخیص و درمان آن ارائه می شود.
لنفوم سلول T محیطی چیست؟
لنفوم سلول T محیطی (PTCL) اصطلاحی فراگیر برای گروهی از لنفوم های غیرهوچکین تهاجمی (با رشد سریع) است که از نوع خاصی از سلول های ایمنی به نام لنفوسیت T منشأ می گیرند. این نوع لنفوم حدود 7% از کل لنفوم های غیرهوچکین و 10% از کل لنفوم ها را تشکیل می دهد.
PTCL از سلول های T بالغ و سلول های کشنده طبیعی (NK) تکامل می یابد. اصطلاح محیطی در اینجا به محل ایجاد سرطان در بافت لنفوئیدی خارج از مغز استخوان اشاره دارد، از جمله غدد لنفاوی، طحال، دستگاه گوارش و پوست، و ارتباطی با اندام های محیطی بدن ندارد.
بیش از 29 زیرگروه مختلف از PTCL شناسایی شده است. این زیرگروه ها اغلب نادر و بسیار تهاجمی (با سرعت رشد بالا) هستند، اگرچه برخی از اشکال لنفوم سلول T پوستی (CTCL) می توانند رفتاری با رشد آهسته داشته باشند. به طور کلی، PTCL به چهار نوع اصلی شامل نوع پوستی، خارج گرهی (در خارج از غدد لنفاوی)، گرهی (در غدد لنفاوی) و لوسمی طبقه بندی می شود.

چه کسانی بیشتر به لنفوم سلول T محیطی (PTCL) مبتلا می شوند؟
PTCL می تواند مردان و زنان را در هر سنی درگیر کند. با این حال، بروز آن در افراد بالای 60 سال شایع تر است. علت دقیق این بیماری اغلب ناشناخته است و قابلیت انتقال از فردی به فرد دیگر را ندارد.
علائم لنفوم سلول T محیطی
شایع ترین علامت اولیه PTCL، ظهور یک توده بدون درد است که می تواند در گردن، زیر بغل یا کشاله ران ایجاد شود. این تورم ناشی از بزرگ شدن غدد لنفاوی به دلیل وجود سلول های لنفومی است. در برخی بیماران، این تورم ممکن است با فشار بر نواحی مجاور بدن باعث درد و ناراحتی شود. به طور کلی، علائم به محل قرارگیری لنفوم در بدن بستگی دارد. سایر علائم احتمالی عبارتند از:
- تورم یا توده بدون درد، به ویژه در گردن، کشاله ران یا زیر بغل
- کاهش اشتها
- تنگی نفس
- ناراحتی یا درد در ناحیه معده یا شکم
- درد موضعی
- خستگی غیرمعمول
- خارش پوست

علائم B به دسته ای از نشانه ها اطلاق می شود که ممکن است در برخی بیماران مبتلا به لنفوم مشاهده شوند، این علائم عبارتند از:
- تعریق شبانه شدید (به حدی که لباس و ملحفه خیس شوند)
- تب مداوم (به خصوص در شب و بالاتر از 38 درجه سانتیگراد)
- کاهش غیرقابل توجیه وزن
اطلاع رسانی این علائم به پزشک بسیار مهم است، زیرا می تواند در تصمیم گیری در مورد نوع و زمان شروع درمان مؤثر باشد.
تشخیص لنفوم سلول T محیطی
تشخیص لنفوم همواره نیازمند انجام بیوپسی است. بیوپسی یک روش جراحی برای برداشتن قسمتی یا تمامی غدد لنفاوی درگیر یا بافت مشکوک دیگر است. سپس یک متخصص آسیب شناسی نمونه بافتی را زیر میکروسکوپ بررسی می کند تا نوع و شکل سلول ها را تعیین کند. بیوپسی می تواند تحت بی حسی موضعی یا عمومی انجام شود که بستگی به محل نمونه برداری دارد. سه روش اصلی برای انجام بیوپسی وجود دارد:
- آسپیراسیون با سوزن ظریف
- بیوپسی مرکزی با سوزن بزرگ
- بیوپسی اکسیژنال
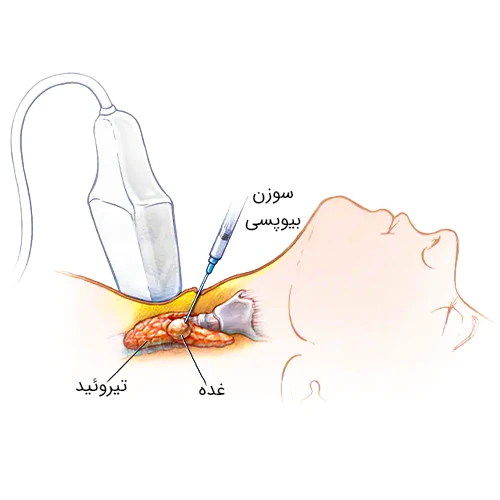
بیوپسی اکسیژنال به دلیل جمع آوری مقدار بیشتری از بافت، اغلب بهترین روش تشخیصی محسوب می شود، زیرا امکان انجام آزمایش های جامع تری برای تشخیص دقیق را فراهم می کند. انتظار برای دریافت نتایج بیوپسی می تواند زمان دشواری باشد و در این دوره، صحبت با خانواده، دوستان یا یک پرستار متخصص می تواند کمک کننده باشد.
مرحله بندی لنفوم سلول T محیطی (PTCL)
پس از تشخیص PTCL، آزمایش های بیشتری برای تعیین میزان گسترش لنفوم در بدن انجام می شود. این فرآیند، مرحله بندی نامیده می شود و به پزشک کمک می کند تا مناسب ترین برنامه درمانی را برای بیمار طراحی کند. مرحله بندی لنفوم از مرحله 1 (درگیری یک ناحیه) تا مرحله 4 (گسترش وسیع لنفوم در بدن) متغیر است.
مراحل اولیه، یعنی مرحله 1 و برخی موارد مرحله 2، به عنوان لنفوم "محدود" یا "ناحیه ای" نیز شناخته می شوند. این مراحل نشان می دهند که لنفوم در یک ناحیه یا چند ناحیه مجاور هم دیده می شود. مراحل پیشرفته، یعنی مرحله 3 و 4، نشان دهنده گسترش وسیع لنفوم به مناطقی از بدن هستند که دور از یکدیگر قرار دارند. در زمان تشخیص PTCL، به دلیل ماهیت تهاجمی و سریع الرشد بودن آن، اکثر بیماران در مراحل پیشرفته بیماری قرار دارند.
"درجه" لنفوم چیست؟
لنفوم ها بر اساس سرعت رشد و تهاجمی بودنشان نیز دسته بندی می شوند: لنفوم های با درجه پایین (رشد آهسته یا خوش خیم) و لنفوم های با درجه بالا (رشد سریع یا تهاجمی). درجه، در واقع رفتار بالینی لنفوم را نشان می دهد. PTCL معمولاً یک لنفوم با درجه بالا است. درک مرحله و درجه لنفوم برای پزشک بسیار مهم است، زیرا این اطلاعات در تعیین بهترین استراتژی درمانی نقش کلیدی دارند.
آزمایش های لازم برای مرحله بندی و بررسی عملکرد اندام ها
آزمایش ها و اسکن های مورد نیاز برای مرحله بندی و ارزیابی وضعیت بیمار قبل از شروع درمان عبارتند از:
- اسکن توموگرافی با گسیل پوزیترون (PET scan)
- اسکن توموگرافی کامپیوتری (CT scan)
- بیوپسی مغز استخوان
- پونکسیون کمری و تصویربرداری با رزونانس مغناطیسی (MRI) - در صورت شک به درگیری مغز یا نخاع
علاوه بر این، بیماران قبل از شروع درمان برای ارزیابی عملکرد اندام های حیاتی تحت مجموعه ای از آزمایش های پایه قرار می گیرند. این آزمایش ها اغلب در طول و پس از درمان تکرار می شوند تا تأثیر درمان بررسی شود و در صورت نیاز، تنظیمات لازم در درمان و مراقبت های بعدی برای مدیریت عوارض جانبی انجام شود. این آزمایش ها شامل موارد زیر است:
- معاینه جسمی کامل
- ارزیابی علائم حیاتی (فشار خون، دما، ضربان نبض)
- اکوکاردیوگرافی (اسکن قلب)
- اسکن کلیه ها
- تست های عملکرد ریوی
- آزمایش های خون جامع
انجام تمام نمونه برداری ها و آزمایش های لازم ممکن است مدتی طول بکشد (به طور متوسط 1 تا 3 هفته)، اما برای پزشکان ضروری است که تصویر کاملی از لنفوم و وضعیت سلامت عمومی بیمار داشته باشند تا بتوانند بهترین تصمیمات درمانی را اتخاذ کنند. بسیاری از آزمایش های مرحله بندی و عملکرد اندام ها پس از اتمام درمان نیز تکرار می شوند تا اثربخشی درمان لنفوم و تأثیر آن بر بدن ارزیابی شود.
انواع لنفوم سلول T محیطی (PTCL)
بیش از 29 نوع مختلف از لنفوم سلول T محیطی (PTCL) وجود دارد. هر زیرگروه PTCL نسبتاً نادر است و بیشتر آن ها رفتاری تهاجمی (با رشد سریع) دارند. با این حال، برخی از اشکال لنفوم سلول T پوستی (CTCL) می توانند خوش خیم (با رشد آهسته) باشند. به طور کلی، PTCL به چهار نوع اصلی شامل پوستی، خارج گرهی، گرهی و لوسمیک تقسیم می شود.
لنفوم سلول T گرهی
این نوع لنفوم در غدد لنفاوی یافت می شود و شامل زیرگروه های زیر است:
- لنفوم سلول T محیطی، بدون طبقه بندی خاص (PTCL-NOS)
- لنفوم سلول T آنژیو ایمونوبلاستیک (AITL)
- لنفوم سلول بزرگ آناپلاستیک (ALCL)
لنفوم سلول T خارج گرهی
این نوع لنفوم در خارج از غدد لنفاوی ایجاد می شود و زیرگروه های آن عبارتند از:
- لنفوم سلول T روده ای
- لنفوم سلول T مرتبط با انتروپاتی (EATL)
- لنفوم اپیتلیو تروپیک یک شکل روده ای (MEITL)
- لنفوم سلول NK/T بینی (NKTCL)
- لنفوم سلول T گاما دلتا کبدی
- لنفوم سلول T جلدی (در برخی طبقه بندی ها زیرمجموعه لنفوم پوستی در نظر گرفته می شود)
لنفوم سلول T پوستی (CTCL)
این نوع لنفوم در بافت پوست یافت می شود و شامل زیرگروه های زیر است:
- لنفوم سلول T جلدی (CTCL)
- سندرم سزاری
لنفوم سلول T لوسمیک
لنفوم های سلول T لوسمیک عمدتاً در خون و مغز استخوان یافت می شوند و زیرگروه های مختلفی دارد که عبارتند از:
- لوسمی / لنفوم سلول T بزرگسالان (ATLL)
- لنفوم لنفوبلاستیک سلول T (LL)
پیش آگهی لنفوم سلول T محیطی (PTCL)
در حال حاضر، درمان خط اول استاندارد برای لنفوم سلول T محیطی (PTCL) شیمی درمانی است. بسیاری از بیماران پس از درمان اولیه به بهبودی می رسند (هیچ نشانه ای از سرطان قابل تشخیص نیست). با این حال، در درصد قابل توجهی از بیماران، بیماری به زودی عود می کند. تحقیقات برای یافتن روش های درمانی جدید و بهبود نتایج برای بیماران مبتلا به این گروه از لنفوم ادامه دارد. به طور کلی، پیش آگهی برای PTCL به نوع زیرگروه، مرحله بیماری و پاسخ به درمان بستگی دارد. برخی از زیرگروه ها مانند لنفوم سلول بزرگ آناپلاستیک ALK مثبت، پیش آگهی بهتری نسبت به سایر انواع PTCL دارند. میزان بقای 5 ساله برای PTCL به طور متوسط حدود 30 تا 40 درصد گزارش شده است.
درمان لنفوم سلول T محیطی
پس از تکمیل تمام نتایج بیوپسی و اسکن های مرحله بندی، پزشک معالج با بررسی دقیق آن ها، مناسب ترین برنامه درمانی را برای بیمار تعیین خواهد کرد. در برخی از مراکز تخصصی سرطان، پزشک ممکن است برای بحث و تبادل نظر در مورد بهترین رویکرد درمانی با تیمی از متخصصان در جلسه ای مشورت کند.
پزشکان در انتخاب زمان و نوع درمان، عوامل متعددی مرتبط با لنفوم و سلامت عمومی بیمار را در نظر می گیرند. این تصمیم گیری بر اساس موارد زیر انجام می شود:
- مرحله لنفوم
- علائم بیماری (از جمله اندازه و محل تومور لنفاوی)
- میزان تأثیر بیماری بر عملکرد بدن
- سن بیمار
- سابقه پزشکی و وضعیت سلامت عمومی
- وضعیت جسمی و روانی فعلی بیمار
- ترجیحات بیمار
درمان خط اول استاندارد برای PTCL ممکن است شامل موارد زیر باشد:
- CHOP (سیکلوفسفامید، دوکسوروبیسین، وینکریستین و پردنیزولون)
- CHOEP (CHOP به همراه اتوپوزاید)
- شیمی درمانی به دنبال پیوند سلول های بنیادی اتولوگ (ASCT)
- پرتودرمانی (رادیوتراپی)
- شرکت در کارآزمایی های بالینی

داروهای زیادی وجود دارد که در آزمایش های بالینی در سراسر جهان برای PTCL آزمایش می شوند. برخی از این درمان ها عبارتند از:
- رومیدپسین (ایستوداکس)
- پرالاترکسات (فلوتین)
- برنتوکسیماب ودوتین (ادستریس)
- پمبرولیزوماب (کیترودا)
- نیوولوماب (اوپدیو)
- دوروالوماب (ایمفنزی)
- لنالیدومید (رولیمید)
- وورینوستات (زولینزا)
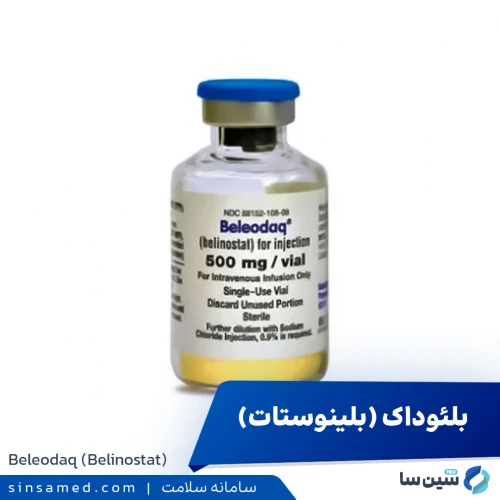
- بلینوستات (بلئوداک)
- آلمتوزوماب (کامپث)
- بورتزومیب (ولکید)
- کارفیلزومیب (کیپرولیس)
- تمسیرولیموس (توریسل)
- پنتوستاتین (نیپنت)
- تیپیفارنیب (زارنسترا)
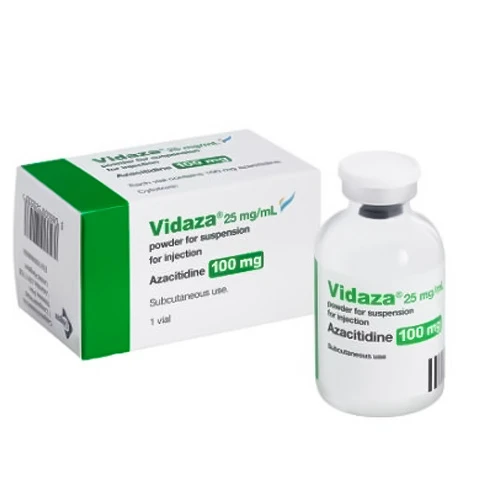
- آزاسیتیدین (ویدازا)
زندگی با لنفوم سلول T محیطی
تشخیص لنفوم سلول T محیطی (PTCL) می تواند یک تجربه چالش برانگیز باشد. مدیریت این بیماری نیازمند پیگیری دقیق درمان، مراقبت های حمایتی و توجه به سلامت جسمی و روانی است. پس از اتمام درمان، پیگیری های منظم با پزشک برای نظارت بر وضعیت بیماری و تشخیص زودهنگام عود احتمالی بسیار مهم است.
بسیاری از افراد مبتلا به PTCL با عوارض جانبی ناشی از درمان، مانند خستگی، تهوع، و ضعف سیستم ایمنی مواجه می شوند. مدیریت این عوارض با کمک تیم پزشکی و استفاده از راهکارهای حمایتی می تواند کیفیت زندگی را بهبود بخشد. همچنین، حمایت عاطفی از طریق خانواده، دوستان، گروه های حمایتی و مشاوران می تواند در مقابله با جنبه های روانی بیماری نقش بسزایی داشته باشد.
تغذیه مناسب، ورزش منظم در حد توان و حفظ یک سبک زندگی سالم می تواند به تقویت سیستم ایمنی و بهبود وضعیت عمومی بدن کمک کند. اجتناب از استرس و یافتن راه های سالم برای مدیریت آن نیز اهمیت دارد.
نتیجه گیری
لنفوم سلول T محیطی گروه متنوعی از سرطان های خون با رفتار تهاجمی است که نیازمند تشخیص دقیق و درمان تخصصی است. پیشرفت های اخیر در زمینه شیمی درمانی و ظهور درمان های جدید در کارآزمایی های بالینی، امیدواری ها را برای بهبود نتایج درمان و افزایش طول عمر بیماران مبتلا به این نوع لنفوم افزایش داده است. با درک انواع مختلف PTCL، مراحل بیماری و گزینه های درمانی موجود، بیماران و خانواده های آن ها می توانند با آگاهی بیشتری در فرآیند درمان مشارکت کرده و بهترین تصمیمات را اتخاذ نمایند. حمایت مستمر پزشکی، در کنار مراقبت های فردی و حمایت های اجتماعی، نقش حیاتی در مدیریت این بیماری و بهبود کیفیت زندگی بیماران ایفا می کند.










دیدگاه خود را به اشتراک بگذارید.