هپاتیت C، یک بیماری عفونی ناشی از ویروسی با همین نام است که کبد را هدف قرار داده و می تواند به مرور زمان باعث آسیب های جدی در آن شود. انتقال این ویروس معمولاً از طریق تماس با خون آلوده صورت می گیرد. در ادامه اطلاعاتی درباره علائم و علل بروز هپاتیت سی، نحوه تشخیص و درمان آن ارائه می شود.
هپاتیت سی چیست؟
هپاتیت C یک عفونت ویروسی است که موجب التهاب کبد شده و گاهی به آسیب جدی و شدید آن منجر می گردد. ویروس هپاتیت سی (HCV) از طریق خون آلوده منتقل می شود.
تا چندسال اخیر، درمان هپاتیت سی شامل تزریق های هفتگی و داروهای خوراکی بود که بسیاری از افراد مبتلا به HCV به دلیل ابتلا به سایر بیماری ها یا عوارض جانبی غیرقابل تحمل، قادر به استفاده از آن ها نبودند.

امروزه، این روش های درمانی در حال تغییر هستند. در حال حاضر، هپاتیت سی مزمن با استفاده از داروهای خوراکی که روزانه و به مدت دو تا شش ماه مصرف می شوند، قابل درمان است.
با این وجود، تقریباً نیمی از افراد مبتلا به HCV از بیماری خود آگاه نیستند، زیرا معمولاً هیچ علامتی ندارند و ظهور علائم ممکن است چندین دهه طول بکشد. به همین دلیل، کارگروه خدمات پیشگیرانه در ایالات متحده توصیه می کند که تمامی بزرگسالان بین 18 تا 79 سال، حتی افراد بدون علامت یا بیماری شناخته شده کبدی، از نظر هپاتیت سی غربالگری شوند. بزرگترین گروه در معرض خطر، افراد متولد بین سال های 1945 تا 1965 (1323 تا 1343) هستند که پنج برابر بیشتر از افراد متولد در سایر سال ها در معرض خطر ابتلا به هپاتیت سی قرار دارند.
علائم هپاتیت سی
عفونت طولانی مدت با ویروس هپاتیت سی به عنوان هپاتیت سی مزمن شناخته می شود. هپاتیت سی مزمن معمولاً برای چندین سال - تا زمانی که ویروس آسیب قابل توجهی به کبد وارد کند و علائم بیماری کبدی ظاهر شوند - بدون علامت باقی می ماند.
علائم این بیماری عبارتند از:
- خونریزی آسان
- کبودی سریع
- خستگی
- کاهش اشتها
- زرد شدن پوست و سفیدی چشم (یرقان)
- ادرار تیره
- خارش پوست
- تجمع مایعات در شکم (آسیت)
- تورم پاها
- کاهش وزن
- گیجی، خواب آلودگی و اختلال در گفتار (انسفالوپاتی کبدی)
- عروق خونی عنکبوتی شکل روی پوست (آنژیوم عنکبوتی)
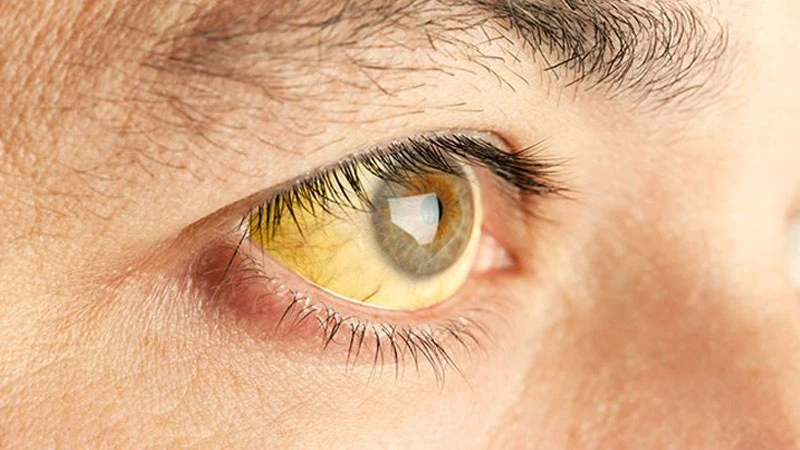
هپاتیت سی مزمن در ابتدا به صورت حاد آغاز می شود. معمولاً هپاتیت سی حاد تشخیص داده نمی شود زیرا به ندرت علامتی ایجاد می کند. در صورت بروز علائم، به صورت یرقان همراه با خستگی، تهوع، تب و دردهای عضلانی خود را نشان می دهد. علائم حاد معمولاً یک تا سه ماه پس از قرار گرفتن در معرض ویروس ظاهر شده و برای دو هفته تا سه ماه به طول می انجامند.
همیشه عفونت حاد هپاتیت سی به بیماری مزمن تبدیل نمی شود. در برخی افراد، HCV پس از مرحله حاد، خود به خود در فرآیندی به نام پاکسازی ویروسی از بین می رود. مطالعات انجام شده بر روی افراد مبتلا به HCV حاد نشان داده است که میزان پاکسازی خودبه خودی ویروس در بدن بین 15 تا 25 درصد متغیر است. هپاتیت سی حاد همچنین به خوبی به درمان ضد ویروسی پاسخ می دهد.
علل ابتلا به هپاتیت سی
عفونت هپاتیت سی توسط ویروس هپاتیت سی (HCV) ایجاد می شود. این بیماری زمانی آغاز می شود که ویروس وارد جریان خون فرد شده و او را آلوده کند.
در سطح جهانی، چندین گونه متمایز (ژنوتیپ) از HCV وجود دارد. تاکنون هفت ژنوتیپ مختلف و بیش از 67 زیرگروه از HCV شناسایی شده اند. نوع 1 HCV شایع ترین ژنوتیپ در ایالات متحده است.
اگرچه صرف نظر از نوع ژنوتیپ ویروس، هپاتیت سی مزمن روند بیماری زایی یکسانی را دنبال می کند، اما بسته به نوع ژنوتیپ ویروس، توصیه های درمانی متفاوت خواهد بود.
عوامل خطرساز (ریسک فاکتورها)
خطر ابتلا به عفونت هپاتیت سی در صورت وجود موارد زیر افزایش می یابد:
- شاغل بودن در مراکز بهداشتی و قرار گرفتن در معرض خون آلوده، به ویژه در صورت سوراخ شدن پوست با سوزن آلوده.
- تزریق یا استنشاق مواد مخدر.
- ابتلا به HIV.
- سوراخ کردن بدن (پیرسینگ) یا خالکوبی در محیطی غیربهداشتی با استفاده از تجهیزات غیراستریل.
- انتقال خون یا پیوند اعضا قبل از سال 1992 (1371).
- دریافت کنسانتره های فاکتور لخته کننده قبل از سال 1987 (1366).
- انجام درمان های همودیالیز برای مدت طولانی.
- ابتلای مادر به هپاتیت سی.
- سابقه زندانی بودن.
- متولد شدن بین سال های 1945 (1323) و 1965 (1343)، زیرا افراد متولد در این بازه زمانی بیشترین میزان ابتلا به هپاتیت سی را تجربه کرده اند.
عوارض بیماری
عفونت هپاتیت سی که برای سال های طولانی ادامه یابد، می تواند عوارض قابل توجهی ایجاد کند، از جمله:
- زخم کبد (سیروز): پس از دهه ها عفونت هپاتیت سی، ممکن است سیروز رخ دهد. ایجاد بافت زخم (اسکار) در کبد عملکرد آن را مختل می کند.
- سرطان کبد: تعداد کمی از افراد مبتلا به عفونت هپاتیت سی ممکن است به سرطان کبد دچار شوند.
- نارسایی کبد: سیروز پیشرفته منجر به توقف عملکرد کبد می شود.
پیشگیری از بروز بیماری
با رعایت اقدامات احتیاطی زیر از خود در برابر عفونت هپاتیت سی محافظت کنید:
- مصرف مواد مخدر را متوقف کنید. برای ترک مصرف این مواد از پزشک کمک بگیرید.
- در مورد پیرسینگ و خالکوبی احتیاط کنید. برای انجام این کارها به مراکز معتبر مراجعه کرده و در مورد نحوه تمیز کردن تجهیزات سوال کنید. اطمینان حاصل کنید که کارکنان از سوزن های استریل استفاده می کنند. اگر کارکنان به سوالات شما پاسخ نمی دهند، مرکز دیگری را انتخاب کنید.
- داشتن رابطه جنسی محافظت شده. از داشتن رابطه جنسی محافظت نشده با افرادی که از وضعیت سلامتی آن ها مطمئن نیستید، خودداری کنید. انتقال بیماری در افرادی که فقط یک شریک جنسی دارند، کمتر اتفاق می افتد.

تشخیص هپاتیت سی
غربالگری هپاتیت سی
گروه ویژه خدمات پیشگیری ایالات متحده توصیه می کند که همه بزرگسالان 18 تا 79 سال حتی افراد بدون علائم یا بیماری کبدی شناخته شده، از نظر هپاتیت سی غربالگری شوند. غربالگری HCV برای افراد زیر باید انجام شود:
- کسی که از مواد مخدر استفاده کرده است.
- کسی که نتایج آزمایشی حاوی عملکرد غیر طبیعی کبد داشته و علت آن مشخص نباشد.
- کسی که مادرش هپاتیت سی داشته است.
- کارکنان مراکز بهداشتی که در معرض خون افراد دیگر هستند.
- افراد مبتلا به هموفیلی که قبل از سال 1987 (1366) با عوامل انعقادی تحت درمان قرار گرفتند.
- افرادی که تحت درمان های طولانی مدت همودیالیز قرار گرفته اند.
- افرادی که قبل از سال 1992 (1371) انتقال خون یا پیوند اعضا انجام داده اند.
- داشتن شریک جنسی مبتلا به هپاتیت سی.
- افراد مبتلا به عفونت HIV/ایدز.
- افرادی که بین سال های 1945 (1324) و 1965 (1344) متولد شده باشند.
- کسی که در زندان بوده است.
سایر آزمایش های خون
اگر آزمایش خون اولیه نشان دهنده ابتلا به هپاتیت سی باشند، ممکن است انجام آزمایش های خون دیگری توصیه شود از جمله:
- اندازه گیری مقدار ویروس هپاتیت سی در خون (بار ویروسی).
- شناسایی ژنوتیپ ویروس.
آزمایش آسیب کبدی
پزشکان از یک یا چند آزمایش زیر برای ارزیابی آسیب کبدی در هپاتیت مزمن سی استفاده می کنند:
- الاستوگرافی تشدید مغناطیسی (MRE): این روش غیرتهاجمی، ترکیبی از تصویربرداری رزونانس مغناطیسی (MRI) و امواج صوتی است. MRE با ارسال امواج صوتی به کبد و تحلیل نحوه انتشار آن ها، یک نقشه تصویری (الاستوگرام) ایجاد می کند که میزان سفتی بافت کبد را نشان می دهد. بافت سفت تر نشان دهنده وجود زخم (فیبروز) در کبد و در نتیجه هپاتیت مزمن است.
- الاستوگرافی گذرا: این تکنیک نوعی سونوگرافی است که ارتعاشاتی را به کبد ارسال می کند و سرعت انتشار این ارتعاشات را از طریق بافت کبد اندازه گیری می کند. این اندازه گیری، به تخمین میزان سختی کبد کمک می کند.
- نمونه برداری کبد (بیوپسی): در این روش که معمولاً با راهنمایی سونوگرافی انجام می شود، یک سوزن از طریق دیواره شکم وارد کبد شده و نمونه کوچکی از بافت کبد برای بررسی های آزمایشگاهی برداشته می شود.
- آزمایش خون: برخی آزمایش های خون می توانند نشانگر میزان فیبروز موجود در کبد باشند.
درمان هپاتیت سی
داروهای ضد ویروسی
عفونت هپاتیت سی با استفاده از داروهای ضد ویروسی درمان می شود که هدف آن ها پاکسازی بدن از ویروس است. موفقیت درمان به این معناست که حداقل 12 هفته پس از پایان دوره درمان، دیگر ویروس هپاتیت سی در آزمایش های خون قابل شناسایی نباشد.
اخیراً، محققان با توسعه داروهای ضد ویروسی جدید "با اثر مستقیم" و ترکیب آن ها با داروهای موجود، پیشرفت چشمگیری در درمان هپاتیت سی داشته اند. این رویکرد درمانی منجر به نتایج بهتر، عوارض جانبی کمتر و دوره های درمان کوتاه تر شده است که در برخی موارد به هشت هفته می رسد. انتخاب داروهای خاص و طول دوره درمان به عواملی همچون ژنوتیپ ویروس هپاتیت سی، میزان آسیب کبدی، سایر شرایط پزشکی فرد و سابقه درمان های قبلی بستگی دارد.
در طول دوره درمان، تیم مراقبت های بهداشتی به طور منظم پاسخ بدن شما به داروها را پیگیری خواهد کرد.
پیوند کبد
پیوند کبد یک راه حل درمانی برای افرادی است که دچار عوارض شدید ناشی از عفونت مزمن هپاتیت سی شده اند. در طی عمل پیوند کبد، جراح، کبد آسیب دیده را برداشته و آن را با یک کبد سالم جایگزین می کند. بیشتر کبد های پیوندی از اهداکنندگان فوت شده تهیه می شوند، اگرچه تعداد کمی نیز از اهداکنندگان زنده که بخشی از کبد خود را اهدا می کنند، به دست می آیند.
در اغلب موارد، پیوند کبد به تنهایی عفونت هپاتیت سی را درمان نمی کند. عفونت معمولاً پس از پیوند بازمی گردد و برای جلوگیری از آسیب دیدن کبد پیوند شده، نیاز به درمان با داروهای ضد ویروسی وجود دارد. مطالعات متعدد نشان داده اند که رژیم های جدید دارویی ضد ویروسی با اثر مستقیم در درمان موفقیت آمیز هپاتیت سی پس از پیوند نقش مهمی دارند. همچنین، داروهای ضد ویروسی با اثر مستقیم می توانند قبل از انجام پیوند کبد نیز برای درمان عفونت استفاده شوند.
واکسیناسیون
اگرچه در حال حاضر واکسنی برای پیشگیری از هپاتیت سی وجود ندارد، پزشک ممکن است واکسن هایی را علیه ویروس های هپاتیت A و B تجویز کند. این ها ویروس های جداگانه ای هستند که می توانند به کبد آسیب برسانند و روند درمان هپاتیت سی مزمن را پیچیده تر کنند.
سبک زندگی و درمان های خانگی
در صورت تشخیص هپاتیت سی، پزشک احتمالاً تغییراتی را در سبک زندگی شما توصیه خواهد کرد. اقداماتی که به حفظ سلامت شما و جلوگیری از انتقال بیماری به دیگران کمک می کند عبارتند از:
- قطع مصرف الکل: الکل می تواند سرعت پیشرفت بیماری کبدی را افزایش دهد.
- اجتناب از مصرف داروهای آسیب رسان به کبد: تمام داروهایی که مصرف می کنید، از جمله داروهای بدون نسخه، داروهای گیاهی و مکمل های غذایی را به پزشک اطلاع دهید. پزشک ممکن است مصرف برخی از آن ها را منع کند.
- ممانعت از تماس سایر افراد با ترشحات بدن: زخم های خود را بپوشانید و از استفاده مشترک وسایلی مانند تیغ و مسواک خودداری کنید. از اهدای خون، اعضای بدن و اسپرم بپرهیزید و کارکنان مراکز بهداشتی را از بیماری خود مطلع سازید. همچنین، پیش از برقراری رابطه جنسی، شریک زندگی خود را از عفونت مطلع کرده و همواره از کاندوم استفاده کنید.
آمادگی برای ملاقات با پزشک
اگر تصور می کنید به هپاتیت سی مبتلا شده اید، به پزشک مراجعه کنید. پس از تشخیص عفونت هپاتیت سی، پزشک شما را احتمالاً به یک متخصص بیماری های کبدی یا متخصص بیماری های عفونی ارجاع خواهد داد.
آنچه می توانید انجام دهید
از آنجا که زمان ملاقات ها ممکن است محدود باشد و نکات زیادی برای بحث وجود دارد، آمادگی قبلی می تواند بسیار مفید باشد. اقداماتی که می توانید انجام دهید عبارتند از:
-
مرور سابقه پزشکی خود: این امر به ویژه اگر برای اولین بار پس از اطلاع از ابتلا به هپاتیت سی به متخصص کبد (هپاتولوژیست) مراجعه می کنید، اهمیت دارد. در صورت انجام بیوپسی کبد برای بررسی آسیب ناشی از عفونت مزمن و آزمایش خون برای تعیین ژنوتیپ هپاتیت سی، نتایج آن ها را در اختیار متخصص قرار دهید.
-
اطلاع از هرگونه محدودیت قبل از ملاقات: هنگام تعیین وقت ملاقات، در مورد محدودیت های احتمالی قبل از مراجعه، مانند محدودیت های غذایی، سوال کنید.
-
یادداشت علائمی که تجربه کرده اید: تمام علائمی که داشته اید را یادداشت کنید، حتی اگر به نظر نمی رسد به بیماری هپاتیت سی مرتبط باشند.
-
تهیه لیستی از تمام داروها، ویتامین ها یا مکمل های مصرفی: لیستی دقیق از تمام داروهای تجویزی و غیرتجویزی، ویتامین ها و مکمل های غذایی که مصرف می کنید تهیه کنید.
-
همراه داشتن یکی از اعضای خانواده یا دوستان: گاهی اوقات به خاطر سپردن تمام اطلاعات ارائه شده در طول ملاقات دشوار است. همراه داشتن یک شخص می تواند در یادآوری اطلاعات به شما کمک کند.
برای استفاده بهینه از زمان ملاقات، لیستی از سوالاتی که می خواهید از پزشک بپرسید، تهیه کنید. مهم ترین سوالات را در بالای لیست قرار دهید تا در صورت کمبود وقت، ابتدا به آن ها پرداخته شود. برخی از سوالاتی که بهتر است در مورد هپاتیت سی بپرسید عبارتند از:
- آیا باید از نظر سایر علل بیماری کبد، مانند هپاتیت B، آزمایش شوم؟
- آیا ویروس هپاتیت سی به کبد من آسیب زده است؟
- آیا برای عفونت هپاتیت سی نیاز به درمان دارم؟
- گزینه های درمانی موجود کدامند؟
- مزایای هر گزینه درمانی چیست؟
- خطرات احتمالی هر گزینه درمانی چیست؟
- کدام شیوه درمانی برای من مناسب تر است؟
- من بیماری های دیگری نیز دارم. این ها چه تأثیری بر درمان هپاتیت سی من خواهند داشت؟
- آیا اعضای خانواده من باید از نظر هپاتیت سی آزمایش شوند؟
- آیا امکان انتقال ویروس هپاتیت سی به دیگران وجود دارد؟
- چگونه می توانم از اطرافیانم در برابر هپاتیت سی محافظت کنم؟
- آیا بروشور یا مطالب آموزشی برای مطالعه وجود دارد؟ چه وب سایت هایی را پیشنهاد می کنید؟
- چه عواملی تعیین کننده زمان ملاقات بعدی خواهد بود؟
- آیا نوشیدن الکل برای من بی خطر است؟
- از مصرف چه داروهایی باید خودداری کنم؟
در پرسیدن هر سوال دیگری که برایتان پیش آمده است تردید نکنید.
از پزشک چه انتظاری می رود؟
پزشک احتمالاً سوالاتی از شما خواهد پرسید. آمادگی برای پاسخ به آن ها باعث می شود از ملاقات با پزشک به طور بهینه سود برد. سوالاتی که پزشک ممکن است بپرسد عبارتند از:
- آیا تاکنون انتقال خون یا پیوند اعضا داشته اید؟ اگر داشته اید، چه زمانی بوده است؟
- آیا تاکنون از داروهای تزریقی که توسط پزشک تجویز نشده استفاده کرده اید؟
- آیا تابه حال به هپاتیت یا زردی مبتلا شده اید؟
- آیا کسی در خانواده شما به هپاتیت سی مبتلا است؟
- آیا در خانواده شما سابقه بیماری کبد وجود دارد؟









دیدگاه خود را به اشتراک بگذارید.