یائسگی، پایان طبیعی دوران باروری زنان است که با توقف سیکل های قاعدگی و کاهش سطح هورمون های جنسی مشخص می شود و معمولاً با علائمی چون گرگرفتگی و تغییرات خلقی همراه است. مدیریت این دوران با راهکارهای درمانی و تغییرات سبک زندگی می تواند به حفظ کیفیت زندگی و سلامت بلندمدت زنان کمک کند. در ادامه اطلاعاتی درباره علائم و علل بروز یائسگی، نحوه تشخیص و درمان آن ارائه می شود.
یائسگی چیست؟
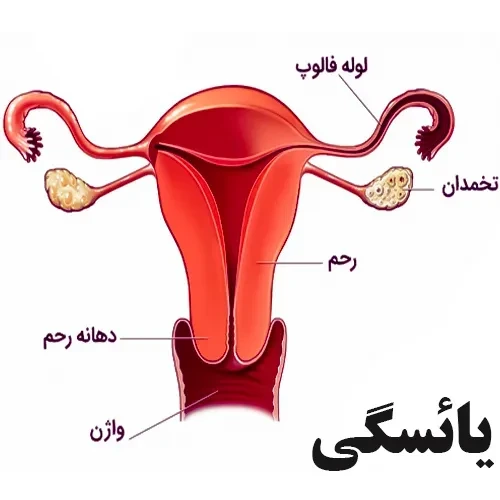
یائسگی، توقف دائمی سیکل های قاعدگی، معمولاً پس از گذشت دوازده ماه بدون پریود تشخیص داده می شود و در دهه چهارم یا پنجم زندگی خانم ها رخ می دهد. میانگین سن یائسگی در ایالات متحده حدود 51 سالگی است. این یک فرآیند طبیعی بیولوژیکی است، اما علائم جسمی مانند گرگرفتگی و تغییرات خلقی مرتبط با آن می توانند کیفیت زندگی، از جمله خواب و انرژی، را تحت تأثیر قرار دهند. خوشبختانه، راهکارهای درمانی مؤثری از تغییرات سبک زندگی گرفته تا هورمون درمانی برای مدیریت این علائم وجود دارد.
علائم یائسگی
در سال های نزدیک به یائسگی، که به آن دوره پیش یائسگی گفته می شود، زنان ممکن است علائم و نشانه های متعددی را تجربه کنند، از جمله:
- پریودهای نامنظم
- خشکی واژن
- گرگرفتگی
- لرز
- تعریق شبانه
- اختلالات خواب
- تغییرات خلق و خو
- افزایش وزن و کند شدن متابولیسم
- نازک شدن مو و خشکی پوست
- کوچک شدن بافت پستانی
شدت و نوع این علائم در زنان مختلف متفاوت است. تغییر در نظم قاعدگی معمولاً اولین نشانه است و ممکن است شامل طولانی یا کوتاه تر شدن سیکل ها و تغییر در میزان خونریزی باشد. با وجود بی نظمی در قاعدگی، احتمال بارداری همچنان وجود دارد، بنابراین در صورت فراموشی زمان پریود و عدم اطمینان از ورود به یائسگی، انجام تست بارداری توصیه می شود.

چه زمانی باید به پزشک مراجعه کرد
برای حفظ سلامت و پیشگیری از هرگونه نگرانی پزشکی، ارتباط منظم با پزشک خود را حفظ کنید و معاینات دوره ای را در دوران یائسگی و پس از آن ادامه دهید. با افزایش سن، پزشک ممکن است آزمایش های غربالگری پیشگیرانه مانند کولونوسکوپی، ماموگرافی و اندازه گیری تری گلیسیرید خون را توصیه کند. همچنین، بر اساس سابقه پزشکی، ممکن است آزمایش تیروئید و معاینات پستان و لگن نیز تجویز شوند.
در صورت مشاهده هرگونه خونریزی واژینال پس از قطع کامل قاعدگی (پس از دوره یائسگی)، فوراً به پزشک خود اطلاع دهید.

علل بروز یائسگی
یائسگی می تواند به دلایل مختلفی رخ دهد، از جمله:
-
کاهش طبیعی هورمون های تولید مثل: با نزدیک شدن زنان به اواخر دهه 30 زندگی، تخمدان ها به تدریج استروژن و پروژسترون کمتری تولید می کنند. این هورمون ها مسئول تنظیم قاعدگی و حفظ باروری هستند. در دهه 40 سالگی، سیکل های قاعدگی ممکن است از نظر طول، میزان خونریزی و فاصله بین دوره ها تغییر کنند تا اینکه نهایتاً، به طور متوسط در سن 51 سالگی، تخمدان ها تخمک گذاری را متوقف کرده و قاعدگی به طور دائم قطع می شود.
-
برداشتن تخمدان ها با جراحی (اوفورکتومی): تخمدان ها تولیدکننده اصلی هورمون های استروژن و پروژسترون هستند که چرخه قاعدگی را تنظیم می کنند. برداشتن هر دو تخمدان از طریق جراحی منجر به یائسگی ناگهانی می شود. در این حالت، قاعدگی متوقف شده و علائمی مانند گرگرفتگی و سایر نشانه های یائسگی به سرعت ظاهر می شوند. این علائم ممکن است شدیدتر باشند زیرا تغییرات هورمونی به طور ناگهانی و نه تدریجی رخ داده اند. برداشتن رحم به تنهایی (هیسترکتومی) معمولاً باعث یائسگی فوری نمی شود، زیرا تخمدان ها همچنان به تولید هورمون و تخمک گذاری ادامه می دهند، اگرچه دیگر خونریزی قاعدگی وجود نخواهد داشت.
-
شیمی درمانی و پرتودرمانی: این روش های درمان سرطان می توانند به تخمدان ها آسیب رسانده و منجر به یائسگی با علائمی مانند گرگرفتگی در طول درمان یا مدت کوتاهی پس از آن شوند. توقف قاعدگی و باروری پس از شیمی درمانی همیشه دائمی نیست، بنابراین استفاده از روش های پیشگیری از بارداری همچنان توصیه می شود. پرتودرمانی تنها زمانی بر عملکرد تخمدان تأثیر می گذارد که ناحیه تخمدان ها تحت تابش قرار گیرد و تابش به سایر قسمت های بدن مانند بافت پستان یا سر و گردن تأثیری بر یائسگی نخواهد داشت.
-
نارسایی اولیه تخمدان: حدود یک درصد از زنان قبل از 40 سالگی یائسگی را تجربه می کنند که به آن یائسگی زودرس گفته می شود. این وضعیت ممکن است ناشی از عدم توانایی تخمدان ها در تولید سطح طبیعی هورمون های تولید مثل باشد و می تواند به عوامل ژنتیکی یا بیماری های خودایمن مرتبط باشد. با این حال، در بسیاری از موارد، علت یائسگی زودرس ناشناخته است. برای حفظ سلامت مغز، قلب و استخوان ها، هورمون درمانی معمولاً تا سن طبیعی یائسگی برای این زنان توصیه می شود.

عوارض جانبی یائسگی
پس از یائسگی، خطر ابتلا به برخی بیماری های پزشکی افزایش می یابد، از جمله:
-
بیماری های قلبی عروقی: با کاهش سطح استروژن، خطر ابتلا به بیماری های قلبی و عروقی افزایش می یابد. بیماری های قلبی مهم ترین علت مرگ در زنان و مردان هستند؛ بنابراین، حفظ یک سبک زندگی سالم با ورزش منظم، رژیم غذایی متعادل و وزن مناسب از اهمیت ویژه ای برخوردار است. برای راهنمایی در مورد محافظت از قلب، مانند کاهش کلسترول یا فشار خون بالا، با پزشک خود مشورت کنید.
-
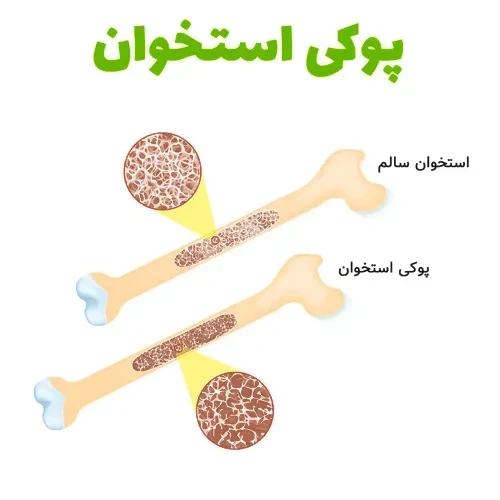
پوکی استخوان: این وضعیت باعث ضعیف و شکننده شدن استخوان ها شده و احتمال شکستگی را افزایش می دهد. در چند سال اول پس از یائسگی، تراکم استخوان ممکن است به سرعت کاهش یابد و خطر پوکی استخوان را به طور قابل توجهی بالا ببرد. زنان یائسه مبتلا به پوکی استخوان بیشتر در معرض شکستگی، به ویژه در ستون فقرات، لگن و مچ دست، قرار دارند.
-
بی اختیاری ادرار: با کاهش خاصیت ارتجاعی بافت های واژن و مجرای ادرار، ممکن است علائمی مانند تکرر ادرار، احساس نیاز ناگهانی برای ادرار کردن همراه با نشت غیرارادی ادرار، یا بی اختیاری استرسی (نشت ادرار هنگام سرفه، خنده یا بلند کردن اجسام سنگین) بروز کند. همچنین، احتمال ابتلا به عفونت های ادراری نیز افزایش می یابد. تقویت عضلات کف لگن با تمرینات کگل و استفاده از استروژن موضعی واژن می تواند به تسکین علائم بی اختیاری کمک کند. هورمون درمانی نیز ممکن است یک گزینه درمانی مؤثر برای تغییرات دستگاه ادراری و واژن در دوران یائسگی باشد.
-
عملکرد جنسی: خشکی واژن ناشی از کاهش تولید رطوبت و از دست دادن خاصیت ارتجاعی می تواند منجر به ناراحتی و خونریزی جزئی در هنگام مقاربت شود. همچنین، کاهش رطوبت واژن ممکن است میل جنسی (لیبیدو) را نیز کاهش دهد. استفاده از مرطوب کننده ها و روان کننده های واژن بر پایه آب می تواند کمک کننده باشد. در صورت عدم کفایت این محصولات، درمان موضعی استروژن واژن به صورت کرم، قرص یا حلقه واژینال، که برای بسیاری از خانم ها مفید است، ممکن است توصیه شود.
-
افزایش وزن: بسیاری از زنان در دوران یائسگی و پس از آن دچار افزایش وزن می شوند، زیرا متابولیسم بدن کندتر می شود. برای حفظ وزن فعلی، ممکن است نیاز به کاهش میزان غذا و افزایش فعالیت بدنی باشد.
تشخیص یائسگی
علائم و نشانه های یائسگی معمولاً برای تشخیص این مرحله در بیشتر خانم ها کافی است. در صورت نگرانی در مورد بی نظمی های قاعدگی یا گرگرفتگی، مشورت با پزشک توصیه می شود. در برخی موارد، ممکن است ارزیابی های بیشتری لازم باشد.
به طور معمول، برای تشخیص یائسگی نیازی به انجام آزمایش نیست. با این حال، در شرایط خاص، پزشک ممکن است آزمایش خون برای بررسی موارد زیر تجویز کند:
- هورمون محرک فولیکول (FSH) و استروژن (استرادیول): در دوران یائسگی، سطح FSH افزایش و سطح استرادیول کاهش می یابد.
- هورمون محرک تیروئید (TSH): کم کاری تیروئید می تواند علائمی مشابه علائم یائسگی ایجاد کند، بنابراین بررسی عملکرد تیروئید می تواند در تشخیص افتراقی کمک کننده باشد.
همچنین، تست های خانگی بدون نسخه برای اندازه گیری سطح FSH در ادرار در دسترس هستند. این تست ها می توانند نشان دهند که آیا سطح FSH با دوران پیش یائسگی یا یائسگی مطابقت دارد. با این حال، از آنجایی که سطح FSH در طول چرخه قاعدگی نوسان دارد، تست های خانگی FSH نمی توانند به طور قطعی یائسگی را تشخیص دهند.
درمان یائسگی
یائسگی یک فرآیند طبیعی است و معمولاً نیازی به درمان پزشکی ندارد. با این حال، درمان ها می توانند به کاهش علائم و نشانه ها و پیشگیری یا مدیریت بیماری های مزمن مرتبط با افزایش سن کمک کنند. گزینه های درمانی ممکن است شامل موارد زیر باشند:
-
هورمون درمانی (HT): درمان با استروژن مؤثرترین روش برای تسکین گرگرفتگی های یائسگی است. پزشک بر اساس سابقه پزشکی فردی و خانوادگی، ممکن است استروژن را با کمترین دوز و کوتاه ترین زمان لازم برای تخفیف علائم تجویز کند. در صورت عدم برداشتن رحم، مصرف پروژستین به همراه استروژن ضروری است. استروژن همچنین به پیشگیری از تحلیل استخوان کمک می کند. استفاده طولانی مدت از هورمون درمانی ممکن است با برخی خطرات قلبی عروقی و سرطان پستان همراه باشد، اما شروع آن در زمان نزدیک به شروع یائسگی برای برخی زنان مزایایی نشان داده است. در مورد مزایا و خطرات هورمون درمانی و انتخاب بهترین گزینه برای خود با پزشک مشورت کنید.
-
استروژن واژینال: برای رفع خشکی واژن می توان از استروژن به صورت موضعی و مستقیم با استفاده از کرم، قرص یا حلقه واژینال استفاده کرد. این روش درمانی مقدار کمی استروژن آزاد می کند که توسط بافت های واژن جذب می شود و می تواند به بهبود خشکی، ناراحتی در هنگام مقاربت و برخی علائم ادراری کمک کند.
-
داروهای ضد افسردگی با دوز پایین: برخی از داروهای ضد افسردگی از گروه مهارکننده های انتخابی بازجذب سروتونین (SSRI) ممکن است به کاهش گرگرفتگی های یائسگی کمک کنند. استفاده از یک داروی ضد افسردگی با دوز پایین برای کنترل گرگرفتگی می تواند برای زنانی که به دلایل پزشکی نمی توانند استروژن مصرف کنند یا برای کسانی که همزمان به داروی ضد افسردگی برای اختلالات خلقی نیاز دارند، مفید باشد.
-
گاباپنتین: این دارو که برای درمان تشنج تأیید شده است، نشان داده که می تواند در کاهش گرگرفتگی نیز مؤثر باشد. گاباپنتین ممکن است برای زنانی که نمی توانند از استروژن درمانی استفاده کنند و همچنین برای کسانی که دچار گرگرفتگی های شبانه می شوند، مفید باشد.
-
کلونیدین: این دارو که معمولاً برای درمان فشار خون بالا استفاده می شود، به صورت قرص یا برچسب پوستی در دسترس است و ممکن است بتواند تا حدودی گرگرفتگی را تسکین دهد.
-
داروهایی برای پیشگیری یا درمان پوکی استخوان: پزشکان بر اساس نیازهای فردی ممکن است داروهایی را برای پیشگیری یا درمان پوکی استخوان توصیه کنند. داروهای مختلفی وجود دارند که می توانند به کاهش ضعف یا پوکی استخوان و خطر شکستگی کمک کنند. همچنین، مکمل های ویتامین D نیز ممکن است برای تقویت استخوان ها تجویز شوند.
قبل از تصمیم گیری در مورد هر نوع درمان، در مورد گزینه های موجود، خطرات و مزایای هر کدام با پزشک خود مشورت کنید. درمان را به صورت سالانه بازبینی کنید، زیرا ممکن است نیازها و گزینه های درمانی شما با گذشت زمان تغییر کند.
سبک زندگی و درمان های خانگی
خوشبختانه بسیاری از علائم یائسگی موقتی هستند و با به کارگیری راهکارهای زیر می توان آن ها را تخفیف داد یا از بروزشان پیشگیری کرد:
- مدیریت گرگرفتگی: از لباس های نخی استفاده کنید، آب سرد بنوشید و به مکان های خنک پناه ببرید. عوامل محرک گرگرفتگی خود را شناسایی کنید؛ این عوامل در بسیاری از زنان شامل نوشیدنی های داغ، کافئین، غذاهای تند، الکل، استرس و محیط گرم هستند.
- مقابله با خشکی واژن: از روان کننده های واژینال بدون نسخه با پایه آب یا سیلیکون استفاده کنید. محصولاتی که حاوی گلیسیرین نیستند ممکن است برای افراد حساس مناسب تر باشند. فعالیت جنسی منظم به دلیل افزایش جریان خون می تواند به کاهش ناراحتی واژن کمک کند.
- بهداشت خواب: از مصرف کافئین و الکل، به ویژه قبل از خواب، خودداری کنید. ورزش منظم در طول روز مفید است اما از ورزش نزدیک به زمان خواب بپرهیزید. در صورت اختلال خواب ناشی از گرگرفتگی، راهکارهای مدیریت آن را قبل از خواب تمرین کنید.
- تکنیک های آرام سازی: تنفس عمیق، تنفس شکمی، تصویرسازی ذهنی، ماساژ و ریلکسیشن پیشرونده عضلانی می توانند به کاهش علائم یائسگی کمک کنند.
- تقویت عضلات لگن: تمرینات کگل می توانند در بهبود برخی از انواع بی اختیاری ادرار مؤثر باشند.
- رژیم غذایی متعادل: مصرف انواع میوه ها، سبزیجات و غلات کامل را در اولویت قرار دهید و مصرف چربی های اشباع شده، روغن ها و قندهای افزوده را محدود کنید. در صورت نیاز به مکمل های کلسیم و ویتامین D، با پزشک مشورت کنید.
- ترک سیگار: سیگار کشیدن خطر بیماری های قلبی، سکته مغزی، پوکی استخوان، سرطان و سایر مشکلات سلامتی را افزایش می دهد و می تواند گرگرفتگی را تشدید و یائسگی زودرس را تسریع کند.
- فعالیت بدنی منظم: برای محافظت در برابر بیماری های قلبی، دیابت، پوکی استخوان و سایر مشکلات مرتبط با افزایش سن، در بیشتر روزهای هفته ورزش کنید.

درمان های مکمل
رویکردهای متعددی برای مدیریت علائم یائسگی پیشنهاد شده اند، اما شواهد علمی معتبری برای اثربخشی بسیاری از آن ها وجود ندارد. برخی از درمان های مکمل و جایگزینی که مورد مطالعه قرار گرفته یا در حال بررسی هستند عبارتند از:
-
استروژن های گیاهی (فیتواستروژن ها): این ترکیبات استروژن مانند به طور طبیعی در برخی غذاها مانند سویا، عدس، نخود و بذر کتان یافت می شوند. شواهد مبنی بر تسکین مؤثر گرگرفتگی و سایر علائم یائسگی توسط این مواد غذایی محدود است و در بسیاری از مطالعات بی اثر گزارش شده اند. ایزوفلاونوئیدها اثرات ضعیف استروژنی دارند، بنابراین در صورت سابقه سرطان پستان، قبل از مصرف مکمل های آن ها با پزشک مشورت کنید. گیاه مریم گلی نیز حاوی ترکیباتی با اثرات استروژن مانند است و شواهد نسبتاً خوبی از اثربخشی آن در کنترل علائم یائسگی وجود دارد. با این حال، در صورت حساسیت به مریم گلی، بارداری، شیردهی، فشار خون بالا یا صرع، از مصرف آن خودداری کنید یا با احتیاط مصرف نمایید.
-
هورمون های همسان از نظر مولکولی (Bioidentical Hormones): این هورمون ها از منابع گیاهی تهیه می شوند و از نظر شیمیایی مشابه هورمون های تولید شده در بدن هستند. برخی از این هورمون ها توسط سازمان غذا و دارو (FDA) تأیید شده اند، اما بسیاری دیگر به صورت ترکیبی در داروخانه ها تهیه می شوند و تحت نظارت FDA نیستند، بنابراین کیفیت و خطرات آن ها ممکن است متفاوت باشد. هیچ مدرک علمی مبنی بر برتری هورمون های همسان از نظر مولکولی نسبت به هورمون درمانی سنتی در کاهش علائم یائسگی یا ایمنی بیشتر آن ها وجود ندارد.
-
کوهوش سیاه: این گیاه در میان برخی از زنان با علائم یائسگی محبوب است، اما شواهد کمی از اثربخشی آن وجود دارد و ممکن است برای کبد مضر بوده و برای زنان با سابقه سرطان پستان خطرناک باشد.
-
یوگا: شواهدی مبنی بر تأثیر یوگا در کاهش علائم یائسگی وجود ندارد. با این حال، تمرینات تعادلی مانند یوگا و تای چی می توانند قدرت و هماهنگی را بهبود بخشیده و به پیشگیری از زمین خوردن و شکستگی استخوان کمک کنند. قبل از شروع این تمرینات با پزشک مشورت کنید و برای یادگیری صحیح حرکات در کلاس های آموزشی شرکت نمایید.
-
طب سوزنی: طب سوزنی ممکن است تسکین موقتی در گرگرفتگی ایجاد کند، اما تحقیقات نتایج قطعی و مداومی نشان نداده اند و به مطالعات بیشتری نیاز است.
-
هیپنوتیزم: برخی تحقیقات نشان داده اند که هیپنوتیزم درمانی ممکن است میزان گرگرفتگی را در برخی زنان یائسه کاهش داده و به بهبود خواب و کاهش سایر علائم روزمره کمک کند.
مکمل های غذایی دیگری مانند شبدر قرمز، کاوا، دونگ کوای، DHEA، روغن گل مغربی و یام وحشی نیز برای علائم یائسگی تبلیغ می شوند، اما شواهد علمی کافی برای اثربخشی آن ها وجود ندارد و برخی ممکن است مضر باشند. قبل از مصرف هر گونه مکمل گیاهی یا غذایی برای علائم یائسگی، با پزشک خود مشورت کنید، زیرا FDA این محصولات را تنظیم نمی کند و برخی می توانند خطرناک بوده یا با داروهای مصرفی شما تداخل داشته باشند.
آمادگی برای ملاقات با پزشک
اولین ملاقات شما احتمالاً با پزشک عمومی یا متخصص زنان خواهد بود.
آن چه می توانید انجام دهید
قبل از ملاقات باید اقدامات زیر را انجام دهید:
- علائم خود و میزان بروز آن ها را یادداشت کنید. به عنوان مثال، لیستی از گرگرفتگی های روزانه یا هفته ای تهیه کنید و شدت آنها را نیز یادداشت کنید.
- تهیه فهرست داروها و مکمل ها: لیستی از تمام داروهای تجویزی و بدون نسخه، داروهای گیاهی و مکمل های ویتامینی که مصرف می کنید، به همراه دوز و تعداد دفعات مصرف آن ها تهیه کنید.
- همراه داشتن یک دوست یا عضو خانواده: حضور یک همراه می تواند در به خاطر سپردن اطلاعات ارائه شده در طول ملاقات کمک کند.
- یادداشت برداری: یک دفترچه به همراه داشته باشید تا نکات مهمی که پزشک مطرح می کند را یادداشت کنید.
تهیه فهرست سؤالات: سؤالاتی که می خواهید از پزشک بپرسید را از قبل یادداشت کنید و مهم ترین آن ها را در ابتدای فهرست قرار دهید. برخی از سؤالات اساسی عبارتند از:
- در صورت تشخیص یائسگی، چه آزمایش هایی لازم است؟
- چه روش های درمانی برای کاهش علائم پیشنهاد می دهید؟
- چه اقداماتی برای تسکین علائم در خانه می توانم انجام دهم؟
- برای حفظ سلامتی در این دوران چه توصیه هایی دارید؟
- آیا درمان های جایگزینی وجود دارد که بتوانم امتحان کنم؟
- چه منابع اطلاعاتی (مانند بروشور یا مجلات) برای مطالعه بیشتر در دسترس هستند؟
- چه وب سایت هایی را برای کسب اطلاعات بیشتر توصیه می کنید؟
علاوه بر این سوالات، در پرسیدن هر سوال دیگری که برایتان پیش آمده است تردید نکنید.
از پزشک چه انتظاری می رود
پزشک احتمالاً سؤالاتی از شما خواهد پرسید، از جمله:
- آیا هنوز پریود می شوید؟
- آخرین دوره قاعدگی شما چه زمانی بوده است؟
- چه تعداد بار در هفته علائم آزاردهنده را تجربه می کنید؟
- شدت علائم شما چقدر است؟
- آیا عاملی وجود دارد که به نظر می رسد علائم شما را بهبود می بخشد؟
- آیا عاملی وجود دارد که علائم شما را بدتر می کند؟










دیدگاه خود را به اشتراک بگذارید.