مثانه، یک اندام عضلانی کوچک در لگن است که نقشی کلیدی در حفظ پاکیزگی سیستم داخلی بدن و نهایتاً تضمین یک زندگی روزمره فعال دارد. مشکلات مربوط به مثانه نه تنها ناراحتی جسمی ایجاد می کنند، بلکه می توانند به سرعت کیفیت زندگی، خواب و روابط اجتماعی فرد را تحت تأثیر قرار دهند. درک صحیح عملکرد مثانه، بیماری های شایع آن، و روش های مدیریتی، اولین گام برای کنترل و بهبود سلامت ادراری است.

هدف این مقاله، ارائه یک توضیح جامع و در عین حال آسان فهم درباره ابعاد مختلف سلامت مثانه است.
مکانیسم مثانه: تنظیم عملکرد ادراری
مثانه یک عضو عضلانی توخالی و الاستیک است که در سیستم ادراری وظیفه اصلی ذخیره و تخلیه کنترل شده ادرار را بر عهده دارد. عملکرد صحیح مثانه نیازمند یک هماهنگی دقیق بین ساختار عضلانی، بافت های محافظتی و شبکه گسترده ای از اعصاب است.
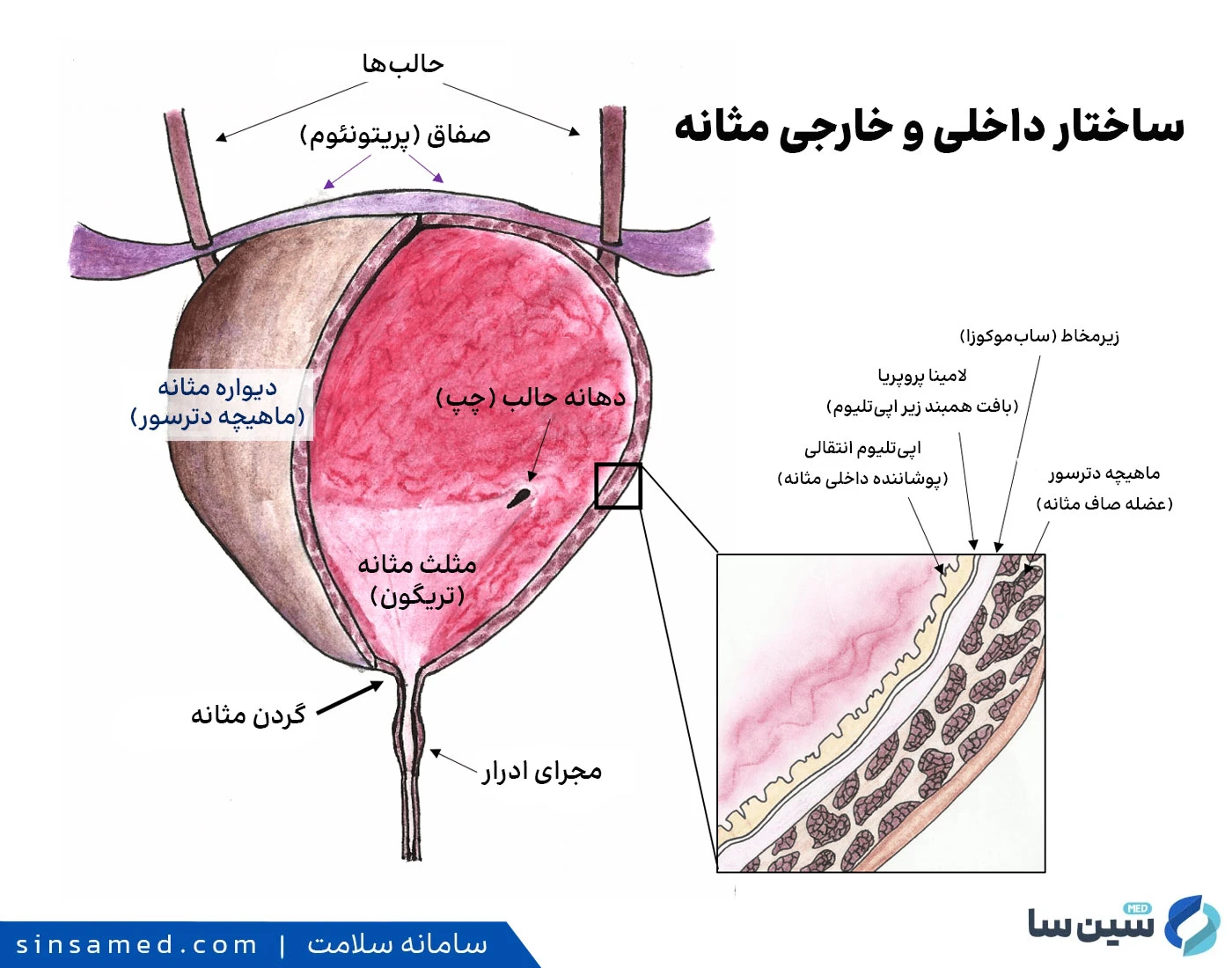
ساختار داخلی و خارجی مثانه
عملکرد مثانه بر پایه دو حالت اصلی استوار است: حالت ذخیره سازی و حالت تخلیه. سلامت و هماهنگی اجزای ساختاری زیر، تضمین کننده عملکرد صحیح مثانه است:
عضله دترسور
دترسور عضله اصلی و ضخیم دیواره مثانه است که از نوع عضلات صاف بوده و تحت کنترل غیرارادی سیستم عصبی قرار دارد. در فاز ذخیره سازی، این عضله حالت شل و پذیرا دارد تا بتواند حجم ادرار را بدون افزایش محسوس فشار داخلی، افزایش دهد. این خاصیت "پذیرش" مثانه برای محافظت از کلیه ها حیاتی است. در مقابل، در فاز تخلیه، دترسور به صورت منسجم و قدرتمند منقبض می شود تا ادرار به طور کامل از بدن خارج شود. اختلال در این عضله می تواند زمینه ساز مشکلاتی نظیر مثانه بیش فعال (انقباضات زودهنگام) یا احتباس ادرار (ناتوانی در انقباض قوی) باشد.
پوشش محافظ داخلی (اوروتلیوم و لایه GAG)
سطح داخلی مثانه با یک لایه تخصصی به نام اوروتلیوم پوشیده شده است که خود توسط یک لایه دفاعی به نام گلیکوزآمین گلیکان (GAG) محافظت می شود. این لایه GAG به عنوان یک سد شیمیایی عمل کرده و از تماس مستقیم مواد تحریک کننده و اسیدی موجود در ادرار با سلول ها و پایانه های عصبی زیرین دیواره مثانه جلوگیری می کند. حفظ یکپارچگی این سد دفاعی اهمیت بالایی دارد؛ آسیب به این لایه، که در بیماری هایی مانند سندرم مثانه دردناک (IC/BPS) مطرح است، می تواند منجر به نفوذ مواد محرک و ایجاد التهاب، درد مزمن و فوریت های مکرر ادراری شود.
سیستم کنترل اسفنکتری و عضلات کف لگن
کنترل نهایی بر خروج ادرار به وسیله دو اسفنکتر عضلانی و مجموعه عضلات حمایت کننده کف لگن اعمال می شود. اسفنکتر داخلی که در گردن مثانه قرار دارد، غیرارادی است و به طور معمول در حالت ذخیره منقبض باقی می ماند. اسفنکتر خارجی و عضلات کف لگن اما تحت کنترل ارادی ما هستند. ما می توانیم با انقباض آگاهانه عضلات کف لگن، به ویژه در لحظات افزایش ناگهانی فشار شکمی (مانند سرفه یا عطسه)، از نشت غیرارادی ادرار جلوگیری کنیم. ضعف در این ساختارهای حمایتی عامل اصلی بی اختیاری ادرار استرسی (SUI) محسوب می شود.
هماهنگی عصبی (رفلکس ادراری)
فرآیند ذخیره و تخلیه ادرار توسط یک فرآیند و هماهنگی پیچیده بین مثانه، نخاع و مغز هدایت می شود.
فاز ذخیره سازی
با افزایش حجم ادرار، گیرنده های کششی موجود در دیواره مثانه فعال شده و سیگنال هایی را از طریق نخاع به مرکز کنترل در مغز (پل مغزی) ارسال می کنند. مغز با ارزیابی شرایط محیطی، فرمان مهاری صادر می کند. در نتیجه، سیستم عصبی سمپاتیک فعال شده که عضله دترسور را شل نگه داشته و اسفنکتر داخلی را منقبض می کند. همزمان، عصب پودندال، انقباض اسفنکتر خارجی (ارادی) را تقویت می کند. این هماهنگی عصبی، تضمین کننده ذخیره سازی ایمن ادرار تحت فشار پایین است.
فاز تخلیه
زمانی که فرد تصمیم به ادرار کردن می گیرد و شرایط فراهم است، قشر مغز فرمان مهاری را برداشته و فرآیند تخلیه آغاز می شود. مرکز پل مغزی فعال شده و فرامین متفاوتی صادر می کند: سیستم پاراسمپاتیک فعال می شود که به دترسور فرمان انقباض قوی می دهد. همزمان، سیگنال مهاری به اسفنکترها ارسال می شود و آن ها شل می شوند. ترکیب انقباض قوی دترسور و شل شدن اسفنکترها، منجر به تخلیه کامل مثانه می شود. آسیب ها یا بیماری های عصبی (نظیر آسیب نخاعی یا بیماری ام اس) می توانند این هماهنگی ظریف را مختل کرده و منجر به اختلالات شدید مثانه شوند.
مروری بر شایع ترین اختلالات مثانه و دلایل آن ها
سلامت مثانه می تواند توسط طیف وسیعی از اختلالات به خطر بیفتد که هر یک مکانیسم پاتوفیزیولوژیک (ریشه بیماری) خاص خود را دارند. درک دقیق نوع اختلال، برای متخصصین این امکان را فراهم می کند که درمان هدفمند و مؤثر را آغاز کنند. در ادامه، سه گروه اصلی از مشکلات شایع مثانه به تفصیل بررسی می شوند:
1. بی اختیاری ادرار (UI): نشت کنترل نشده
بی اختیاری ادرار به ناتوانی در نگه داشتن ادرار و خروج غیرارادی آن اشاره دارد. این یک علامت است، نه یک بیماری مستقل، و نوع آن نشان دهنده نقص در بخش خاصی از سیستم کنترل ادرار است.
بی اختیاری استرسی (Stress Urinary Incontinence - SUI)
این شایع ترین شکل بی اختیاری، به خصوص در زنان، است و مشخصه آن نشت ادرار در پاسخ به افزایش ناگهانی فشار داخل شکمی است؛ فعالیت هایی مانند سرفه، عطسه، خنده، دویدن یا برداشتن اشیاء سنگین می توانند آن را تحریک کنند. ریشه اصلی مشکل، ضعف ساختاری است. این ضعف ناشی از آسیب دیدن عضلات کف لگن، رباط ها و بافت های همبند حمایت کننده مجرای ادرار و مثانه است. عواملی نظیر زایمان طبیعی، جراحی های لگنی، چاقی، و کاهش سطح استروژن پس از یائسگی که منجر به کاهش قدرت و استحکام این بافت ها می شوند، مهم ترین دلایل این نوع بی اختیاری هستند. در نتیجه، هنگام افزایش فشار شکمی، مجرای ادرار به اندازه کافی فشرده نمی شود و ادرار نشت می کند.
بی اختیاری فوریتی (UUI) و مثانه بیش فعال (OAB)
این حالت با احساس نیاز ناگهانی، شدید و غیرقابل تحمل به ادرار کردن تعریف می شود که اغلب فرد نمی تواند خود را به موقع به توالت برساند. این وضعیت، هسته اصلی سندرم مثانه بیش فعال (OAB) است که با تکرر ادرار روزانه، شب ادراری و فوریت ادراری مشخص می شود. ریشه مشکل، یک اختلال عملکردی است. این اختلال ناشی از انقباضات غیرارادی و نابهنگام عضله دترسور (عضله دیواره مثانه) است، حتی زمانی که مثانه هنوز پر نشده باشد. این انقباضات به دلیل ارسال سیگنال های اضطراری بیش از حد از مثانه به مغز رخ می دهند. عوامل تحریک کننده می توانند شامل آسیب های عصبی (نظیر بیماری پارکینسون یا مالتیپل اسکلروزیس)، دیابت، عفونت های مزمن یا وجود انسداد در خروجی مثانه (مانند بزرگ شدن غده پروستات در مردان) باشند که مثانه را وادار به کار بیشتر می کنند.
بی اختیاری سرریزی
این نوع کمتر شایع بی اختیاری، نتیجه ناتوانی در تخلیه کامل مثانه است. در این حالت، مثانه همیشه بیش از حد پر (متسع) باقی می ماند و فقط زمانی ادرار نشت می کند که فشار داخلی آن از مقاومت اسفنکتر بیشتر شود؛ این نشت معمولاً به صورت قطره ای و مداوم است. ریشه مشکل، عدم توانایی در تخلیه است. این وضعیت اغلب به دلیل انسداد مکانیکی در مسیر خروجی (مانند پروستات بسیار بزرگ یا تنگی مجرای ادرار) یا ضعف شدید و از دست رفتن قدرت انقباضی عضله دترسور (که معمولاً به دلیل آسیب های طولانی مدت عصبی ناشی از دیابت یا جراحی های لگنی رخ می دهد) به وجود می آید. این وضعیت، خطر تجمع ادرار باقیمانده و آسیب جدی به کلیه ها را افزایش می دهد.
2. عفونت های مجاری ادراری (UTIs)
عفونت ادراری، که اغلب توسط باکتری ها (معمولاً اشریشیا کلای که در روده بزرگ ساکن هستند) ایجاد می شود، زمانی رخ می دهد که این باکتری ها از طریق مجرای ادرار وارد مثانه می شوند و در آنجا تکثیر می یابند.
علائم کلیدی این عفونت شامل احساس سوزش و درد هنگام دفع ادرار، تکرر ادرار غیرعادی، احساس نیاز شدید و مداوم به دفع، و کدر یا بدبو شدن ادرار است.
ریسک در زنان: زنان به دلیل کوتاه تر بودن مجرای ادرار و نزدیکی آن به مقعد، از نظر آناتومیک بسیار مستعدتر به ابتلا به عفونت ادراری هستند. همچنین، عواملی مانند مقاربت جنسی و استفاده از برخی مواد ضدبارداری می توانند ریسک را افزایش دهند.
اهمیت درمان سریع: عفونت محدود به مثانه را سیستیت می نامند. در صورت عدم تشخیص و درمان صحیح، باکتری ها می توانند از طریق حالب ها به کلیه ها رفته و باعث پیلونفریت شوند. پیلونفریت یک عفونت کلیوی بسیار جدی است که همراه با تب بالا، لرز، و درد در ناحیه پهلو بوده و نیاز به مداخله فوری پزشکی دارد.
3. سندرم مثانه دردناک / سیستیت بینابینی (IC/BPS)
سندرم مثانه دردناک یک وضعیت پیچیده و مزمن است که با درد شدید و فشار در ناحیه لگن و مثانه همراه با فوریت و تکرر ادرار شدید مشخص می شود. بیمار اغلب در هنگام پر شدن مثانه درد را حس کرده و پس از ادرار کردن، تسکین موقتی می یابد.
ماهیت غیر عفونی: برخلاف عفونت ادراری، این سندرم با وجود علائم التهابی، فاقد عامل عفونی مشخص است و معمولاً به درمان های آنتی بیوتیکی پاسخ نمی دهد.
فرضیه اصلی پاتوفیزیولوژی: نظریه غالب بر این است که علت اصلی، آسیب یا نقص در لایه محافظ گلیکوزآمین گلیکان (GAG) است که پوشش داخلی مثانه را در برابر مواد محرک ادرار محافظت می کند. با نفوذ این مواد به دیواره زیرین، پایانه های عصبی تحریک شده و یک چرخه التهاب مزمن، حساسیت بیش از حد مثانه و احساس درد شدید را آغاز می کنند. این عارضه نیازمند رویکردهای درمانی چندگانه و تخصصی است که نه تنها درد، بلکه فرآیندهای التهابی را نیز هدف قرار دهد.
راهکارهای حفظ سلامت مثانه
بسیاری از متخصصین سلامت ادراری معتقدند که مؤثرترین درمان ها برای اختلالات مثانه، اغلب ساده ترین آن ها هستند. تغییرات هدفمند در سبک زندگی، عادات غذایی و رفتارهای روزمره به عنوان خط اول درمان برای بسیاری از بیماری ها، از جمله مثانه بیش فعال و بی اختیاری استرسی، شناخته می شوند. اجرای این استراتژی های رفتاری می تواند تأثیر قابل توجهی در کاهش وابستگی به دارو و بهبود کلی کیفیت زندگی داشته باشد.
تنظیم هوشمندانه رژیم غذایی و مایعات
نحوه مدیریت آنچه می نوشیم و می خوریم، تأثیر مستقیمی بر حجم، ترکیب شیمیایی و میزان تحریک کنندگی ادرار دارد.
حفظ تعادل هیدراتاسیون و پرهیز از کم آبی
نوشیدن آب به میزان کافی برای سلامت مثانه حیاتی است، اما باید با هوشمندی انجام شود. هدف اصلی، رقیق نگه داشتن ادرار است. ادرار غلیظ می تواند مواد معدنی و اسیدهای موجود در خود را به صورت متمرکزتری در معرض لایه محافظ مثانه قرار دهد و باعث تحریک آن شود. در نتیجه، این تحریک می تواند فوریت و تکرر ادرار را تشدید کند، به خصوص در افراد مبتلا به سندرم مثانه دردناک. از سوی دیگر، کم آبی بدن که از طریق ادرار تیره و بوی قوی قابل تشخیص است، خطر تجمع باکتری ها و افزایش احتمال ابتلا به عفونت های مجاری ادراری (UTIs) را افزایش می دهد. بنابراین، توصیه می شود مصرف مایعات به طور مساوی در طول روز توزیع شود و مصرف آن قبل از خواب کاهش یابد تا از شب ادراری (نوکتوریا) جلوگیری شود.
شناسایی و حذف موقت محرک های مثانه
برای افرادی که از علائم مثانه بیش فعال (OAB) یا سندرم مثانه دردناک (IC) رنج می برند، برخی غذاها و نوشیدنی ها مانند یک ماده شیمیایی تحریک کننده عمل می کنند. کافئین موجود در قهوه، چای، و نوشابه ها یک ادرارآور (دیورتیک) قوی است که حجم ادرار را سریعاً افزایش می دهد و همزمان می تواند مستقیماً عضله مثانه را تحریک کند. الکل نیز یک ادرارآور قوی و عامل تحریک کننده است. علاوه بر این، غذاها و نوشیدنی های با اسیدیته بالا (مانند مرکبات، آب گوجه فرنگی، سرکه و برخی سس ها) و شیرین کننده های مصنوعی (نظیر آسپارتام) می توانند پوشش حساس مثانه را تحریک کنند. بهترین روش مدیریت، حذف موقت این مواد از رژیم غذایی به مدت چند هفته و سپس مصرف مجدد آن ها به آرامی و یکی پس از دیگری است تا بتوان به طور قطعی محرک های شخصی را شناسایی کرد.
مبارزه با یبوست و حفط وزن سالم
یبوست مزمن نه تنها بر سلامت دستگاه گوارش تأثیر می گذارد، بلکه مستقیماً بر عملکرد مثانه نیز فشار وارد می کند. روده بزرگ پر و متسع، فشار فیزیکی زیادی بر روی مثانه وارد کرده و همچنین می تواند بر روی اعصاب مشترک کنترل کننده هر دو اندام تأثیر بگذارد، که نتیجه آن افزایش تکرر و فوریت ادرار است. بنابراین، مصرف منظم و کافی فیبر (شامل میوه ها، سبزیجات و غلات کامل) همراه با مایعات فراوان برای اطمینان از حرکات منظم و نرم روده ضروری است. رسیدگی به این مسئله گوارشی، اغلب به صورت همزمان علائم مثانه را نیز بهبود می بخشد. همچنین، حفظ وزن سالم بسیار مهم است، زیرا چاقی و اضافه وزن با افزایش فشار داخل شکمی، فشار مضاعفی بر مثانه و عضلات کف لگن وارد می کند و ریسک بی اختیاری ادرار استرسی را به شدت افزایش می دهد.
ترک مصرف دخانیات
مصرف هرگونه دخانیات (سیگار، قلیان، ماریجوانا و غیره) یک عامل خطر بزرگ و اثبات شده برای سرطان مثانه است. مواد شیمیایی سمی موجود در دود پس از فیلتر شدن از طریق کلیه ها، در مثانه جمع آوری می شوند و به پوشش داخلی آن آسیب می رسانند. علاوه بر این، سرفه های مزمن ناشی از سیگار کشیدن، فشار مکرری بر عضلات کف لگن وارد می کند که می تواند به ضعف این عضلات و تشدید یا ایجاد بی اختیاری ادرار استرسی منجر شود. ترک دخانیات یکی از مهم ترین اقدامات پیشگیرانه برای حفظ سلامت طولانی مدت مثانه است.
عادات صحیح توالت رفتن، بهداشت فردی و تقویت جسمی
روش هایی که ما برای ادرار کردن انتخاب می کنیم، حفظ بهداشت و قدرت عضلانی در ناحیه لگن، نقش مهمی در پیشگیری از بی اختیاری و عفونت دارند.
بهداشت فردی و جنسی برای جلوگیری از عفونت و انتقال بیماری
رعایت دقیق بهداشت فردی و توجه به نکات بهداشتی در فعالیت های جنسی، اصلی ترین راهکار غیر دارویی برای پیشگیری از عفونت های مجاری ادراری (UTIs) و محافظت از سلامت کلی مجرای ادرار است.
- جهت شست وشو: در زنان، حیاتی است که پس از اجابت مزاج و ادرار، همیشه ناحیه تناسلی از جلو به عقب تمیز شود تا از انتقال باکتری های روده به مجرای ادرار جلوگیری شود.
- پس از فعالیت جنسی: ادرار کردن بلافاصله پس از فعالیت جنسی و نوشیدن آب به شست وشوی باکتری هایی که ممکن است به مجرای ادرار منتقل شده باشند، کمک می کند.
- مسئولیت پذیری و ایمنی: در زمینه سلامت جنسی، شفافیت و صداقت بین شرکا درباره هرگونه بیماری مقاربتی (STIs) ضروری است. استفاده صحیح و مستمر از کاندوم تنها راه اثبات شده برای کاهش ریسک انتقال بسیاری از بیماری های مقاربتی است که برخی از آن ها می توانند باعث التهاب مجرای ادرار (مانند اورتریت) یا اختلالات طولانی مدت در سلامت لگنی شوند.
تمرینات کف لگن (تمرینات کِگِل)
عضلات کف لگن مجموعه ای از عضلات در زیر لگن هستند که نقش حمایتی کلیدی برای مثانه، رحم و روده را بر عهده دارند. تمرینات کِگِل برای تقویت هدفمند این عضلات طراحی شده اند. این تقویت نه تنها در بهبود بی اختیاری ادرار استرسی (با افزایش حمایت از مجرای ادرار) مؤثر است، بلکه می تواند با تقویت توانایی فرد در مهار انقباضات ناگهانی مثانه، به مدیریت بی اختیاری فوریتی در بیماران مبتلا به OAB نیز کمک کند. برای کسب بهترین نتایج، انجام این تمرینات باید به صورت منظم و تحت آموزش تخصصی یک فیزیوتراپیست کف لگن انجام شود تا اطمینان حاصل شود که عضلات صحیح هدف قرار گرفته اند.
آموزش مثانه
آموزش مثانه یک تکنیک رفتاری است که هدف آن بازگرداندن الگوی طبیعی عملکرد مثانه و افزایش تدریجی ظرفیت ذخیره سازی آن است. این روش شامل ثبت دقیق زمان بندی ادرار و فوریت های ادراری است. سپس، فرد تلاش می کند تا فواصل بین دفعات ادرار را به تدریج (مثلاً هر ۱۵ دقیقه) افزایش دهد و از تکنیک های حواس پرتی یا انقباض کگل برای غلبه بر احساس ناگهانی فوریت استفاده کند. این فرآیند به مرور زمان حساسیت بیش از حد مثانه را کاهش داده و کنترل ارادی فرد را بر عهده فرآیند دفع ادرار افزایش می دهد.
تخلیه کامل و زمان بندی مناسب
تخلیه ناقص مثانه باعث باقی ماندن حجم قابل توجهی از ادرار می شود که به یک محیط کشت عالی برای باکتری ها تبدیل شده و ریسک عفونت ادراری را بالا می برد. بنابراین، توصیه می شود مثانه فقط زمانی که واقعاً نیاز وجود دارد، تخلیه شود (اجتناب از ادرار کردن "احتیاطی") و هنگام دفع، فرد اندکی به جلو متمایل شود تا از تخلیه کامل مثانه اطمینان حاصل گردد.
گزینه های درمانی
هنگامی که استراتژی های خط اول درمان – شامل تغییرات رفتاری، رژیم غذایی و تمرینات کف لگن – نتوانند علائم اختلالات مثانه را به میزان کافی کنترل کنند، مداخلات تخصصی تر پزشکی و جراحی وارد عمل می شوند. این رویکردها مستقیماً بر روی متعادل سازی سیگنال های عصبی، افزایش ظرفیت مثانه یا ترمیم نقص های ساختاری تمرکز دارند.
درمان های دارویی
هدف از درمان های دارویی، تصحیح عدم توازنی است که منجر به انقباضات زودهنگام مثانه (OAB) یا ضعف اسفنکتری (SUI) می شود.
داروهای مثانه بیش فعال (OAB)
داروها به عنوان خط دوم درمان برای مثانه بیش فعال (OAB) تجویز می شوند و مستقیماً عضله دترسور را هدف قرار می دهند تا از انقباضات غیرارادی آن جلوگیری کنند. دو گروه اصلی دارویی در این زمینه مؤثرند:
آنتی کولینرژیک ها: این داروها با مسدود کردن گیرنده های استیل کولین در مثانه عمل می کنند و از ارسال سیگنال های عصبی به عضله دترسور برای انقباض جلوگیری می کنند. نتیجه این عمل، آرام شدن عضله و افزایش توانایی مثانه در ذخیره حجم بیشتر ادرار در فشار کمتر است.
بتا ۳ آگونیست ها: این کلاس دارویی جدیدتر، گیرنده های بتا ۳ آدرنرژیک را فعال می کند که منجر به شل شدن عضله دترسور و افزایش ظرفیت ذخیره سازی مثانه می شود، با این مزیت که عوارض جانبی کمتری مانند خشکی دهان (که در آنتی کولینرژیک ها شایع است) دارند.
مدیریت عفونت های مجاری ادراری (UTIs)
درمان عفونت های حاد مثانه ضروری است و باید با سرعت انجام شود. درمان استاندارد شامل مصرف دوره ای از آنتی بیوتیک های مناسب است. انتخاب نوع آنتی بیوتیک باید بر اساس کشت ادرار و تست حساسیت باشد تا مطمئن شویم داروی انتخاب شده می تواند به طور مؤثری باکتری عامل عفونت را از بین ببرد. تأخیر در درمان یا درمان ناقص، خطر گسترش عفونت به کلیه ها (پیلونفریت) را به شدت افزایش می دهد که یک وضعیت اورژانسی محسوب می شود.
نقش داروها در بی اختیاری ادرار استرسی (SUI)
نقش داروها در درمان بی اختیاری استرسی که ریشه ای ساختاری دارد، محدودتر است. با این حال، برخی داروها (مانند دلوکستین در موارد خاص) می توانند با افزایش تون عضلانی و تقویت جزئی عضله اسفنکتر، در کنار تمرینات کف لگن، به بهبود خفیف تا متوسط نشت ادرار کمک کنند. با این حال، جراحی اغلب مؤثرترین گزینه برای SUI شدید می باشد.
مداخلات تخصصی و غیرجراحی
برای بیماران مبتلا به مثانه بیش فعال و اختلالات مزمن ادراری که به داروهای خوراکی پاسخ نمی دهند، گزینه های پیشرفته ای برای تعدیل عملکرد سیستم عصبی کنترل کننده مثانه وجود دارد که به آن ها درمان های خط سوم گفته می شود.
تعدیل عصبی (Neuromodulation)
تحریک عصبی به دنبال آن است که سیگنال های غیرطبیعی بین مثانه و مغز را بازتنظیم کند و به مثانه کمک کند تا عملکرد ذخیره سازی و تخلیه خود را به صورت هماهنگ انجام دهد.
تحریک عصب ساکرال: این روش شامل کاشت جراحی یک دستگاه کوچک (مشابه ضربان ساز) در نزدیکی اعصاب نخاعی (اعصاب ساکرال) است که کنترل کننده مثانه هستند. این دستگاه پالس های الکتریکی ملایمی تولید می کند که سیگنال های عصبی نابهنجار را تعدیل کرده و اغلب در درمان مثانه بیش فعال مقاوم به دارو و برخی موارد احتباس ادرار مؤثر است.
تحریک عصب درشت نی: این روش کمتر تهاجمی است و شامل استفاده از یک سوزن ظریف در نزدیکی مچ پا برای تحریک عصب درشت نی (تیبیال) است. این تحریک الکتریکی از طریق یک مسیر عصبی به اعصاب ساکرال می رسد و به آرامش مثانه کمک می کند. جلسات درمانی معمولاً به صورت هفتگی برای یک دوره ۱۲ هفته ای انجام می شوند.
تزریق بوتاکس به مثانه
تزریق سم بوتولینوم (بوتاکس) به عضله دترسور روشی است که در موارد شدید مثانه بیش فعال که به داروهای خوراکی و تعدیل عصبی پاسخ نداده اند، استفاده می شود. بوتاکس به صورت موقت باعث فلج و آرامش عضله دترسور می شود، انقباضات غیرارادی را کاهش داده و ظرفیت مثانه را به میزان قابل توجهی افزایش می دهد. اثر این تزریق معمولاً بین ۶ تا ۱۲ ماه دوام داشته و باید تجدید شود.
جراحی
مداخلات جراحی اغلب برای رفع نقص های ساختاری که باعث بی اختیاری یا احتباس ادرار شده اند، استفاده می شوند.
جراحی برای بی اختیاری ادرار استرسی (SUI)
شایع ترین و مؤثرترین روش جراحی برای زنان مبتلا به بی اختیاری استرسی، قرار دادن نوار اسلینگ (Sling) است. در این عمل، یک نوار مصنوعی یا بافت بیولوژیک در زیر مجرای ادرار قرار داده می شود تا یک حمایت دائمی و محکم ایجاد کند. این حمایت در لحظات افزایش فشار شکمی (مانند سرفه) مانع از افتادگی مجرای ادرار و نشت ادرار می شود.
جراحی برای احتباس ادرار در مردان
بزرگ شدن خوش خیم غده پروستات (BPH) شایع ترین علت احتباس ادرار در مردان است. پروستات بزرگ شده، مسیر خروج ادرار را مسدود می کند. جراحی هایی مانند برداشتن پروستات از طریق مجرای ادرار (TURP) یا استفاده از لیزر، با هدف برداشتن بافت اضافی پروستات و باز کردن مسیر، به بیمار این امکان را می دهد تا مثانه خود را به طور کامل تخلیه کند.
نتیجه گیری نهایی
مشکلات مثانه نباید به عنوان یک بخش اجتناب ناپذیر از افزایش سن یا یک معضل پنهان در نظر گرفته شوند. آگاهی کامل از ساختار و عملکرد مثانه، شناخت دقیق نوع اختلال، اجرای مستمر استراتژی های رفتاری و مشورت به موقع با یک متخصص (اورولوژیست یا متخصص زنان و زایمان)، کلید اصلی تشخیص صحیح و انتخاب مؤثرترین مسیر درمانی است. با پیگیری و درمان منظم، می توان سلامت مثانه را بازیابی کرد و از یک زندگی فعال و باکیفیت لذت برد.













دیدگاه خود را به اشتراک بگذارید.