دیابت نوع ۱ یک بیماری خودایمنی است که در آن سیستم ایمنی بدن به اشتباه به سلول های تولیدکننده انسولین در لوزالمعده حمله می کند. این اتفاق باعث می شود بدن انسولین بسیار کمی تولید کند یا اصلاً تولید نکند و قند خون در بدن تجمع یابد. در ادامه اطلاعاتی درباره علائم و علل بروز دیابت نوع 1، نحوه تشخیص و درمان آن ارائه می شود.
دیابت نوع 1 چیست؟
دیابت نوع ۱، که پیش تر با نام های دیابت نوجوانی یا دیابت وابسته به انسولین شناخته می شد، یک بیماری مزمن است که در آن لوزالمعده (پانکراس) انسولین بسیار کمی تولید می کند یا اصلاً تولید نمی کند. انسولین هورمونی حیاتی است که به سلول ها اجازه می دهد قند (گلوکز) را برای تولید انرژی جذب کنند. عوامل مختلفی مانند ژنتیک و برخی ویروس ها ممکن است باعث بروز آن شوند. این بیماری گرچه اغلب در کودکی یا نوجوانی ظاهر می شود، اما می تواند در بزرگسالان نیز ایجاد شود. متأسفانه، با وجود تحقیقات گسترده، هنوز علاجی برای دیابت نوع ۱ وجود ندارد و تمرکز اصلی درمان بر مدیریت دقیق سطح قند خون با استفاده از انسولین، رژیم غذایی و سبک زندگی سالم برای پیشگیری از عوارض طولانی مدت است.
علائم دیابت نوع 1
علائم دیابت نوع ۱ می توانند به صورت ناگهانی ظاهر شوند. شناخت این نشانه ها برای تشخیص زودهنگام بسیار مهم است:
- تشنگی شدید: احساس تشنگی مداوم و غیرمعمول، حتی پس از نوشیدن مایعات زیاد.
- تکرر ادرار: نیاز به ادرار مکرر، به خصوص در طول شب. در کودکان خردسال، ممکن است به صورت شب ادراری ناگهانی بروز کند.
- گرسنگی شدید: با وجود خوردن غذا، سلول ها نمی توانند از گلوکز موجود در خون استفاده کنند، در نتیجه بدن به دنبال دریافت انرژی بیشتر از طریق غذا می گردد.
- کاهش وزن ناخواسته: با وجود مصرف غذای کافی، بدن به دلیل ناتوانی در استفاده از گلوکز، شروع به سوزاندن چربی و بافت عضلانی برای تأمین انرژی می کند که منجر به کاهش وزن می شود.
- خستگی و ضعف: نبود انرژی کافی در سلول ها باعث احساس خستگی شدید و بی حالی می شود.
- تاری دید: قند خون بالا می تواند بر عروق خونی کوچک چشم و عدسی آن تأثیر بگذارد و باعث تاری دید شود.
- تغییرات خلقی: افزایش قند خون می تواند منجر به احساس تحریک پذیری، بی قراری یا نوسانات خلقی شود.
اگر هر یک از این علائم را در خود یا فرزندتان مشاهده کردید، فوراً برای بررسی های لازم به پزشک مراجعه کنید.
علل ابتلا به دیابت نوع 1
علت دقیق دیابت نوع ۱ هنوز به طور کامل مشخص نیست، اما اعتقاد بر این است که یک واکنش خودایمنی در بدن عامل اصلی آن است. به طور معمول، سیستم ایمنی بدن وظیفه دارد با مهاجمان خارجی مانند باکتری ها و ویروس ها مبارزه کند، اما در دیابت نوع ۱ به اشتباه به سلول های تولیدکننده انسولین در لوزالمعده حمله می کند. این حمله منجر به تخریب سلول های جزایر لانگرهانس می شود.
عوامل احتمالی دیگری که در بروز این بیماری نقش دارند عبارتند از:
- عوامل ژنتیکی: داشتن ژن های خاص می تواند خطر ابتلا به این بیماری را افزایش دهد. این بیماری ارثی است و می تواند در خانواده ها منتقل شود.
- عوامل محیطی: قرار گرفتن در معرض برخی ویروس ها، مواد شیمیایی یا سایر عوامل محیطی می تواند به عنوان یک محرک برای شروع این واکنش خودایمنی عمل کند.
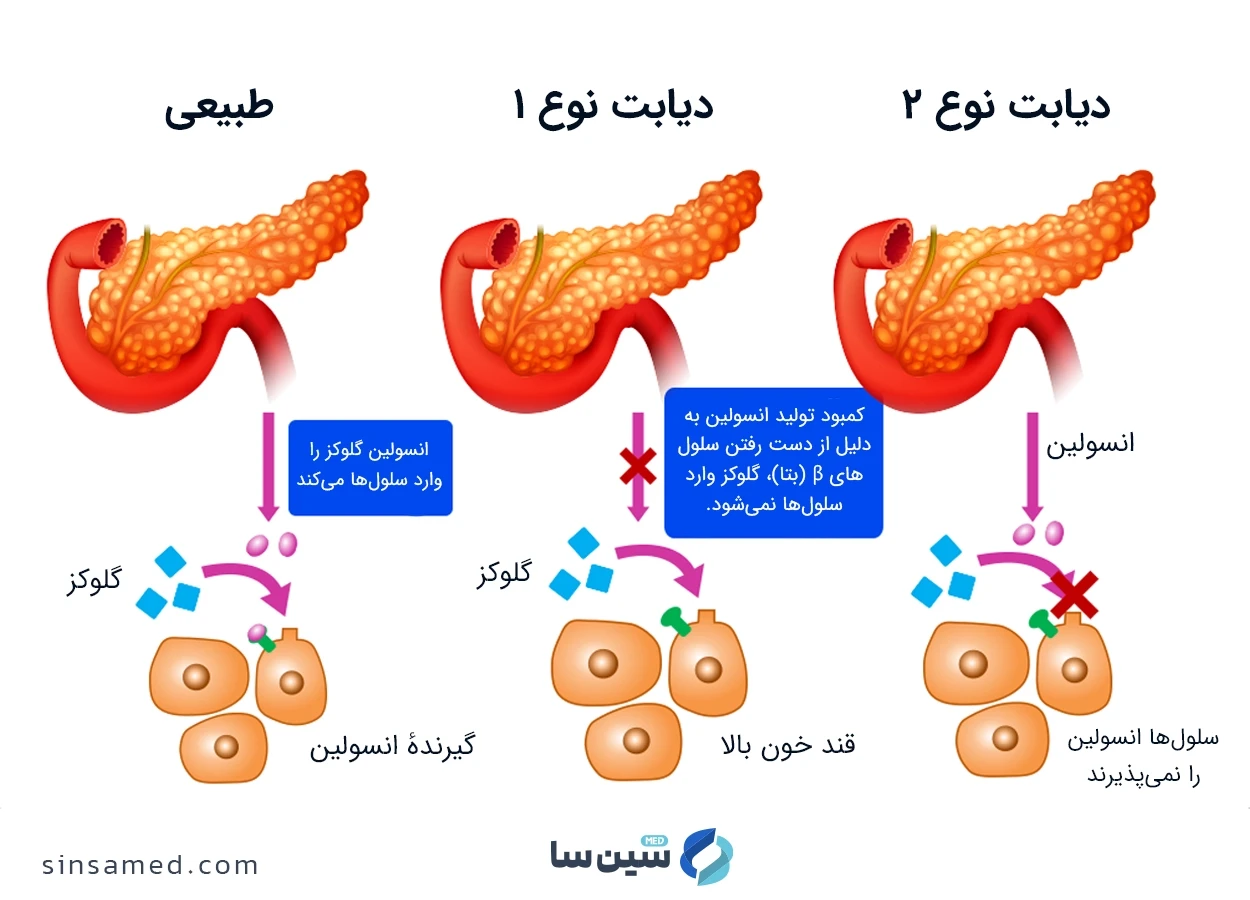
نقش انسولین و گلوکز در بدن
- نقش انسولین: انسولین هورمونی است که از لوزالمعده ترشح می شود و مانند یک کلید عمل می کند. این هورمون به سلول ها اجازه می دهد تا گلوکز موجود در جریان خون را جذب کرده و از آن برای تأمین انرژی مورد نیاز خود استفاده کنند. در افراد سالم، با افزایش قند خون پس از غذا، لوزالمعده انسولین ترشح کرده و قند خون را به سطح طبیعی بازمی گرداند.
- نقش گلوکز: گلوکز یا قند، منبع اصلی انرژی برای سلول های بدن است که از طریق غذا و ذخیره در کبد تأمین می شود. در دیابت نوع ۱، به دلیل کمبود انسولین، گلوکز نمی تواند وارد سلول ها شود و در نتیجه در جریان خون تجمع پیدا می کند. این تجمع گلوکز (قند خون بالا) به مرور زمان به عروق خونی و اندام ها آسیب می رساند و عوارض جدی ایجاد می کند.
عوامل خطرساز (ریسک فاکتور)
برخی از عواملی که می توانند خطر ابتلا به دیابت نوع ۱ را افزایش دهند عبارتند از:
- سابقه خانوادگی: افرادی که والدین یا خواهر و برادری مبتلا به دیابت نوع ۱ دارند، کمی بیشتر در معرض خطر هستند.
- ژنتیک: وجود برخی ژن های خاص که با عملکرد سیستم ایمنی مرتبط هستند.
- جغرافیا: آمار مبتلایان به دیابت نوع ۱ با دور شدن از خط استوا افزایش می یابد.
- سن: اگرچه این بیماری می تواند در هر سنی رخ دهد، اما دو دوره سنی وجود دارد که در آن ها بیشتر مشاهده می شود: دوره اول بین ۴ تا ۷ سالگی و دوره دوم بین ۱۰ تا ۱۴ سالگی است.
عوارض دیابت نوع 1
اگرچه دیابت نوع ۱ یک بیماری قابل مدیریت است، اما در صورت عدم کنترل دقیق قند خون می تواند عوارض جدی و تهدیدکننده ای را در طول زمان ایجاد کند. حفظ سطح قند خون در محدوده طبیعی، بهترین راه برای کاهش خطر این عوارض است.
- بیماری های قلبی و عروقی: دیابت به طور قابل توجهی خطر ابتلا به بیماری های قلبی مانند حمله قلبی، سکته مغزی، گرفتگی عروق و فشار خون بالا را افزایش می دهد.
- آسیب عصبی (نوروپاتی): قند خون بالا به عروق خونی کوچک که اعصاب را تغذیه می کنند، آسیب می رساند. این آسیب اغلب از پاها شروع شده و باعث سوزن سوزن شدن، بی حسی، درد و از دست دادن حس در اندام ها می شود. همچنین می تواند بر اعصاب سیستم گوارش تأثیر گذاشته و مشکلاتی مانند تهوع، استفراغ یا یبوست ایجاد کند. در مردان، اختلال نعوظ نیز ممکن است رخ دهد.
- آسیب کلیوی (نفروپاتی): کلیه ها دارای میلیون ها عروق خونی کوچک هستند که از ورود مواد زائد به خون جلوگیری می کنند. دیابت می تواند به این سیستم آسیب برساند. آسیب شدید می تواند منجر به نارسایی کلیه یا بیماری کلیوی مرحله نهایی غیرقابل برگشت شود. بیماری کلیوی مرحله نهایی نیاز به دیالیز یا پیوند کلیه دارد.
- آسیب چشمی: دیابت می تواند به عروق خونی شبکیه (بخشی از چشم که نور را حس می کند) آسیب برساند (رتینوپاتی دیابتی). این آسیب می تواند باعث نابینایی شود. دیابت همچنین خطر ابتلا به سایر بیماری های جدی چشمی مانند آب مروارید و گلوکوم را افزایش می دهد.
- آسیب به پا: آسیب عصبی یا جریان خون ضعیف در پاها می تواند باعث شود بریدگی ها و زخم ها به درستی بهبود نیابند، که در موارد شدید می تواند منجر به عفونت های جدی و حتی قطع عضو شود.
- بیماری های پوستی و دهانی: افراد مبتلا به دیابت مستعد ابتلا به عفونت های باکتریایی و قارچی در پوست، و همچنین بیماری های لثه و خشکی دهان هستند.
- عوارض بارداری: سطوح بالای قند خون می تواند برای مادر و جنین خطرناک باشد. خطر سقط جنین، مرده زایی و نقایص مادرزادی در صورت عدم کنترل مناسب دیابت افزایش می یابد. برای مادر، دیابت خطر ابتلا به کتواسیدوز دیابتی، مشکلات چشمی دیابتی (رتینوپاتی)، فشار خون بالا ناشی از بارداری و پره اکلامپسی را افزایش می دهد.
پیشگیری از بروز بیماری
در حال حاضر هیچ راه شناخته شده ای برای پیشگیری از دیابت نوع ۱ وجود ندارد، اما دانشمندان و محققان همچنان در حال بررسی روش هایی برای جلوگیری از بروز آن یا به تأخیر انداختن پیشرفت بیماری هستند.
تشخیص دیابت نوع 1
پزشک برای تشخیص دیابت نوع ۱ از چندین آزمایش استفاده می کند. این آزمایش ها شامل موارد زیر هستند:
- آزمایش هموگلوبین A1C: این آزمایش خون، میانگین سطح قند خون شما را طی دو تا سه ماه گذشته اندازه گیری می کند. این آزمایش میزان قندی که به هموگلوبین (پروتئین حامل اکسیژن در گلبول های قرمز) چسبیده است را بررسی می کند. هرچه قند خون بالاتر باشد، میزان هموگلوبین متصل به قند نیز بیشتر خواهد بود. اگر در دو آزمایش جداگانه، سطح A1C شما ۶.۵٪ یا بالاتر باشد، به معنی وجود دیابت است.
- آزمایش قند خون تصادفی: این آزمایش در هر زمانی از روز انجام می شود. سطح قند خون ۲۰۰ mg/dL (11.1 mmol/L) یا بالاتر، بدون توجه به اینکه آخرین وعده غذایی خود را چه زمانی مصرف کرده اید، نشان دهنده دیابت است.
- آزمایش قند خون ناشتا: برای این آزمایش، باید از شب قبل چیزی نخورید. اگر سطح قند خون ناشتای شما در دو آزمایش جداگانه ۱۲۶ mg/dL (7 mmol/L) یا بالاتر باشد، دیابت تشخیص داده می شود. مقادیر بین ۱۰۰ تا ۱۲۵ mg/dL (5.6 تا 6.9 mmol/L) به عنوان پیش دیابت در نظر گرفته می شوند.
اگر دیابت در شما تشخیص داده شود و پزشک مطمئن نباشد که نوع آن ۱ یا ۲ است، ممکن است آزمایش خون دیگری برای بررسی وجود اتوآنتی بادی ها انجام دهد. وجود این آنتی بادی ها در خون نشان دهنده دیابت نوع ۱ است. همچنین، وجود کتون (محصولات فرعی حاصل از تجزیه چربی ها) در ادرار نیز معمولاً در دیابت نوع ۱ مشاهده می شود.
پس از تشخیص
پس از تشخیص، شما باید به طور منظم به پزشک مراجعه کنید تا برنامه مدیریت دیابت شما را بررسی کند. در این جلسات، پزشک سطح A1C شما را بررسی می کند. هدف A1C می تواند بسته به سن و شرایط شما متفاوت باشد، اما انجمن دیابت آمریکا به طور کلی سطح زیر ۷٪ را توصیه می کند.
آزمایش A1C یک تصویر کلی از موفقیت برنامه درمانی شما در طولانی مدت ارائه می دهد، که این امر آن را از اندازه گیری روزانه قند خون بهتر می سازد. بالا بودن سطح A1C ممکن است به این معنی باشد که باید مقدار انسولین یا برنامه غذایی خود را تغییر دهید. پزشک همچنین نمونه های خون و ادرار را برای بررسی سطح کلسترول، عملکرد تیروئید، کبد و کلیه ها آزمایش می کند. همچنین فشار خون شما را اندازه گیری کرده و محل های تزریق انسولین و تست قند خون را نیز معاینه خواهد کرد.
درمان دیابت نوع 1
درمان دیابت نوع ۱ یک برنامه جامع و مادام العمر است که به هدف مدیریت دقیق قند خون و جلوگیری از عوارض طولانی مدت طراحی شده است. این برنامه شامل پنج جزء اصلی است:
- مصرف منظم انسولین
- نظارت بر مصرف کربوهیدرات ها، چربی ها و پروتئین ها
- اندازه گیری مکرر قند خون
- پیروی از یک رژیم غذایی سالم و مغذی
- انجام فعالیت بدنی منظم و حفظ وزن سالم
هدف کلی این است که سطح قند خون تا حد امکان نزدیک به محدوده طبیعی نگه داشته شود تا از عوارض جلوگیری یا آن ها را به تأخیر بیندازید. به طور کلی، هدف این است که سطح قند خون در طول روز قبل از غذا بین ۸۰ تا ۱۳۰ میلی گرم در دسی لیتر (۴.۴۴ تا ۷.۲ میلی مول در لیتر) و دو ساعت بعد از غذا بیشتر از ۱۸۰ میلی گرم در دسی لیتر (۱۰ میلی مول در لیتر) نباشد.
انسولین و سایر داروها
هر فردی که به دیابت نوع ۱ مبتلا است، در تمام طول زندگی خود به درمان با انسولین نیاز دارد. انواع مختلفی از انسولین وجود دارد که بر اساس سرعت و مدت اثرشان طبقه بندی می شوند:
- انسولین کوتاه اثر: این نوع انسولین که گاهی اوقات به آن انسولین معمولی نیز می گویند، حدود ۳۰ دقیقه پس از تزریق شروع به کار می کند. اثر آن در ۹۰ تا ۱۲۰ دقیقه به حداکثر می رسد و حدود ۴ تا ۶ ساعت دوام دارد.
- انسولین سریع اثر: این نوع انسولین در عرض ۱۵ دقیقه شروع به کار می کند. اثر آن در ۶۰ دقیقه به حداکثر می رسد و حدود ۴ ساعت دوام دارد. این نوع اغلب ۱۵ تا ۲۰ دقیقه قبل از غذا استفاده می شود.
- انسولین متوسط اثر: این نوع انسولین که به آن انسولین NPH نیز می گویند، در حدود ۱ تا ۳ ساعت شروع به کار می کند. اثر آن در ۶ تا ۸ ساعت به حداکثر می رسد و ۱۲ تا ۲۴ ساعت دوام دارد.
- انسولین طولانی اثر و فوق طولانی اثر: این نوع انسولین ممکن است تا ۱۴ تا ۴۰ ساعت پوشش دهد و به انسولین پایه بدن کمک می کند.
همچنین بخوانید: انواع انسولین برای کنترل و درمان دیابت
شما احتمالاً به چندین تزریق روزانه نیاز خواهید داشت که شامل ترکیبی از انسولین طولانی اثر (برای پوشش قند خون پایه در طول روز و شب) و انسولین سریع اثر (برای کنترل قند خون پس از وعده های غذایی) است. این تزریق ها بیشتر شبیه به استفاده طبیعی بدن از انسولین هستند و نشان داده شده است که سطح قند خون را به طور مؤثری بهبود می بخشند.
روش های مصرف انسولین
انسولین را نمی توان از طریق خوراکی مصرف کرد، زیرا آنزیم های معده آن را تجزیه کرده و از عملکردش جلوگیری می کنند. بنابراین، انسولین باید یا تزریق شود یا از طریق پمپ به بدن برسد:
- تزریق ها: می توانید از یک سوزن و سرنگ ظریف یا قلم انسولین برای تزریق انسولین زیر پوست استفاده کنید. قلم های انسولین شبیه خودنویس هستند و در انواع یکبار مصرف یا قابل شارژ موجود هستند. اگر تزریق را انتخاب می کنید، احتمالاً به ترکیبی از انواع انسولین برای استفاده در طول روز و شب نیاز دارید.
- پمپ انسولین: این یک دستگاه کوچک است که در خارج از بدن خود می پوشید و آن را برنامه ریزی می کنید تا مقادیر مشخصی از انسولین را در طول روز و هنگام غذا خوردن تزریق کند. یک لوله، مخزن انسولین را به یک کاتتر متصل می کند که زیر پوست شکم شما قرار می گیرد. همچنین نوع پمپ بدون لوله نیز وجود دارد.
اندازه گیری و پایش قند خون
پایش منظم قند خون بخش حیاتی مدیریت دیابت است. بسته به نوع درمان با انسولین که انتخاب می کنید یا به آن نیاز دارید، ممکن است مجبور شوید سطح قند خون خود را حداقل چهار بار در روز بررسی و ثبت کنید.
انجمن دیابت آمریکا توصیه می کند که سطح قند خون را در این زمان ها آزمایش کنید:
- قبل از غذا و میان وعده ها
- قبل از خواب
- قبل از ورزش یا رانندگی
- هر زمان که فکر می کنید قند خون پایینی دارید
اندازه گیری دقیق، تنها راه اطمینان از این است که سطح قند خون شما در محدوده هدف باقی می ماند. حتی اگر انسولین مصرف می کنید و طبق یک برنامه دقیق غذا می خورید، سطح قند خون می تواند تغییر کند. شما یاد خواهید گرفت که چگونه سطح قند خون شما در پاسخ به غذا، فعالیت، بیماری، داروها، استرس، تغییرات هورمونی و الکل تغییر می کند.
تکنولوژی های پیشرفته پایش گلوکز
- دستگاه اندازه گیری مداوم گلوکز (CGM): این دستگاه ها با استفاده از یک سوزن ظریف درست زیر پوست به بدن متصل می شوند و هر چند دقیقه یک بار سطح گلوکز خون را اندازه گیری می کنند. این روش به ویژه برای جلوگیری از افت قند خون مفید است و نشان داده شده است که سطح A1C را کاهش می دهد.
- سیستم حلقه بسته (Closed-loop system): این دستگاه یک مانیتور مداوم گلوکز را به یک پمپ انسولین متصل می کند. مانیتور به طور منظم سطح قند خون را بررسی کرده و به طور خودکار مقدار مناسب انسولین را زمانی که نیاز است، تزریق می کند. این سیستم ها "هیبریدی" نامیده می شوند زیرا هنوز به ورودی هایی از طرف کاربر نیاز دارند؛ برای مثال، ممکن است لازم باشد به دستگاه بگویید که چه مقدار کربوهیدرات خورده اید.
سایر داروها و توصیه های درمانی
علاوه بر انسولین، پزشک ممکن است داروهای دیگری را نیز برای مدیریت عوارض احتمالی دیابت تجویز کند:
- داروهای فشار خون بالا: پزشک ممکن است داروهایی مانند مهارکننده های ACE یا مسدودکننده های گیرنده آنژیوتانسین II (ARBs) را برای کمک به سالم نگه داشتن کلیه ها تجویز کند. این داروها برای افراد دیابتی که فشار خون آن ها بالاتر از ۱۴۰/۹۰ میلی متر جیوه است، توصیه می شوند.
- آسپیرین: اگر پزشک تشخیص دهد که در معرض خطر بیشتری برای مشکلات قلبی و عروقی هستید، ممکن است توصیه کند که روزانه یک آسپیرین مصرف کنید تا از قلب خود محافظت کنید. پزشک شما در مورد خطر خونریزی احتمالی در صورت مصرف آسپیرین با شما صحبت خواهد کرد.
- داروهای کاهش دهنده کلسترول: دستورالعمل های مربوط به کلسترول برای افراد مبتلا به دیابت به دلیل خطر بالاتر بیماری های قلبی سخت گیرانه تر است. انجمن دیابت آمریکا توصیه می کند که کلسترول "بد" (LDL) زیر ۱۰۰ میلی گرم در دسی لیتر، کلسترول "خوب" (HDL) در زنان بالای ۵۰ میلی گرم در دسی لیتر و در مردان بالای ۴۰ میلی گرم در دسی لیتر و تری گلیسیرید کمتر از ۱۵۰ میلی گرم در دسی لیتر باشد.
تغذیه سالم و اندازه گیری کربوهیدرات ها
مفهومی به نام "رژیم غذایی دیابتی" وجود ندارد. با این حال، مهم است که رژیم غذایی خود را بر غذاهای مغذی، کم چرب و پر فیبر متمرکز کنید، مانند:
- میوه ها
- سبزیجات
- غلات کامل
متخصص تغذیه احتمالاً توصیه خواهد کرد که مصرف محصولات حیوانی و کربوهیدرات های تصفیه شده، مانند نان سفید و شیرینی ها، را کاهش دهید. این برنامه غذایی سالم برای همه افراد، حتی کسانی که دیابت ندارند، توصیه می شود. شما باید یاد بگیرید که چگونه میزان کربوهیدرات موجود در غذاهایی که می خورید را اندازه بگیرید. یک متخصص تغذیه می تواند به شما در ایجاد یک برنامه غذایی مناسب با نیازهای فردی تان کمک کند.
فعالیت بدنی
همه افراد به ورزش هوازی منظم نیاز دارند، از جمله افرادی که دیابت نوع ۱ دارند. ابتدا از پزشک خود مجوز ورزش بگیرید. سپس فعالیت هایی را انتخاب کنید که از آن ها لذت می برید، مانند پیاده روی یا شنا، و سعی کنید هر روز آن ها را انجام دهید. هدف گذاری کنید که حداقل ۱۵۰ دقیقه ورزش هوازی متوسط در هفته داشته باشید و بیش از دو روز متوالی بدون هیچ گونه ورزشی نباشید.
به یاد داشته باشید که فعالیت بدنی قند خون را کاهش می دهد. اگر یک فعالیت جدید را شروع می کنید، قند خون خود را بیشتر از حد معمول بررسی کنید تا بدانید که آن فعالیت چه تأثیری بر سطح قند خون شما دارد. ممکن است لازم باشد به دلیل افزایش فعالیت، برنامه غذایی یا دوزهای انسولین خود را تنظیم کنید.
نگرانی های مرتبط با زندگی
برخی فعالیت های روزانه مانند رانندگی، به دلیل خطر افت ناگهانی قند خون، نیاز به احتیاط و آگاهی بیشتری دارند. همیشه سطح قند خون خود را قبل از رانندگی بررسی کنید.
مدیریت سبک زندگی و درمان های خانگی
مدیریت دقیق دیابت نوع ۱ می تواند خطر عوارض جدی و حتی تهدیدکننده زندگی را کاهش دهد. این نکات را در نظر بگیرید:
- به مدیریت دیابت خود متعهد باشید: داروهای خود را طبق دستور مصرف کنید. تا جایی که می توانید در مورد دیابت نوع ۱ اطلاعات کسب کنید. تغذیه سالم و فعالیت بدنی را به بخشی از برنامه روزانه خود تبدیل کنید.
- آمادگی داشته باشید: یک برچسب یا دستبند که نشان می دهد به دیابت مبتلا هستید، بپوشید. یک کیت گلوکاگون برای مواقع اضطراری افت شدید قند خون، نزدیک خود نگهداری کنید. مطمئن شوید که دوستان و عزیزانتان می دانند چگونه از این کیت استفاده کنند.
- معاینات منظم را در برنامه خود قرار دهید: انجام معاینه جسمی سالانه و معاینات منظم چشم را برنامه ریزی کنید. این معاینات جایگزین معاینات معمول دیابت شما نیستند. در این چک آپ ها پزشک به دنبال عوارض مربوط به دیابت خواهد بود و متخصص مراقبت از چشم نیز علائم عوارض چشمی مانند آسیب شبکیه، آب مروارید و گلوکوم را بررسی خواهد کرد.
- واکسیناسیون خود را به روز نگه دارید: قند خون بالا می تواند سیستم ایمنی بدن را تضعیف کند. هر سال واکسن آنفولانزا بزنید. پزشک شما احتمالاً واکسن پنومونی و همچنین واکسن کووید-۱۹ را نیز توصیه می کند.
- به پاهای خود توجه کنید: هر روز پاهای خود را با آب ولرم بشویید و به آرامی خشک کنید، به خصوص بین انگشتان پا. پاهای خود را با لوسیون مرطوب کنید و هر روز آن ها را از نظر تاول، بریدگی، زخم، قرمزی یا تورم بررسی کنید. اگر زخم یا مشکل دیگری در پا دارید که بهبود نمی یابد، با پزشک خود مشورت کنید.
- فشار خون و کلسترول خود را تحت کنترل داشته باشید: خوردن غذاهای سالم و ورزش منظم می تواند به کنترل فشار خون بالا و کلسترول کمک کند. ممکن است به دارو نیز نیاز داشته باشید.
- سیگار را ترک کنید: اگر سیگار می کشید، از پزشک خود بخواهید به شما در ترک آن کمک کند. سیگار کشیدن خطر عوارض دیابت، از جمله حمله قلبی، سکته مغزی، آسیب عصبی و بیماری کلیوی را به شدت افزایش می دهد.
- الکل را مسئولانه مصرف کنید: الکل می تواند باعث افزایش یا کاهش قند خون شود. اگر تصمیم به نوشیدن دارید، این کار را فقط در حد اعتدال و همیشه همراه با غذا انجام دهید. قبل از رفتن به رختخواب، سطح قند خون خود را بررسی کنید.
- استرس را جدی بگیرید: هورمون هایی که بدن در هنگام استرس طولانی مدت تولید می کند، ممکن است از عملکرد صحیح انسولین جلوگیری کنند. برای مدیریت استرس، راه های آرامش را یاد بگیرید، به وظایف خود اولویت دهید و به اندازه کافی بخوابید.
حمایت از بیمار
بیماری دیابت می تواند به طور مستقیم و غیرمستقیم بر احساسات تأثیر بگذارد. قند خون کنترل نشده می تواند باعث تغییرات خلقی مانند تحریک پذیری شود. افراد مبتلا به دیابت بیشتر در معرض خطر افسردگی و استرس مرتبط با بیماری قرار دارند. به همین دلیل، بسیاری از متخصصان دیابت، حضور یک مددکار اجتماعی یا روانشناس را به عنوان بخشی از تیم درمانی ضروری می دانند.
صحبت کردن با دیگر افرادی که با دیابت نوع ۱ زندگی می کنند، می تواند بسیار مفید باشد. گروه های حمایتی آنلاین و حضوری می توانند فضایی برای به اشتراک گذاشتن تجربیات، کسب اطلاعات در مورد آخرین درمان ها و دریافت راهنمایی های عملی، مانند نحوه شمارش کربوهیدرات های غذاهای بیرون، فراهم کنند.
آمادگی برای ملاقات با پزشک
اگر فکر می کنید شما یا فرزندتان ممکن است به دیابت نوع ۱ مبتلا باشید، فوراً به پزشک مراجعه کنید. یک آزمایش خون ساده می تواند نیاز به ارزیابی و درمان بیشتر را مشخص کند. پس از تشخیص، به مراقبت های پزشکی دقیق نیاز خواهید داشت تا سطح قند خون شما تثبیت شود.
تیم درمانی شما ممکن است شامل متخصصان مختلفی باشد که در زمینه دیابت تخصص دارند، از جمله:
- متخصص غدد (پزشک متخصص در اختلالات هورمونی)
- متخصص تغذیه
- متخصص سلامت روان
- داروساز
- دندانپزشک
- چشم پزشک
- متخصص سلامت پا
پس از اینکه مدیریت دیابت را به خوبی یاد گرفتید، پزشک شما احتمالاً معاینات دوره ای را هر چند ماه یکبار توصیه می کند. معاینات کامل سالانه، و همچنین معاینات منظم پا و چشم نیز بسیار مهم هستند، به ویژه اگر در مدیریت دیابت خود مشکل دارید، فشار خون بالا یا بیماری کلیوی دارید و یا باردار هستید.
کارهایی که می توانید انجام دهید
- هر سوالی که دارید را یادداشت کنید: تمام سؤالاتی که در ذهن دارید را یادداشت کنید. پس از شروع درمان با انسولین، ممکن است مشکلات جدیدی مانند افت مکرر قند خون یا نحوه کنترل قند خون بالا پس از خوردن غذاهای خاص پیش بیاید که نیاز به رسیدگی دارند.
- اطلاعات شخصی کلیدی را یادداشت کنید: اطلاعات شخصی مهم مانند منابع اصلی استرس یا تغییرات اخیر در زندگی تان را یادداشت کنید، زیرا استرس می تواند بر کنترل دیابت تأثیر بگذارد.
- تهیه لیست داروها: لیستی از تمام داروها، ویتامین ها و مکمل هایی که مصرف می کنید تهیه کنید.
- همراه داشتن سوابق: در ملاقات های منظم، سوابق مقادیر گلوکز خود را همراه داشته باشید.
سوالاتی که بهتر است از پزشک خود بپرسید
تهیه لیستی از سؤالات به شما کمک می کند تا از زمان خود با پزشک و سایر اعضای تیم درمانی نهایت استفاده را ببرید. مواردی که می توانید درباره آن ها صحبت کنید عبارتند از:
- چه زمانی و چند وقت یکبار باید قند خون خود را کنترل کنید؟
- بهترین برنامه درمانی با انسولین برای من چیست؟ (نوع، زمان بندی و دوز)
- تزریق انسولین با قلم بهتر است یا استفاده از پمپ؟
- چگونه قند خون پایین (هایپوگلیسمی) و قند خون بالا (هایپرگلیسمی) را تشخیص داده و درمان کنم؟
- چه زمانی باید کتون ها را آزمایش کنم و چگونه آن ها را مدیریت کنم؟
- تأثیر انواع غذاها بر قند خون من چگونه است؟
- چگونه باید کربوهیدرات ها را بشمارم؟
- چگونه باید انسولین و مصرف غذا را برای فعالیت های ورزشی تنظیم کنم؟
- چند وقت یکبار باید به پزشک و دیگر اعضای تیم درمانی مراجعه کنم؟
از پزشک چه انتظاری می رود
پزشک شما احتمالاً سوالات زیادی از شما خواهد پرسید، از جمله:
- چقدر در مدیریت دیابت خود احساس راحتی می کنید؟
- چند بار دچار افت قند خون می شوید؟
- آیا می توانید علائم افت قند خون را تشخیص دهید؟
- رژیم غذایی روزانه شما چگونه است؟
- آیا ورزش می کنید؟ اگر بله، چند وقت یکبار؟
- به طور متوسط روزانه چه مقدار انسولین مصرف می کنید؟
در نهایت، اگر در مدیریت قند خون خود مشکل دارید یا سؤالی برایتان پیش آمد، حتماً بین قرارهای ملاقات با تیم مراقبت های بهداشتی خود تماس بگیرید.










دیدگاه خود را به اشتراک بگذارید.