بیماری دیابت، صرف نظر از شهرت خود به عنوان اختلال تنظیم قند خون، یک بیماری عروقی گسترده است که شبکه های مویرگی ظریف بدن را هدف قرار می دهد. در میان این ساختارهای حساس، چشم به دلیل دارا بودن پیچیده ترین شبکه عروقی، آسیب پذیرترین عضو است. بیماری چشمی دیابتی، مجموعه ای از عوارض جدی شامل رتینوپاتی دیابتی، ادم ماکولا، آب مروارید و گلوکوم، شایع ترین علت از دست دادن بینایی در بزرگسالان محسوب می شود. این مقاله تلاش می کند تا ضمن بررسی مکانیسم های ایجاد این عوارض، علائم خاموش آن ها و روش های پیشرفته تشخیصی و درمانی را معرفی نماید تا راهنمایی جامع برای مدیریت این چالش جدی فراهم آورد.

چرا چشم در دیابت آسیب می بیند؟
قند خون بالا (هایپرگلیسمی) اگر به صورت مزمن و طولانی مدت وجود داشته باشد، به تدریج به کوچک ترین رگ های خونی، به ویژه مویرگ های شبکیه، آسیب وارد می کند. شبکیه، لایه عصبی حساس به نور در پشت چشم است که وظیفه دارد تصاویر را دریافت و به صورت سیگنال های الکتریکی به مغز ارسال کند. هرگونه اختلال در عروق تغذیه کننده آن، می تواند این فرآیند حیاتی را مختل سازد.
آسیب شناسی عروق شبکیه در دیابت فرآیندی پیچیده است که با نوسانات و مقادیر بالای گلوکز شروع می شود. این قند اضافی به پروتئین های ساختاری رگ ها متصل شده و ترکیباتی به نام محصولات نهایی گلیکوزیل شده پیشرفته (AGEs) را ایجاد می کند. این ترکیبات مانند زنگ زدگی در دیواره عروق عمل کرده، باعث ضخیم شدن غشاء پایه، اختلال در عملکرد سلول های اندوتلیال (پوشش داخلی عروق) و از دست رفتن سلول های مهم پشتیبان عروق (پری سیت ها) می شوند. نتیجه این روند، ضعف دیواره مویرگ ها، نشت مایعات به بافت شبکیه و انسداد کامل برخی از عروق است.
اصول پاتوفیزیولوژیک کلیدی که زمینه ساز آسیب چشمی دیابتی هستند:
- تشکیل AGEs: عاملی اساسی در آسیب رسانی به دیواره عروق و القای التهاب مزمن.
- فعالیت مسیر پلی اُل (Polyol Pathway): این مسیر، گلوکز اضافی را به ماده ای به نام سوربیتول تبدیل می کند. تجمع سوربیتول، به ویژه در عدسی و سلول های شبکیه، باعث آسیب اسمزی (کشیدن آب به داخل سلول ها) و تورم می شود.
- افزایش استرس اکسیداتیو: دیابت تعادل بین تولید رادیکال های آزاد و توان دفاعی آنتی اکسیدانی بدن را به هم می زند. افزایش رادیکال های آزاد، باعث تخریب سریع تر سلول ها و بافت های شبکیه می شود.
رتینوپاتی دیابتی
رتینوپاتی دیابتی (DR) جدی ترین عارضه دیابت در چشم است و به طور سنتی در دو فاز اصلی، پیشرفت می کند:
رتینوپاتی غیرتکثیری (NPDR)
این مرحله که ممکن است سال ها به طول انجامد، با آسیب های موضعی و محدود به شبکیه آغاز می شود و به دلیل درگیر نبودن ناحیه مرکزی دید (ماکولا)، غالباً بدون علامت بینایی است. به همین دلیل، معاینات منظم در این فاز اهمیت حیاتی دارد. نشانه های کلینیکی این مرحله عبارتند از:
- میکروآنوریسم ها: اولین و ظریف ترین نشانه رتینوپاتی دیابتی. این ها برآمدگی ها و بیرون زدگی های کوچک و بادکنکی از دیواره ضعیف شده مویرگ ها هستند.
- خونریزی ها و اِکسوداها: نشت خون از میکروآنوریسم ها (به صورت لکه های نقطه ای) و نشت چربی و پروتئین (به صورت اِکسوداهای سخت و زرد) که نشان دهنده شکست سد خونی-شبکیه ای است.
- ایسکمی (کم خونی موضعی): با انسداد برخی مویرگ ها، مناطقی از شبکیه دچار کمبود اکسیژن می شوند. این مناطق ایسکمیک، محرک اصلی برای ورود به مرحله پیشرفته تر هستند.
رتینوپاتی تکثیری (PDR)
این مرحله، پاسخ شبکیه به ایسکمی و کمبود شدید اکسیژن در نواحی گسترده تر است. شبکیه برای جبران این کمبود، فاکتورهای رشد عروقی (مانند VEGF) را ترشح می کند که منجر به یک پاسخ فاجعه بار می شود:
- نئوواسکولاریزاسیون: رشد عروق خونی جدید و نابه جا بر روی سطح شبکیه یا دیسک بینایی. این رگ ها ساختاری بسیار ضعیف دارند، شکننده هستند و به جای کمک، تهدیدی بزرگ برای بینایی محسوب می شوند.
- خونریزی زجاجیه: شایع ترین عارضه ناشی از رتینوپاتی تکثیری. پاره شدن رگ های جدید منجر به پر شدن فضای زجاجیه (مایع ژله ای داخل چشم) با خون می شود. این وضعیت باعث تاری دید شدید و ناگهانی یا دیدن لکه های سیاه شناور می شود.
- فیبروز و جداشدگی کششی شبکیه: بافت همبند (فیبروز) در اطراف عروق جدید شکل می گیرد. این بافت با انقباض خود، شبکیه را کشیده و منجر به جداشدگی کششی شبکیه می شود. این وضعیت یک اورژانس چشمی است که در صورت عدم درمان به موقع، تقریباً همیشه به نابینایی کامل و برگشت ناپذیر منجر خواهد شد.
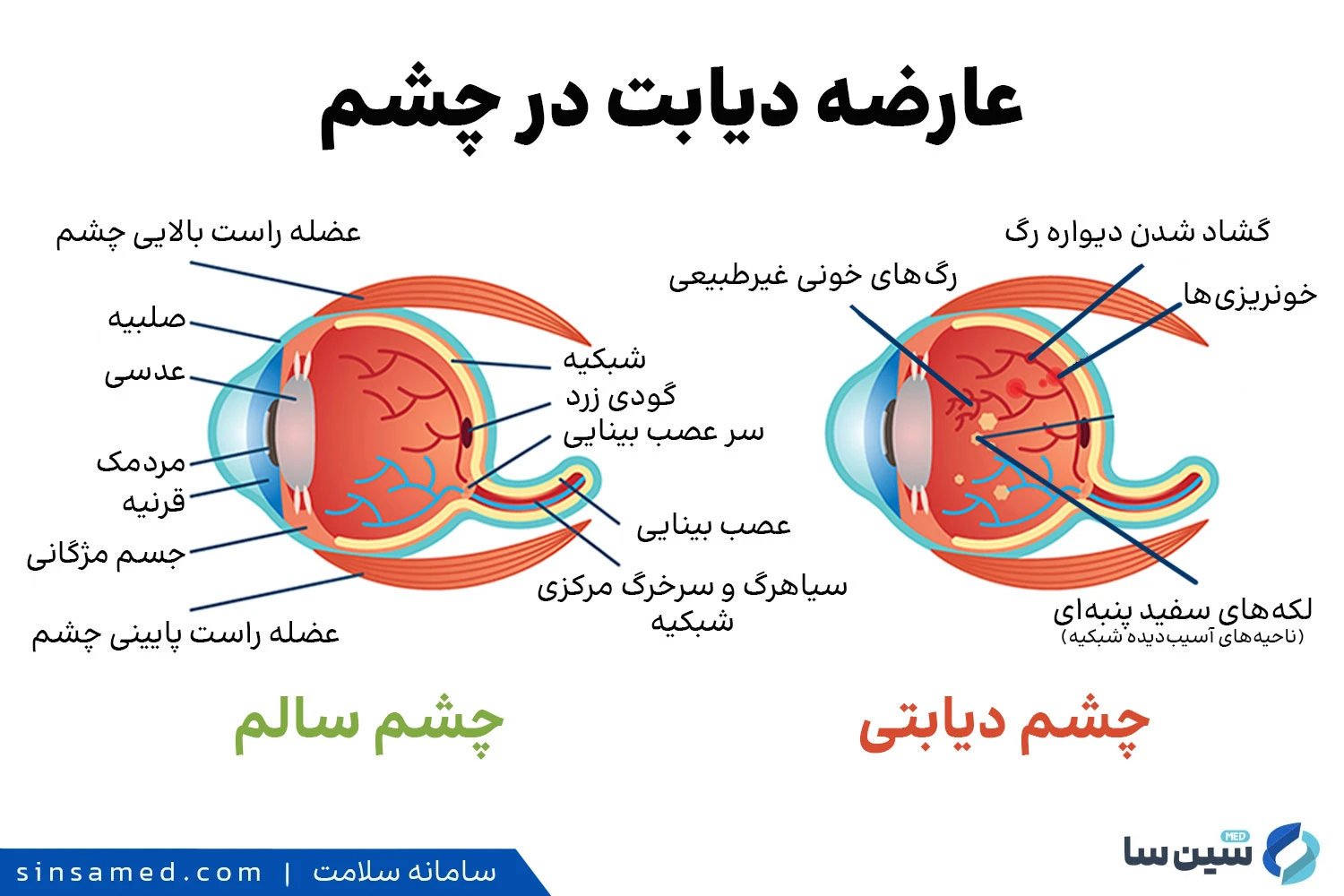
ادم ماکولا دیابتی (DME)
ماکولا یا لکه زرد، تنها چند میلی متر مربع وسعت دارد اما مسئول دید دقیق ما برای خواندن، تشخیص چهره ها و رانندگی است. ادم ماکولا دیابتی (DME) به تورم این ناحیه کلیدی به دلیل نشت مداوم مایع از مویرگ های آسیب دیده شبکیه اطلاق می شود.
- اهمیت بالینی: DME می تواند در هر مرحله از رتینوپاتی (حتی NPDR خفیف) رخ دهد و مهم ترین علت کاهش بینایی در افراد دیابتی است.
- علائم: تاری دید مرکزی، کاهش وضوح تصاویر، اعوجاج در خطوط مستقیم (دید موج دار)، و کاهش توانایی در تشخیص جزئیات و رنگ ها.
سایر عوارض چشمی مرتبط با دیابت
تأثیرات دیابت تنها به شبکیه محدود نمی شود و سایر اجزای چشم را نیز درگیر می کند:
آب مروارید
کدورت عدسی چشم (کاتاراکت) در افراد دیابتی نه تنها شایع تر است، بلکه در سنین پایین تر و با سرعت بیشتری پیشرفت می کند. تجمع سوربیتول در عدسی به دلیل فعال شدن مسیر پلی اُل، باعث تغییر در ساختار پروتئین های عدسی و کدر شدن آن می شود. این عارضه با تاری دید، حساسیت به نور و دیدن هاله اطراف منابع نوری همراه است.
گلوکوم (آب سیاه)
دیابت به دو طریق خطر ابتلا به گلوکوم (آسیب به عصب بینایی به دلیل افزایش فشار داخل چشم) را افزایش می دهد:
- گلوکوم زاویه باز: شایع ترین نوع، که شیوع آن در بیماران دیابتی دو برابر افراد عادی است.
- گلوکوم نئوواسکولار: یک نوع شدید که در مراحل پیشرفته PDR ایجاد می شود. رشد رگ های غیرطبیعی روی عنبیه و مسدود کردن مجرای خروج مایع زلالیه (زاویه چشم) منجر به افزایش شدید و ناگهانی فشار چشم می شود که اگر فوراً درمان نشود، به سرعت باعث کوری می گردد.
عوامل خطر و نقش کنترل بیماری
کنترل بیماری دیابت یک وضعیت دائمی است. هیچ درمان چشمی، بدون اصلاح عوامل سیستمیک موفق نخواهد بود.
- مدت زمان ابتلا: طول مدت بیماری دیابت، قوی ترین پیش بینی کننده خطر است. پس از ۱۵ سال ابتلا به دیابت نوع ۱، تقریباً تمامی بیماران درجاتی از رتینوپاتی را نشان می دهند.
- کنترل قند خون (A1C): کنترل دقیق قند خون و حفظ هموگلوبین گلیکوزیله (A1C) در محدوده هدف (معمولاً زیر ۷٪) حیاتی است. مطالعات نشان داده اند که هر کاهش ۱ درصدی در A1C، به طور قابل توجهی خطر پیشرفت رتینوپاتی و نیاز به مداخلات درمانی را کاهش می دهد.
- فشار خون و چربی خون: کنترل همزمان فشار خون بالا (هایپرتنشن) و چربی خون (دیس لیپیدمی) از طریق دارو و تغییر شیوه زندگی، مکمل ضروری کنترل قند خون است و خطر آسیب عروقی را به میزان چشمگیری کاهش می دهد.
تشخیص و غربالگری
به دلیل ماهیت خاموش بیماری های چشمی دیابتی در مراحل اولیه، معاینه منظم چشم، اولین و تنها راه تشخیص قبل از بروز کاهش بینایی دائمی است.
- معاینه جامع چشمی: انجام سالیانه این معاینه توسط چشم پزشک، به ویژه بلافاصله پس از تشخیص دیابت نوع ۲ و پنج سال پس از تشخیص دیابت نوع ۱، ضروری است.
- توموگرافی انسجام نوری: این دستگاه تصویربرداری پیشرفته، مقاطع عرضی شبکیه را با وضوح بالا نمایش می دهد و به متخصص اجازه می دهد تا کوچک ترین علائم تورم (ادم) و نشت مایع در ماکولا را اندازه گیری و پیگیری کند. این ابزار برای مدیریت DME استاندارد طلایی است.
- آنژیوگرافی فلوئورسین: در این روش یک رنگ مخصوص تزریق شده و عکس برداری سریع انجام می شود تا مناطق انسداد عروقی، نشت از عروق آسیب دیده و به ویژه، حضور رگ های خونی جدید (نئوواسکولاریزاسیون) به صورت دقیق مشخص شوند.
استراتژی های نوین درمانی
درمان های امروزی از یک رویکرد چندوجهی پیروی می کنند که هدف آن ها تثبیت بینایی، کاهش تورم و جلوگیری از رشد عروق جدید است.
تزریقات داخل چشمی
این روش که انقلابی در درمان ادم ماکولار و رتینوپاتی دیابتی ایجاد کرده، شامل تزریق مستقیم دارو به فضای زجاجیه (بخش ژله ای چشم) است.
- عوامل ضد VEGF: این داروها با مهار فاکتور رشد اندوتلیال عروقی (VEGF)، که عامل اصلی نشت مایع و رشد عروق جدید است، عمل می کنند. این تزریقات باعث کاهش چشمگیر تورم ماکولا (DME) و عقب نشینی عروق غیرطبیعی (PDR) می شوند.
- استروئیدهای داخل چشمی: داروهای ضدالتهاب قدرتمندی هستند که می توانند در مواردی که DME به داروهای ضد VEGF پاسخ نمی دهد یا التهاب شدید زمینه ای دارد، استفاده شوند.
درمان با لیزر
لیزردرمانی همچنان یکی از ستون های اصلی درمان است:
- لیزر پان رتینال: در PDR برای پیشگیری از عوارض تهدیدکننده بینایی استفاده می شود. لیزر با ایجاد سوختگی های کوچک در شبکیه محیطی (که برای دید مرکزی ضروری نیست)، تقاضای شبکیه برای اکسیژن را کاهش داده و تولید VEGF را متوقف می کند.
- لیزر کانونی: در موارد خاص ادم ماکولا، برای سوزاندن و مسدود کردن دقیق محل های نشت عروق در خارج از مرکز ماکولا به کار می رود.
جراحی ویترکتومی
این جراحی ظریف برای مراحل پیشرفته و عوارض فیزیکی رتینوپاتی دیابتی ضروری است:
- پاکسازی خونریزی زجاجیه: خارج کردن خون انباشته شده که مانع رسیدن نور به شبکیه می شود.
- رفع جداشدگی کششی شبکیه: برداشتن بافت های فیبروز منقبض شده که شبکیه را از جای خود جدا کرده اند.
کلام آخر و چشم انداز در آینده
بیماری های چشمی دیابتی چالش های بزرگی هستند، اما نباید به آن ها به دید یک امر اجتناب ناپذیر نگاه کرد. در عصر حاضر، با در دسترس بودن درمان های بسیار مؤثر، از دست رفتن بینایی ناشی از دیابت به میزان قابل توجهی قابل پیشگیری است. کلید موفقیت، در پیشگیری اولیه قوی از طریق کنترل دقیق و ثابت قند خون، فشار خون و چربی خون، و تشخیص زودهنگام از طریق معاینات سالانه نهفته است. هر فرد مبتلا به دیابت باید درک کند که همکاری نزدیک با متخصصان غدد، داخلی و چشم پزشک (به ویژه متخصص شبکیه) مهم ترین گام برای حفظ نعمت بینایی است.







دیدگاه خود را به اشتراک بگذارید.