فلج مغزی مجموعه ای از اختلالات پایدار حرکتی است که به دلیل تکامل ناصحیح یا آسیب به مغز در مراحل حساس پیش از تولد یا اوایل نوزادی پدید می آید. این عارضه با ایجاد ناهماهنگی در پیام های ارسالی از مغز به عضلات، طیف وسیعی از چالش ها، از دشواری های جزئی در راه رفتن تا محدودیت های شدید در کنترل قامت و بلع را برای فرد ایجاد می کند. در ادامه اطلاعاتی درباره علائم و علل بروز فلج مغزی، نحوه تشخیص و درمان آن ارائه می شود.
فلج مغزی چیست؟
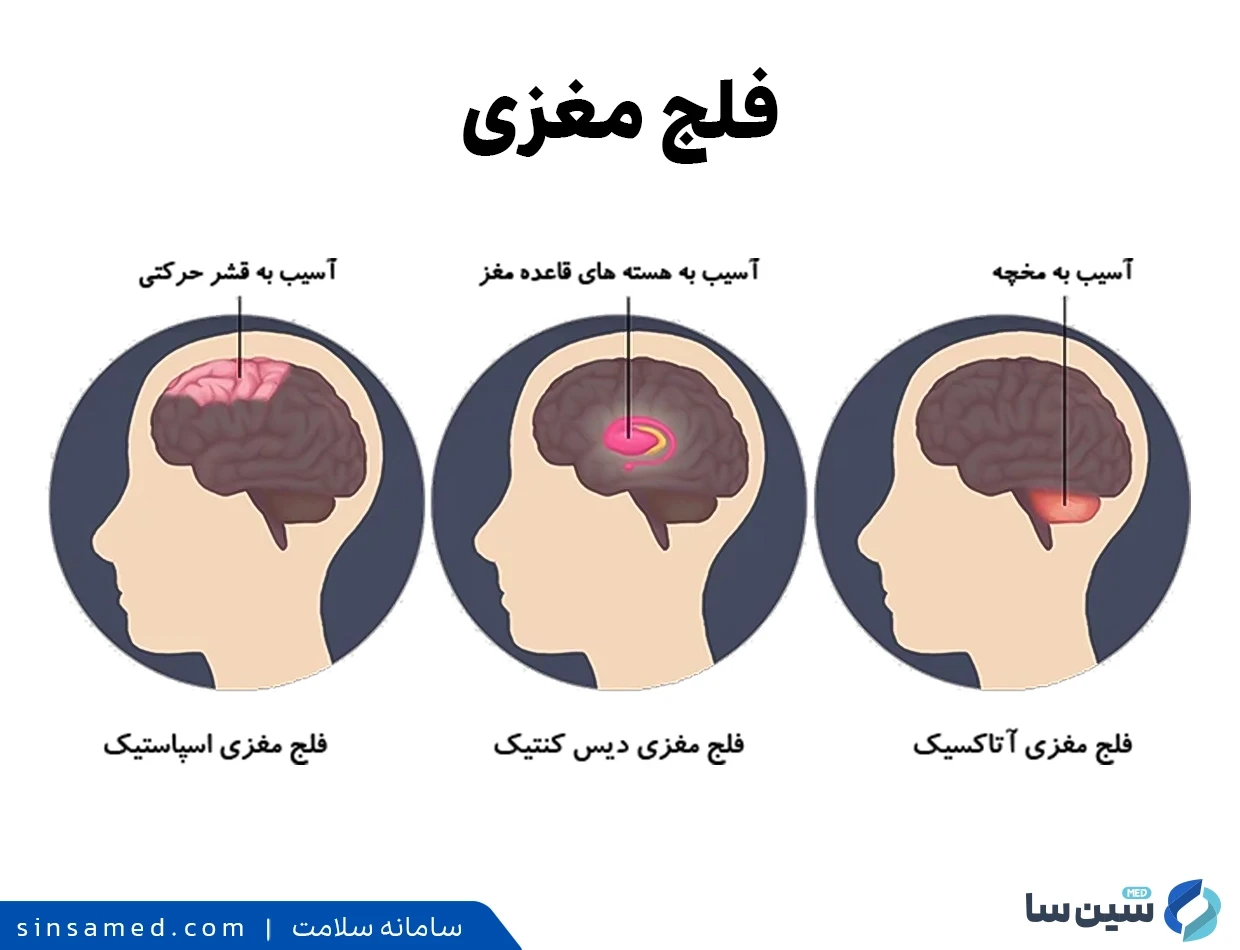
فلج مغزی به مجموعه ای از اختلالات اطلاق می شود که بر حرکت، تُن عضلانی و وضعیت قرارگیری بدن تأثیر می گذارند. علت اصلی این عارضه، آسیب هایی است که غالباً پیش از تولد و در حین رشد مغز در یک مغز نابالغ رخ می دهد. علائم و نشانه های این بیماری معمولاً در دوران نوزادی یا پیش از سنین مدرسه آشکار می شوند. به طور کلی، فلج مغزی منجر به اختلال در حرکت همراه با رفلکس های غیرطبیعی، ناهماهنگی یا خشکی اندام ها و تنه، وضعیت غیرطبیعی بدن، حرکات غیرارادی و تلوتلو خوردن هنگام راه رفتن می شود.

افراد مبتلا ممکن است با چالش هایی نظیر دشواری در بلع و ناهماهنگی عضلات چشم (عدم تمرکز همزمان روی یک شیء) مواجه شوند. همچنین به دلیل سفتی عضلات، احتمال کاهش دامنه حرکتی در مفاصل مختلف بدن وجود دارد. شدت تأثیر فلج مغزی بر عملکرد افراد بسیار متفاوت است؛ برخی توانایی راه رفتن مستقل را دارند، در حالی که برخی دیگر نیازمند وسایل کمکی هستند. از نظر ذهنی نیز، برخی افراد دارای هوش طبیعی یا نزدیک به طبیعی بوده و برخی دیگر دچار ناتوانی های ذهنی می شوند. همچنین ممکن است عوارضی نظیر صرع، نابینایی یا ناشنوایی نیز بروز پیدا کند.
علائم فلج مغزی
نشانه های فلج مغزی بسیار متنوع هستند و مشکلات حرکتی و هماهنگی زیر را شامل می شوند:
- اختلال در تن عضلانی: سفت شدن یا شل شدن بیش از حد عضلات.
- اسپاستیسیته: عضلات منقبض همراه با رفلکس های شدید و غیرطبیعی.
- سفتی و خشکی عضلات: انقباض عضلانی با وجود رفلکس های طبیعی.
- آتاکسی: عدم تعادل و ناهماهنگی در حرکات عضلانی.
- حرکات غیرارادی: لرزش یا حرکات آهسته و پیچ اندرپیچ.
- تأخیر در مهارت های حرکتی: دیر رسیدن به نقاط عطف رشد مانند نشستن، خزیدن یا فشار آوردن روی بازوها.
- عدم تقارن در حرکت: متمایل بودن به یک سمت بدن، استفاده ترجیحی از یک دست یا کشیدن پا هنگام راه رفتن.
- اختلالات عملکردی: راه رفتن روی انگشتان پا، راه رفتن خمیده، قیچی وار یا نامتقارن.
- مشکلات دهانی و گفتاری: ریزش بزاق از گوشه دهان، دشواری در بلع، مکیدن یا خوردن غذا و تأخیر در شروع گفتار.
- چالش های مهارتی: اختلال در یادگیری و ضعف در مهارت های حرکتی ظریف مانند بستن دکمه لباس یا برداشتن اشیاء.
- تشنج: بروز حملات صرع در برخی موارد.
اختلال مغزی عامل این بیماری به مرور زمان تغییر نمی کند و وخیم تر نمی شود؛ بنابراین علائم معمولاً با افزایش سن ثابت می مانند. با این حال، با رشد کودک، برخی علائم ممکن است آشکارتر شوند. لازم به ذکر است که در صورت عدم انجام درمان های جدی، کوتاهی و سفتی عضلات می تواند تشدید شود. ناهنجاری های مغزی مرتبط همچنین می توانند باعث بروز مشکلات عصبی دیگری نظیر اختلال در بینایی و شنوایی، ناتوانی ذهنی، حس لامسه یا درد غیرعادی، بیماری های دهان و دندان، چالش های سلامت روان و بی اختیاری ادرار شوند.
چه زمانی باید به پزشک مراجعه کرد
تشخیص سریع و به موقع ناهنجاری های حرکتی یا تأخیر در رشد کودک بسیار حیاتی است. در صورت مشاهده مواردی همچون حرکات غیرطبیعی بدن، تن عضلانی غیرعادی، اختلال در هماهنگی و تعادل، مشکل در بلع، انحراف عضلات چشم یا هرگونه نگرانی در مورد روند رشد و آگاهی کودک نسبت به محیط اطراف، حتماً به پزشک متخصص اطفال مراجعه نمایید.
عوامل خطرساز (ریسک فاکتورها)
برخی عوامل در دوران بارداری و پس از تولد می توانند احتمال بروز فلج مغزی را به طور قابل توجهی افزایش دهند. این عوامل به دسته های زیر تقسیم می شوند:
۱. سلامت مادر و عفونت های دوران بارداری
قرار گرفتن مادر در معرض برخی سموم یا عفونت ها می تواند به سیستم عصبی در حال تکامل جنین آسیب بزند. مهم ترین این عفونت ها عبارتند از:
- سایتومگالوویروس: ویروسی شایع با علائم مشابه آنفولانزا که ابتلای فعال مادر در اولین بار طی بارداری، منجر به نقایص مادرزادی می شود.
- سرخک آلمانی (سرخجه): عفونتی ویروسی که با واکسیناسیون قابل پیشگیری است.
- هرپس (تبخال): این ویروس می تواند از جفت عبور کرده و التهاب ناشی از آن به سیستم عصبی جنین آسیب برساند.
- عفونت های باکتریایی و انگلی: بیماری های مقاربتی مثل سفلیس و عفونت های انگلی.
- ویروس زیکا: که می تواند منجر به میکروسفالی (کوچکی سر) و فلج مغزی شود.
- سایر شرایط: مشکلات تیروئیدی مادر، سابقه تشنج و قرار گرفتن در معرض سمومی نظیر متیل جیوه.
۲. بیماری های نوزاد
برخی ابتلائات نوزاد بلافاصله پس از تولد خطر جدی به همراه دارند:
- التهاب غشاهای مغزی: مننژیت باکتریایی و انسفالیت ویروسی.
- زردی شدید و درمان نشده: تجمع محصولات جانبی سلول های خونی که فیلتر نشده اند.
- خونریزی مغزی: که معمولاً ناشی از سکته مغزی نوزاد در رحم است.
۳. عوامل دخیل در زایمان و تولد
- وضعیت غیرطبیعی جنین: نوزادانی که در وضعیت بریچ (خروج با پا) قرار دارند.
- وزن کم و چندقلوزایی: نوزادان کمتر از ۲.۵ کیلوگرم و بارداری های چندقلو (به ویژه اگر یکی از قل ها فوت کند) در معرض خطر بیشتری هستند.
- تولد زودرس: نوزادانی که پیش از هفته ۲۸ بارداری متولد می شوند، بیشترین ریسک ابتلا را دارند.
عوارض بیماری
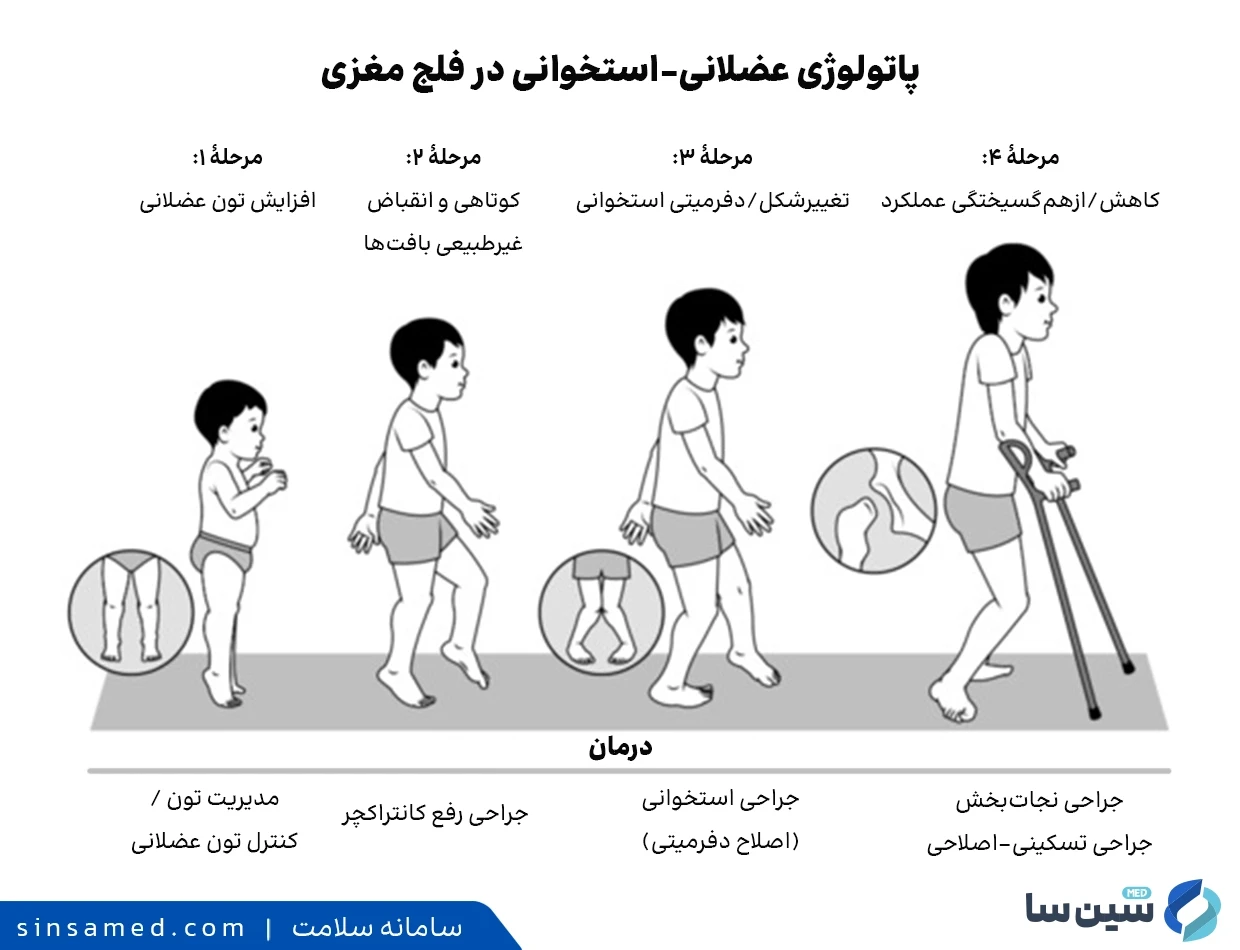
مشکلات حرکتی و اسپاستیسیته (انقباض مداوم) در درازمدت می توانند عوارض ثانویه ای ایجاد کنند:
- انقباض غیرطبیعی و تغییر شکل: سخت شدن شدید عضلات می تواند رشد استخوان ها را مهار کرده، باعث خمیدگی آن ها و در نهایت دررفتگی مفاصل شود.
- پیری زودرس: فشار مداوم بیماری بر بدن باعث می شود اکثر مبتلایان در دهه پنجم زندگی علائم پیری زودرس را تجربه کنند.
- سوءتغذیه: دشواری در بلع و تغذیه می تواند منجر به اختلال رشد و تضعیف استخوان ها شود؛ در برخی موارد استفاده از لوله تغذیه ضروری است.
- چالش های سلامت روان: انزوای اجتماعی و سختی های ناشی از ناتوانی ممکن است منجر به بروز افسردگی شود.
- بیماری های فرسایشی: فشار غیرعادی بر مفاصل منجر به آرتروز زودرس می شود و عدم تحرک در کنار کمبودهای تغذیه ای، خطر پوکی استخوان و شکستگی را افزایش می دهد.
- مشکلات قلبی-ریوی: احتمال بروز ناهنجاری های تنفسی و بیماری های قلبی در این افراد بالاتر است.
پیشگیری از بروز بیماری
اگرچه اکثر موارد فلج مغزی قابل پیشگیری قطعی نیستند، اما رعایت نکات زیر ریسک بروز آن را به حداقل می رساند:
- واکسیناسیون: اطمینان از واکسینه بودن مادر (به ویژه در برابر سرخجه) پیش از بارداری.
- مراقبت های پیش از زایمان: مراجعه منظم به پزشک جهت کنترل عفونت ها و جلوگیری از زایمان زودرس یا وزن کم نوزاد.
- پرهیز از مواد آسیب زا: خودداری کامل از مصرف الکل، تنباکو و داروهای غیرقانونی در دوران بارداری.
- حفظ امنیت فیزیکی نوزاد: استفاده از کلاه ایمنی، صندلی مخصوص ماشین و محافظ های تخت برای جلوگیری از آسیب های مغزی ناشی از ضربه به سر.
تشخیص فلج مغزی
تشخیص و ارزیابی های اولیه
نشانه ها و علائم فلج مغزی معمولاً به مرور زمان آشکارتر می شوند، به همین دلیل ممکن است این اختلال تا چندین ماه پس از تولد به طور قطعی تشخیص داده نشود. در صورتی که پزشک عمومی یا متخصص اطفال به ابتلای کودک مشکوک شود، بررسی دقیق سوابق پزشکی، روند رشد و نمو و انجام معاینات فیزیکی کامل را در دستور کار قرار می دهد. در ادامه، بیمار معمولاً به متخصصانی ارجاع داده می شود که در زمینه بیماری های مغز و سیستم عصبی کودکان تحصیل کرده اند؛ از جمله متخصصان مغز و اعصاب اطفال، متخصصان توانبخشی (فیزیاتریست) یا متخصصان رشد کودکان. پزشک جهت تشخیص نهایی و رد کردن سایر علل احتمالی، آزمایش های تخصصی مختلفی را تجویز می کند.
تصویربرداری و آزمایش های پاراکلینیکی
روش های تصویربرداری مغزی نقشی کلیدی در شناسایی مناطق آسیب دیده یا رشد غیرعادی مغز ایفا می کنند. ام آر آی (MRI) با استفاده از امواج رادیویی و میدان مغناطیسی، تصاویر دقیق سه بعدی یا مقطعی از مغز تولید کرده و ناهنجاری های بافتی و ضایعات را مشخص می کند؛ این آزمایش طولانی و پر صداست و غالباً با آرام بخش انجام می شود. در نوزادان، سونوگرافی جمجمه به دلیل سرعت بالا و هزینه کم، به عنوان یک ارزیابی مقدماتی برای تولید تصاویر اولیه از مغز به کار می رود. همچنین اگر کودک مستعد تشنج یا صرع باشد، آزمایش الکتروانسفالوگرام (EEG) برای ثبت فعالیت های الکتریکی مغز و شناسایی الگوهای غیرطبیعی انجام می شود. علاوه بر این، تست های آزمایشگاهی روی خون، ادرار یا پوست جهت بررسی مشکلات ژنتیکی یا متابولیکی صورت می گیرد. در نهایت، آزمایش های تکمیلی برای ارزیابی وضعیت بینایی، شنوایی، گفتار، سطح عقلانی و تکامل حرکتی کودک توسط تیم متخصص انجام خواهد شد.
درمان فلج مغزی
کودکان و بزرگسالان مبتلا به فلج مغزی نیازمند مراقبت های طولانی مدت توسط یک تیم چندتخصصی شامل متخصص اطفال، توانبخشی، مغز و اعصاب و متخصصان سلامت روان هستند. درمان های دارویی عمدتاً با هدف کاهش سختی عضلات و بهبود عملکرد فیزیکی تجویز می شوند:
تزریقات موضعی: برای رفع سفتی در عضلات مشخص، تزریق آنابوتولینومتوکسین A (بوتاکس یا دیسپورت) هر سه ماه یک بار انجام می شود. عوارض احتمالی شامل درد محل تزریق و علائم شبه آنفولانزا است و در موارد جدی تر ممکن است بلع یا تنفس را تحت تأثیر قرار دهد.
شل کننده های عضلانی خوراکی: داروهایی نظیر دیازپام (والیوم)، دانترولن (دانتریوم)، باکلوفن (گابلوفن یا لیورسال) و تیزانیدین (زانافلکس) برای شل کردن عضلات استفاده می شوند. باید توجه داشت که دیازپام به دلیل خطر وابستگی برای طولانی مدت توصیه نمی شود. عوارض عمومی این داروها شامل خواب آلودگی، تغییرات فشار خون و احتمال آسیب کبدی است. در موارد شدید، باکلوفن از طریق پمپی که با جراحی زیر پوست شکم قرار می گیرد، مستقیماً به نخاع تزریق می شود. همچنین برای کنترل ریزش بیش از حد بزاق، ممکن است داروهای خاص یا تزریق بوتاکس به غدد بزاقی تجویز گردد.
رویکردهای توانبخشی و جراحی
توانبخشی هسته اصلی درمان فلج مغزی را تشکیل می دهد. فیزیوتراپی از طریق تمرکز بر ورزش های قدرتی و انعطاف پذیری به رشد حرکتی کمک کرده و استفاده از بریس ها یا آتل ها را برای بهبود راه رفتن مدیریت می کند. کاردرمانی بر کسب استقلال در فعالیت های روزمره و استفاده از تجهیزاتی مانند واکر، عصا و صندلی چرخ دار متمرکز است. گفتاردرمانی نیز علاوه بر بهبود وضوح کلام و آموزش استفاده از دستگاه های تولیدکننده صدا، اختلالات بلع و تغذیه را برطرف می کند. همچنین روش های درمانی سرگرم کننده مانند اسب درمانی (هیپوتراپی) می تواند مهارت های حرکتی و احساس بهبودی را تقویت کند.
در صورت نیاز، جراحی ارتوپدی برای اصلاح ناهنجاری های استخوانی، جابه جایی مفاصل لگن و دست، یا بلند کردن طول تاندون های کوتاه شده انجام می شود تا تحرک بیمار بهبود یابد. در موارد بسیار شدید که سایر درمان ها بی نتیجه باشند، روش جراحی اعصاب به نام ریزوتومی انتخابی پشتی انجام می گیرد که در آن با برش رشته های عصبی منتهی به عضلات اسپاستیک، تنش عضله کاهش می یابد؛ هرچند این عمل ممکن است باعث بی حسی شود. درباره درمان های جایگزین مانند اکسیژن درمانی هایپرباریک یا لباس های مخصوص، شواهد علمی کافی وجود ندارد و تحقیقات بر روی درمان های نوین مانند سلول های بنیادی همچنان برای اطمینان از ایمنی و کارایی در حال انجام است.
سازگاری با بیماری و آمادگی برای مراقبت های پزشکی
راهکارهایی برای کنار آمدن با بیماری در خانواده
زمانی که کودکی با یک بیماری ناتوان کننده تشخیص داده می شود، تمام اعضای خانواده با چالش های جدیدی روبه رو می گردند. برای مدیریت بهتر این وضعیت، رعایت نکات زیر جهت حفظ سلامت روان والدین و بهبود کیفیت زندگی کودک توصیه می شود:
- تقویت استقلال کودک: والدین باید کودک را برای انجام مستقلِ کارها تشویق کنند. هر تلاش کوچکی از سوی کودک برای رسیدن به استقلال، گامی بزرگ در مسیر رشد اوست و باید مورد حمایت قرار گیرد.
- نقش حامی و مدافع: والدین بخش جدایی ناپذیری از تیم درمان هستند. نباید از پرسیدن سؤالات دشوار از پزشکان، درمانگران یا معلمان واهمه داشت. صحبت کردن از جانب فرزند و پیگیری مطالبات او حق مسلم والدین است.
- ایجاد حلقه حمایتی: احساس اندوه، خستگی یا گناه در والدینِ این کودکان کاملاً طبیعی است. یافتن گروه های پشتیبانی، سازمان های مردم نهاد و دریافت خدمات مشاوره می تواند به خانواده کمک کند تا با اثرات روانی بیماری کودک خود مقابله کنند. همچنین کودک نیز می تواند از برنامه های حمایتی در مدرسه و جلسات مشاوره بهره مند شود.
آمادگی برای ملاقات با پزشک
نحوه مواجهه و شناخت والدین از وضعیت فرزندشان به شدتِ معلولیت، زمان ظهور علائم و وجود عوامل خطرساز در دوران بارداری بستگی دارد. برای بهره وری بیشتر از زمان ویزیت، انجام اقدامات زیر مفید است:
آنچه والدین می توانند انجام دهند:
- تهیه فهرستی دقیق از تمامی علائم نگران کننده و زمان شروع آن ها.
- یادداشت تمامی داروها، ویتامین ها و مکمل های مصرفی کودک به همراه دوز دقیق آن ها.
- همراه داشتن سوابق پزشکی کامل و لیست بیماری های زمینه ای کودک.
- در صورت امکان، همراهی یک دوست یا یکی از اقوام در جلسات ویزیت برای کمک به ثبت و یادآوری اطلاعات دریافتی از پزشک.
سؤالاتی که بهتر است از پزشک بپرسید:
- فرزند من به چه آزمایش های تشخیصی نیاز دارد و نتایج آن ها چه زمانی مشخص می شود؟
- لازم است به چه متخصصان دیگری ارجاع داده شویم؟
- روند نظارت بر سلامت و رشد کودک در آینده چگونه خواهد بود؟
- آیا منابع آموزشی یا خدمات پشتیبانی محلی معتبری در زمینه فلج مغزی وجود دارد؟
- آیا امکان پیگیری درمان در کلینیک های چندرشته ای (که تمام نیازهای کودک را در یک محل برطرف می کنند) وجود دارد؟
انتظارات از جلسه پرسش و پاسخ با پزشک
پزشک برای ارزیابی دقیق تر، سؤالات مشخصی را مطرح خواهد کرد. آمادگی برای پاسخ به این موارد به تشخیص بهتر کمک می کند:
- نگرانی های اصلی شما درباره روند رشد و تکامل فرزندتان چیست؟
- وضعیت تغذیه و اشتهای کودک چگونه است؟
- کودک به لمس شدن یا محرک های محیطی چه واکنشی نشان می دهد؟
- آیا در حرکات کودک، تمایل به استفاده بیشتر از یک سمت بدن مشاهده شده است؟
- آیا کودک به نقاط عطف رشدی (مانند غلت زدن، نشستن، چهار دست و پا رفتن یا تکلم) در زمان مقرر رسیده است؟











دیدگاه خود را به اشتراک بگذارید.