سرخجه، یک بیماری ویروسی قابل پیشگیری با واکسن است که دوره آن معمولاً کوتاه و علائم اغلب خفیف می باشد. خطر واقعی این بیماری زمانی است که مادر باردار به آن مبتلا می شود. در ادامه اطلاعاتی درباره علائم و علل بروز سرخجه، نحوه تشخیص و درمان آن ارائه می شود.
سرخجه چیست؟
سرخجه یک عفونت ویروسی مسری است که اغلب با عارضه های پوستی قرمز رنگ مشخص می شود. این بیماری که به سرخک آلمانی یا سرخک سه روزه نیز معروف است، معمولاً در بیشتر افراد علائم خفیفی ایجاد می کند یا حتی بدون علامت است. با این حال، ابتلای مادران باردار به این عفونت در دوران بارداری می تواند عواقب بسیار خطرناکی برای جنین داشته باشد.
سرخجه با سرخک متفاوت است، اگرچه هر دو بیماری می توانند با عارضه های پوستی قرمز رنگ همراه باشند. ویروس عامل سرخجه با ویروس عامل سرخک فرق دارد و شدت و میزان سرایت پذیری سرخجه نیز به اندازه سرخک نیست.
واکسن سرخک-اوریون-سرخجه (MMR) یک روش بسیار مؤثر برای پیشگیری از سرخجه است. در بسیاری از کشورها به دلیل برنامه های واکسیناسیون گسترده، سرخجه بسیار نادر یا ریشه کن شده است. با این حال، به دلیل عدم واکسیناسیون همگانی در تمام نقاط جهان، هنوز هم تعدادی از مادران باردار به این بیماری مبتلا می شوند و جنین آن ها در معرض خطرات جدی قرار می گیرد.
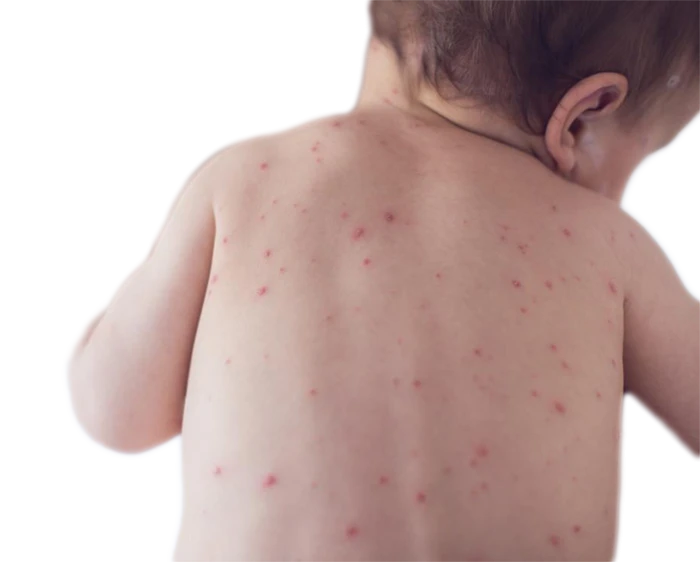
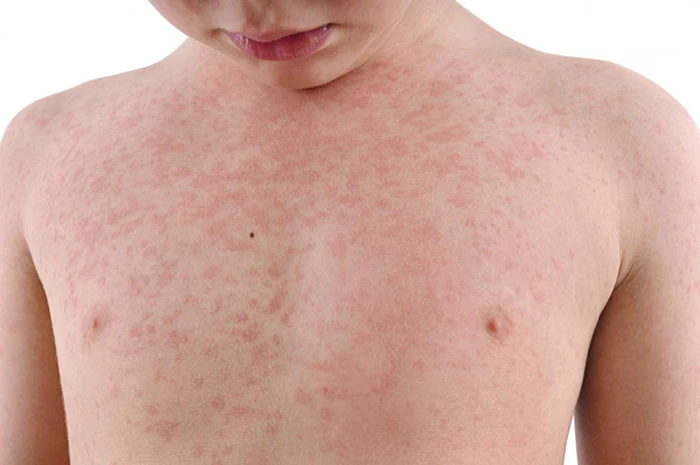
علائم سرخجه
تشخیص علائم و نشانه های سرخجه، به ویژه در کودکان، ممکن است دشوار باشد. این علائم معمولاً 2 تا 3 هفته پس از قرار گرفتن در معرض ویروس ظاهر می شوند و معمولاً 1 تا 5 روز طول می کشند. علائم شایع سرخجه عبارتند از:
- تب خفیف (38.9 درجه سانتیگراد یا کمتر)
- سردرد
- گرفتگی و آبریزش بینی
- چشم های ملتهب و قرمز (التهاب ملتحمه)
- بزرگ و حساس شدن گره های لنفاوی در قاعده جمجمه، پشت گردن و اطراف گوش ها
- عارضه های پوستی صورتی رنگ که ابتدا روی صورت ظاهر می شوند و سپس به سرعت به تنه، دست ها و پاها گسترش می یابند.
- درد مفاصل، به ویژه در زنان جوان
چه زمانی باید به پزشک مراجعه کرد
اگر فکر می کنید که خودتان یا فرزندتان در معرض ویروس عامل سرخجه قرار گرفته اید یا متوجه هر یک از علائم مذکور در خود شده اید، با پزشک خود تماس بگیرید.
اگر قصد باردار شدن دارید، با بررسی برنامه واکسیناسیون خود مطمئن شوید که واکسن سرخک-اوریون-سرخجه (MMR) را حتماً دریافت کرده اید.
ابتلای خانم باردار به سرخجه در دوران بارداری، به ویژه در سه ماهه اول، می تواند جنین او را در معرض خطر مرگ یا نقص های جدی مادرزادی قرار دهد. همچنین، ابتلا مادر به سرخجه در طول بارداری یکی از علل شایع ناشنوایی مادرزادی در نوزادان است. بهترین راهکار، محافظت از خود در برابر ویروس سرخجه قبل از بارداری است.
در صورت بارداری، احتمالاً آزمایش های غربالگری مختلفی برای بررسی ایمنی شما در برابر ویروس سرخجه انجام خواهد شد. اما اگر هرگز واکسن سرخجه را دریافت نکرده اید و فکر می کنید ممکن است در معرض خطر ابتلا به سرخجه قرار گرفته باشید، فوراً به پزشک خود مراجعه کنید. آزمایش خون می تواند مشخص کند که آیا در حال حاضر در برابر این ویروس مصونیت دارید یا خیر.
علل ابتلا به سرخجه
بیماری سرخجه توسط ویروسی ایجاد می شود که از طریق تماس مستقیم با ترشحات تنفسی فرد بیمار، مانند ذرات معلق در هوا هنگام سرفه یا عطسه، یا تماس مستقیم با مخاط آلوده منتقل می شود. همچنین، این ویروس می تواند از طریق جریان خون از مادر باردار به جنین نیز منتقل شود.
فرد مبتلا به ویروس سرخجه، از حدود یک تا دو هفته قبل از شروع عارضه های پوستی تا یک تا دو هفته پس از محو شدن آن ها، می تواند بیماری را به دیگران منتقل کند. این بدان معناست که فرد بیمار می تواند قبل از اینکه خودش یا دیگران متوجه بیماری شوند، آن را انتقال دهد.
به دلیل واکسیناسیون روتین کودکان در بسیاری از کشورها، سرخجه بسیار نادر است. با این حال، این ویروس هنوز در برخی مناطق جهان فعال است. اگر قصد سفر به خارج از کشور را دارید، به خصوص اگر باردار هستید، باید به این نکته توجه داشته باشید.
عوارض بیماری
سرخجه معمولاً یک عفونت خفیف است و ابتلا به آن اغلب منجر به مصونیت دائمی در برابر این بیماری می شود. برخی از زنان مبتلا به سرخجه ممکن است حدود یک ماه درد مفاصل (آرتروز) را در انگشتان، مچ دست و زانوها تجربه کنند. در موارد نادر، سرخجه می تواند منجر به عفونت گوش یا التهاب مغز (انسفالیت) شود.
با این حال، ابتلا به سرخجه در دوران بارداری می تواند پیامدهای خطرناک و حتی کشنده ای برای جنین داشته باشد. بیش از 80 درصد نوزادانی که مادرانشان در 12 هفته اول بارداری به سرخجه مبتلا شده اند، به سندرم سرخجه مادرزادی مبتلا می شوند. این سندرم می تواند باعث یک یا چند مورد از اختلالات زیر در کودک شود:
- تأخیر در رشد
- آب مروارید
- ناشنوایی
- نقص های قلبی مادرزادی
- نقص در سایر قسمت های بدن
- ناتوانی های ذهنی
- خطر مرگ جنین در سه ماهه اول بارداری بیشتر است، اما در ماه های دیگر بارداری نیز خطراتی وجود دارد.
پیشگیری از بروز بیماری
واکسن سرخجه معمولاً به صورت واکسن ترکیبی سرخک-اوریون-سرخجه (MMR) تزریق می شود. پزشکان توصیه می کنند که این واکسن در دو نوبت، ابتدا در 12 تا 15 ماهگی و سپس مجدداً در 4 تا 6 سالگی قبل از رفتن به مدرسه، تزریق شود. تزریق این واکسن در دختران به دلیل احتمال بارداری در آینده، از اهمیت ویژه ای برخوردار است.
نوزادانی که از مادرانی متولد شده اند که واکسن سرخجه را دریافت کرده اند، معمولاً تا 6 تا 8 ماه پس از تولد در برابر این بیماری مصونیت دارند. اگر کودکی قبل از 12 ماهگی به محافظت در برابر سرخجه نیاز داشته باشد (مثلاً هنگام سفر به خارج از کشور)، می تواند در سن 6 ماهگی نیز این واکسن را دریافت کند. با این حال، کودکانی که زودتر از موعد مقرر واکسن را دریافت کرده اند، باید در سن توصیه شده نیز مجدداً واکسینه شوند.
صحبت های گسترده ای در مورد ارتباط احتمالی بین واکسن MMR و اوتیسم شده است؛ با این وجود، انجمن اطفال آمریکا، انجمن ملی دارو و مرکز کنترل و پیشگیری بیماری ها (CDC) اعلام کرده اند که هیچ ارتباط علمی بین واکسن MMR و اوتیسم وجود ندارد. به گفته این سازمان ها، اوتیسم، اغلب در کودکان بین 18 تا 30 ماهگی، تقریباً در همان زمانی که اولین واکسن MMR تزریق می شود، قابل شناسایی است. بنابراین، این همزمانی نباید با رابطه علت و معلولی اشتباه گرفته شود.
آیا نیاز به تزریق واکسن سرخجه (MMR) دارید؟
نیازی به تزریق واکسن ندارید اگر:
- پس از سن 12 ماهگی، این واکسن دو بار به شما تزریق شده است.
- آزمایش خون نشان داده است که نسبت به سرخک، اوریون و سرخجه مصونیت دارید.
- زنانی که قبل از سال 1336 متولد شده اند، احتمالاً به طور طبیعی در معرض این بیماری قرار گرفته و مصونیت دارند و نیازی به واکسیناسیون مجدد ندارند، مگر اینکه آزمایش ایمنی آن ها منفی باشد.
در صورت نداشتن هیچ یک از معیارهای ذکر شده و یا در صورت داشتن یکی از معیارهای زیر، باید واکسن سرخجه را تزریق کنید:
- خانم غیرباردار در سن باروری
- در حال تحصیل در دبیرستان یا مدرسه هستید
- در بیمارستان ها، مراکز پزشکی، مراکز مراقبت از کودکان یا مدارس مشغول به کار هستید
- قصد سفر به خارج از کشور یا سفرهای دریایی را دارید
تزریق واکسن برای افراد زیر توصیه نمی شود:
- زنان باردار یا زنانی که قصد بارداری در 4 هفته آینده را دارند
- افرادی که واکنش های آلرژیک خطرناکی به ژلاتین، آنتی بیوتیک نئومایسین یا واکسن MMR نشان داده اند
- افرادی که مبتلا به سرطان، بیماری های خونی یا سایر بیماری هایی هستند که سیستم ایمنی را تضعیف می کنند و همچنین افرادی که داروهای تضعیف کننده سیستم ایمنی مصرف می کنند، باید قبل از دریافت واکسن MMR با پزشک خود مشورت کنند.
در صورتی که در معرض ویروس سرخجه قرار گرفتید، به دوستان، خانواده و همکارانتان اطلاع دهید. همچنین، اگر فرزندتان مبتلا به سرخجه شده است، مدرسه او را در جریان قرار دهید.
عوارض جانبی از واکسن
بیشتر افراد هیچ گونه عوارض جانبی را پس از تزریق واکسن MMR تجربه نمی کنند. تقریباً 15 درصد افراد 7 تا 12 روز پس از تزریق واکسن تب می کنند. حدود 5 درصد افراد نیز عارضه های پوستی خفیفی را تجربه خواهند کرد. برخی از نوجوانان و زنان بزرگسال ممکن است پس از تزریق واکسن درد و گرفتگی موقت در مفاصل را تجربه کنند. واکنش های آلرژیک خطرناک به این واکسن بسیار نادر است و در کمتر از 1 در 1 میلیون دوز رخ می دهد.
تشخیص سرخجه
از آنجایی که عارضه های پوستی سرخجه شباهت زیادی به عارضه های ناشی از سایر عفونت های ویروسی دارند، معمولاً برای تشخیص قطعی به آزمایش های خاصی نیاز است. این آزمایش ها شامل موارد زیر است:
- کشت ویروس: نمونه ای از ترشحات گلو یا ادرار برای شناسایی ویروس سرخجه کشت می شود.
- آزمایش خون: این آزمایش وجود انواع خاصی از آنتی بادی های ویروس سرخجه در خون را تشخیص می دهد. وجود این آنتی بادی ها نشان می دهد که آیا شما اخیراً به عفونت مبتلا شده اید، در گذشته به آن مبتلا بوده اید و یا واکسن سرخجه را دریافت کرده اید.
درمان سرخجه
هیچ درمان خاصی برای کوتاه کردن دوره بیماری سرخجه وجود ندارد و معمولاً علائم آن به دلیل خفیف بودن نیازی به درمان خاص ندارند. با این حال، پزشکان اکیداً توصیه می کنند که افراد مبتلا در طول دوره بیماری خود را قرنطینه کنند تا از انتقال ویروس به دیگران، به ویژه زنان باردار، جلوگیری شود.
در صورت ابتلا به سرخجه در دوران بارداری، فوراً با پزشک خود در مورد خطرات احتمالی برای جنین مشورت کنید. اگر مایل به ادامه بارداری هستید، ممکن است برای کاهش خطر عوارض جنینی، آنتی بادی هایی به نام هایپرایمیون گلوبولین به شما تزریق شود. این تزریق می تواند علائم بیماری را در مادر کاهش دهد، اما احتمال بروز سندرم مادرزادی سرخجه را به طور کامل از بین نمی برد.
مراقبت از نوزادانی که با سندرم مادرزادی سرخجه متولد می شوند، اغلب پیچیده است. کودکانی که به چندین عارضه ناشی از این سندرم مبتلا هستند، برای درمان و مدیریت زودهنگام نیاز به یک تیم متخصص پزشکی خواهند داشت.
سبک زندگی و درمان های خانگی
انجام اقدامات خود مراقبتی ساده زیر می تواند به کودکان و بزرگسالانی که به ویروس سرخجه مبتلا شده اند، کمک کند تا احساس بهتری داشته باشند:
- استراحت کافی: استراحت به بدن کمک می کند تا با عفونت مبارزه کند.
- مصرف استامینوفن: این دارو می تواند به کاهش تب و دردهای احتمالی کمک کند.
آمادگی برای ملاقات با پزشک
هنگام ملاقات با پزشک، بهتر است سؤالاتی را که می خواهید بپرسید، از قبل یادداشت کنید. همچنین، پزشک احتمالاً تعدادی سؤال از شما خواهد پرسید، بنابراین برای پاسخ دادن به آن ها آماده باشید. این کار به شما کمک می کند تا زمان بیشتری را برای پرسیدن تمام سؤالات خود داشته باشید.
پزشک شما ممکن است سؤالات زیر را بپرسد:
- آیا تا به حال واکسن سرخجه را تزریق کرده اید؟ چه زمانی؟
- آیا اخیراً در کنار فردی که مبتلا به سرخجه بوده است، قرار گرفته اید؟
- آیا در هفته های اخیر به کشورهای خارجی سفر داشته اید؟ کدام کشور؟
- آیا عاملی وجود دارد که علائم شما را بهبود ببخشد؟
- آیا عاملی وجود دارد که علائم شما را تشدید کند؟
هنگام مراجعه به مطب پزشک، حتماً به منشی اطلاع دهید که مشکوک به یک بیماری عفونی هستید، زیرا ممکن است به شما ماسک بدهند یا از شما بخواهند که جداگانه در اتاق انتظار بمانید تا از انتشار احتمالی عفونت جلوگیری شود.





دیدگاه خود را به اشتراک بگذارید.