خونریزی دستگاه گوارش، یکی از علائم اختلال در سلامت دستگاه گوارش است که می تواند به صورت آشکار یا پنهان، با علائمی چون استفراغ خونی، مدفوع سیاه یا ضعف بروز کند. در ادامه، اطلاعاتی درباره علائم و علل خونریزی دستگاه گوارش، روش های تشخیص و درمان آن ارائه می شود.
خونریزی دستگاه گوارش چیست؟
خونریزی دستگاه گوارش (GI) نشانه ای از اختلال در دستگاه گوارش است. خون اغلب در مدفوع یا استفراغ پدیدار می شود اما همیشه قابل رویت نیست، اگرچه ممکن است باعث شود مدفوع سیاه یا قیرمانند به نظر برسد. میزان خونریزی می تواند خفیف تا شدید بوده و حتی جان بیمار را تهدید کند.
معمولاً با استفاده از روش های تصویربرداری و آندوسکوپی می توان علت خونریزی را مشخص کرد. نوع درمان به محل خونریزی و شدت آن بستگی دارد.
علائم خونریزی دستگاه گوارش
علائم خونریزی دستگاه گوارش می تواند آشکار یا پنهان (خون مخفی) باشد. علائم خونریزی دستگاه گوارش به دو عامل محل و شدت خونریزی بستگی دارد که می تواند در هر نقطه از دستگاه گوارش، از محل شروع آن دهان تا محل پایان آن مقعد باشد.
خونریزی آشکار ممکن است به صورت زیر ظاهر شود:
- استفراغ خون، که ممکن است قرمز باشد یا قهوه ای تیره باشد و شبیه تفاله قهوه به نظر برسد.
- مدفوع سیاه و قیری.
- خونریزی مقعدی، معمولاً داخل یا همزمان با دفع مدفوع.
خونریزی مخفی دستگاه گوارش به اشکال زیر خود را نشان می دهد:
- سرگیجه
- مشکل تنفس
- غش کردن
- درد قفسه سینه
- درد های شکمی
شوک
اگر خونریزی به طور ناگهانی شروع شود و به سرعت پیشرفت کند، بیمار دچار شوک خواهد شد. علائم شوک عبارتند از:
- ضعف یا خستگی.
- سرگیجه یا غش کردن.
- پوست سرد، مرطوب و رنگ پریده.
- تهوع یا استفراغ.
- ادرار نکردن.
- رنگ خاکستری یا مایل به آبی لب ها یا ناخن ها.
- تغییرات در وضعیت روانی یا رفتار، مانند اضطراب یا تحریک پذیری.
- عدم هوشیاری.
- تپش سریع قلب.
- تنفس سریع.
- افت فشار خون.
- گشاد شدن مردمک ها.
چه زمانی باید به پزشک مراجعه کرد
در صورت بروز علائم شوک باید به سرعت با خدمات اورژانسی تماس گرفت. با مشاهده استفراغ و مدفوع خونی یا سیاه باید سریعاً به پزشک مراجعه کرد. در صورت مشاهده هرگونه علامت دیگری مبنی بر خونریزی گوارشی باید به پزشک مراجعه نمود.
علل ابتلا به خونریزی دستگاه گوارش
خونریزی دستگاه گوارش می تواند از قسمت فوقانی یا تحتانی آن اتفاق بیفتد که دلایل مختلفی باعث آن می شود.
خونریزی دستگاه گوارش فوقانی
علل آن عبارتند از:
- زخم معده. این مورد، شایع ترین علت خونریزی دستگاه گوارش فوقانی است. زخم های معده زخم های بازی هستند که در پوشش داخلی معده و قسمت بالای روده کوچک ایجاد می شوند. افزایش میزان اسید معده - به دلیل بیماری یا استفاده از داروهای ضد التهابی، مانند ایبوپروفن یا آسپیرین-، به پوشش داخلی معده آسیب رسانده و باعث تشکیل زخم می شود.
- شکاف در پوشش مری (لوله ای که گلو را به معده متصل می کند). این پارگی ها که به عنوان پارگی های مالوری-ویس شناخته می شوند، می توانند خونریزی زیادی ایجاد کنند. این اتفاق در افرادی که به حدی الکل می نوشند، که منجر به عق زدن و استفراغ می شود، شایع تر است.
- واریس مری (وریدهای بزرگ شده در مری). این بیماری اغلب در افراد مبتلا به بیماری شدید کبدی، معمولاً به دلیل مصرف بیش از حد الکل، رخ می دهد.
- ازوفاژیت. التهاب مری، که اغلب در نتیجه بیماری رفلاکس معده به مری (GERD) ایجاد می شود.
- عروق غیرطبیعی خون. گاهی اوقات عروق خونی غیر طبیعی، شریان ها و وریدهای کوچک خونریزی دهنده ممکن است منجر به خونریزی شوند.
- فتق هیاتال. فتق های هیاتال بزرگ ممکن است با تخریب بافت داخلی معده همراه باشند که منجر به خونریزی می شود.
- تومورها. اگرچه نادر است، اما خونریزی دستگاه گوارش فوقانی می تواند ناشی از تومورهای سرطانی یا غیر سرطانی در آن ناحیه باشد.
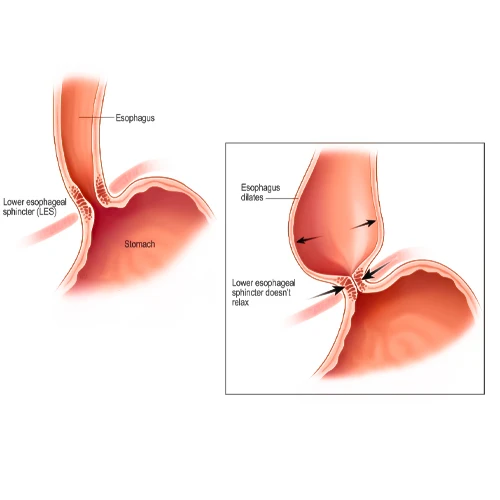
خونریزی دستگاه گوارش تحتانی
علل آن عبارتند از:
- بیماری دیورتیکولی (دیورتیکولوز). این عارضه به دلیل ایجاد کیسه های کوچک و بر آمده درون دستگاه گوارش رخ می دهد (دیورتیکولوز). اگر یک یا چندین کیسه ملتهب یا عفونی شوند به آن دیورتیکولیت گفته می شود.
- بیماری های التهابی روده (IBD). کولیت اولسراتیو (التهاب و زخم در روده بزرگ و راست روده) و بیماری کرون (التهاب و تحریک در پوشش لوله گوارش).
- تومور. تومورهای غیر سرطانی (خوش خیم) یا سرطانی مری، معده، روده بزرگ یا راست روده (رکتوم) می توانند پوشش دستگاه گوارش را تضعیف کرده و باعث خونریزی شوند.
- پولیپ های روده بزرگ. توده های کوچک سلولی که روی پوشش داخلی روده بزرگ ایجاد شده و می توانند باعث خونریزی شوند. اکثر آنها بی خطر هستند اما برخی از آنها ممکن است سرطانی باشند یا در صورت عدم برداشت، سرطانی شوند.
- هموروئید. ورید های متورم در مقعد یا رکتوم (راست روده) می باشند که مشابه وریدهای واریسی هستند.
- شقاق مقعدی (فیشر مقعدی). شکاف ها و پارگی های کوچک در بافت پوششی مقعد.
- پروکتیت. نوعی التهاب در لایه داخلی مقعد است که سبب خونریزی می شود.
عوارض بیماری
خونریزی دستگاه گوارش می تواند منجر به موارد زیر شود:
- شوک
- کم خونی
- مرگ
پیشگیری از بروز بیماری
برای پیشگیری از خونریزی دستگاه گوارش می توانید اقدامات زیر را انجام دهید:
- استفاده از داروهای ضد التهابی غیر استروئیدی را محدود کنید
- نوشیدن الکل را محدود کنید
- اجتناب از استعمال دخانیات
- اگر دچار رفلاکس مری به معده هستید (GERD، بازگشت اسید معده به مری)، به پزشک مراجعه کنید.

تشخیص خونریزی دستگاه گوارش
برای یافتن علت خونریزی دستگاه گوارش، پزشک ابتدا سابقه پزشکی بیمار، شامل سابقه خونریزی های قبلی، را بررسی کرده و معاینه جسمی لازم را انجام می دهد. همچنین ممکن است انجام آزمایش های زیر تجویز شود:
- آزمایش خون: ممکن است به آزمایش شمارش کامل سلول های خونی، آزمایش بررسی سرعت لخته شدن خون، شمارش پلاکت ها و آزمایش های عملکرد کبد نیاز باشد.
- آزمایش مدفوع. بررسی میروسکوپی مدفوع می تواند به تعیین علت خونریزی پنهان کمک کند.
- شستشوی مجرای بینی تا معده (شستشوی معده). یک لوله از طریق بینی وارد معده می شود تا محتویات معده را تخلیه کند. این کار به شناسایی منشاء خونریزی کمک می کند.
- اندوسکوپی دستگاه گوارش فوقانی. در این روش یک دوربین کوچک متصل به انتهای یک لوله بلند از طریق دهان وارد دستگاه گوارش می شود تا پزشک بتواند آن را مشاهده و بررسی کند.
- کولونوسکوپی. در این روش، یک لوله بلند و انعطاف پذیر به داخل راست روده فرستاده می شود. یک دوربین کوچک در نوک لوله به پزشک اجازه می دهد تا داخل کل روده بزرگ و راست روده را مشاهده کند.
- آندوسکوپی کپسولی. در این روش، یک کپسول کوچک حاوی دوربین بلعیده می شود. این کپسول در طول دستگاه گوارش حرکت کرده و هزاران عکس می گیرد که به دستگاه ضبطی که دور کمر بسته می شود، ارسال می گردد.
- سیگموئیدوسکوپی انعطاف پذیر: یک لوله حاوی نور و دوربین به داخل راست روده فرستاده می شود تا راست روده و بخش انتهایی روده بزرگ (کولون سیگموئید) بررسی شود.
- انتروسکوپی با کمک بالون: با استفاده از یک آندوسکوپ تخصصی، بخش هایی از روده کوچک که با سایر روش های آندوسکوپی قابل دسترسی نیستند، بررسی می شوند. گاهی اوقات در طول این آزمایش، منبع خونریزی کنترل شده یا درمان می گردد.
- آنژیوگرافی: ماده حاجب به داخل شریان تزریق می شود و تصاویر رادیوگرافی گرفته می شود تا رگ های خونریزی دهنده یا سایر مشکلات شناسایی و پس از آن درمان شوند.
- آزمایش های تصویربرداری: انواع دیگر آزمایش های تصویربرداری، مانند سی تی اسکن شکم، ممکن است برای یافتن منبع خونریزی استفاده شوند.
در موارد خونریزی شدید دستگاه گوارش که منبع آن با آزمایش های غیرتهاجمی مشخص نمی شود، ممکن است جراحی برای بررسی کامل روده کوچک لازم باشد. خوشبختانه، این مورد نادر است.
درمان خونریزی دستگاه گوارش
خونریزی دستگاه گوارش اغلب خودبه خود متوقف می شود. در غیر این صورت، درمان به منبع خونریزی بستگی دارد. در بسیاری از موارد، خونریزی با دارو یا روش های درمانی در حین آزمایش قابل کنترل است. برای مثال، گاهی می توان زخم معده خونریزی دهنده را در طول آندوسکوپی فوقانی درمان کرد یا پولیپ ها را در طول کولونوسکوپی برداشت.
در خونریزی دستگاه گوارش فوقانی، داروی وریدی مهارکننده پمپ پروتون (PPI) برای کاهش تولید اسید معده تجویز می شود. پس از شناسایی منبع خونریزی، پزشک تصمیم می گیرد که آیا ادامه مصرف PPI لازم است یا خیر.
بسته به میزان خون از دست رفته و ادامه خونریزی، ممکن است به تزریق مایعات و احتمالاً تزریق خون نیاز باشد. در صورت مصرف داروهای رقیق کننده خون (مانند آسپیرین یا داروهای ضدالتهابی غیراستروئیدی)، ممکن است لازم باشد مصرف آن ها قطع شود.
آمادگی برای ملاقات با پزشک
اگر خونریزی شدید نیست می توان در ابتدا به پزشک عمومی مراجعه کرد، بیمار در صورت لزوم به متخصص دستگاه گوارش ارجاع داده می شود.در اینجا برخی از اطلاعاتی که می تواند در هنگام مراجعه به پزشک به شما کمک کند ارائه شده است:
آن چه می توانید انجام دهید
هنگام تعیین وقت ملاقات، در مورد آمادگی های لازم (مانند ناشتا بودن قبل از آزمایش) سوال کنید. لیستی از موارد زیر را تهیه کنید:
- علائم خود حتی آن دسته که به نظر ربطی به بیماری ندارند
- نام و مقدار تمام داروها، ویتامین ها و مکمل های مصرفی
- سابقه بیماری های گوارشی (مانند رفلاکس معده، زخم معده یا بیماری التهابی روده)
- سوالاتی که می خواهید از پزشک بپرسید
در صورت امکان همراه با یکی از اعضای خانواده یا یکی از دوستان به پزشک مراجعه کنید تا در یادآوری اطلاعاتی که به شما ارائه می شود، کمک کند.
سوالاتی که در مورد خونریزی دستگاه گوارش بهتر است از پزشک خود بپرسید عبارتند از:
- با وجود آن که خونی مشاهده نشده است، چگونه به خونریزی دسنگاه گوارش را شک کرده اید؟
- چه چیزی ممکن است باعث این علائم شده باشد؟
- غیر از محتمل ترین دلیل، چه عوامل دیگری سبب بروز این علائم می شوند؟
- چه آزمایش هایی باید انجام دهم؟
- وضعیت بیماری من دائم است یا موقت؟
- بهترین نقشه درمانی چه می باشد؟
- چه راه های درمانی، جایگزین درمان پیشنهادی می باشند؟
- دچار بیماری های دیگری نیز می باشم، چگونه می توانم به بهترین صورت این وضعیت را کنترل کنم؟
- چه کارهایی نباید انجام دهم؟
- آیا نیاز است که به یک متخصص دستگاه گوارش مراجعه کنم؟
- چه مجله ها و بروشورهایی در دسترس هستند؟ چه سایت هایی را برای کسب اطلاعات بیشتر پیشنهاد می دهید؟
علاوه بر این سوالات، در پرسیدن هر سوال دیگری که برایتان پیش آمده است تردید نکنید.
از پزشک چه انتظاری می رود
سوالاتی که ممکن است پزشک بپرسد عبارتند از:
- علائم دائمی هستند یا گاه به گاه؟
- شدت علائم چقدر است؟
- چه چیزی علائم شما را بهبود می بخشد؟
- چه چیزی علائم شما را بدتر می کند؟
- آیا داروهای ضدالتهابی غیراستروئیدی یا آسپیرین مصرف می کنید؟
- آیا الکل می نوشید؟

















دیدگاه خود را به اشتراک بگذارید.