پرتودرمانی مثانه، که با نام رادیوتراپی مثانه نیز شناخته میشود، یکی از روشهای درمانی کلیدی و مؤثر در مقابله با سرطان مثانه است. این تکنیک درمانی با استفاده از پرتوهای پرانرژی، مانند اشعه ایکس، سلولهای سرطانی در مثانه و غدد لنفاوی اطراف را هدف قرار میدهد. هدف اصلی این فرآیند، از بین بردن تومور و در عین حال، به حداقل رساندن آسیب به بافتهای سالم اطراف، بهویژه روده و استخوانهای لگن است. پرتودرمانی به تنهایی یا به صورت ترکیبی با شیمیدرمانی (که به آن شیمیرادیوتراپی میگویند) استفاده میشود تا اثربخشی درمان را به حداکثر برساند و شانس حفظ مثانه را برای بیمارانی که نمیتوانند یا نمیخواهند جراحی برداشتن مثانه را انجام دهند، افزایش دهد.
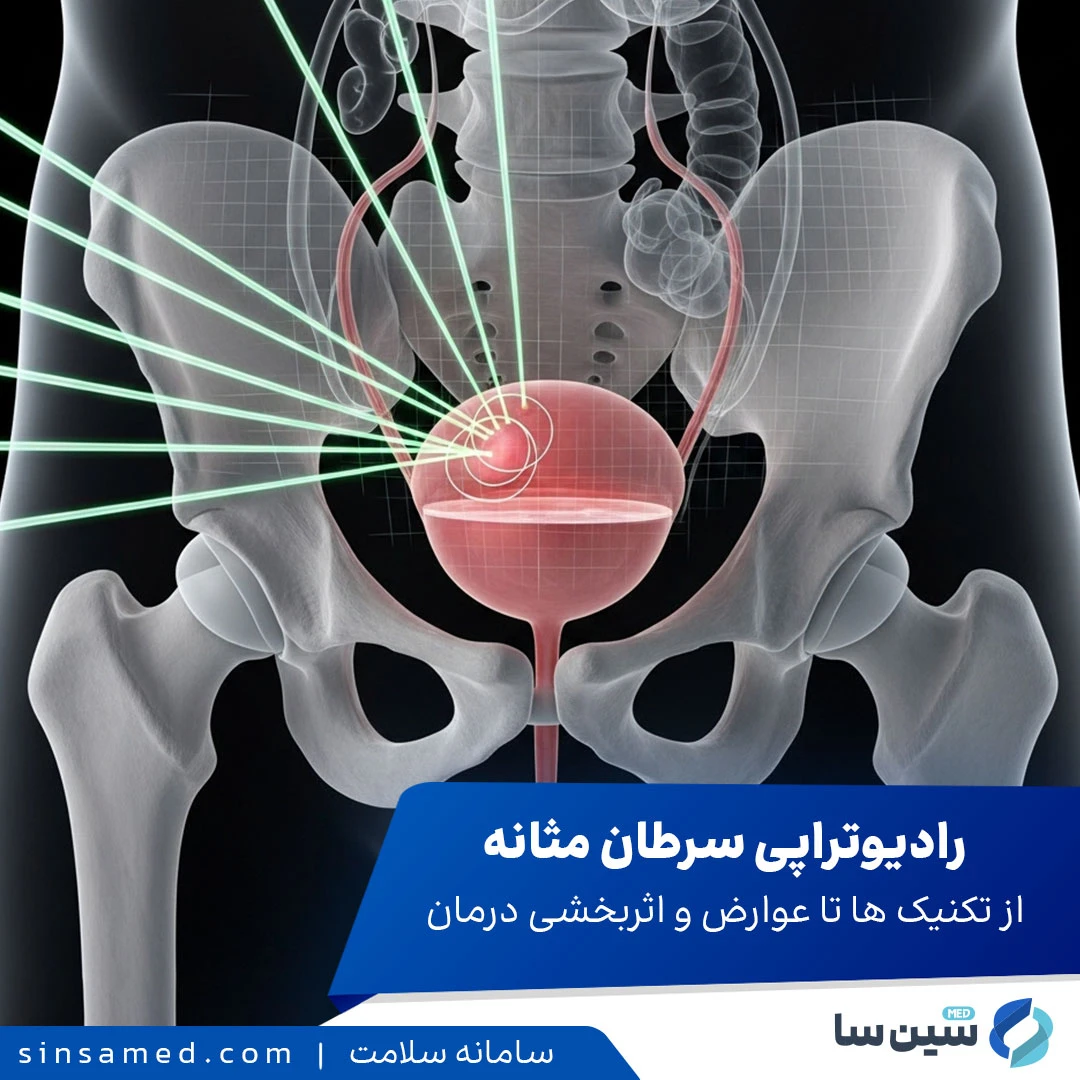
پرتودرمانی مثانه چیست و چرا یک انتخاب هوشمندانه است؟
به زبان ساده، پرتودرمانی یا همان رادیوتراپی مثانه، استفاده از پرتوهای پرانرژی (مثل اشعه ایکس) برای نابود کردن سلولهای سرطانی در مثانه و غدد لنفاوی اطراف آن است. هدف اصلی این است که با دقت بالا، تومور را هدف قرار دهیم و همزمان، بافتهای سالم اطراف مثل روده و استخوانهای لگن را از آسیب مصون نگه داریم.
این روش درمانی اغلب به همراه شیمیدرمانی (که به آن شیمیرادیوتراپی میگویند) به کار میرود تا اثربخشی آن به حداکثر برسد. این ترکیب، به خصوص برای بیمارانی که نمیتوانند یا نمیخواهند جراحی برداشتن کامل مثانه (سیستکتومی) را انجام دهند، یک جایگزین فوقالعاده است. در واقع، این روش یک شانس بزرگ برای حفظ مثانه و ادامه یک زندگی عادیتر است.
علت انجام رادیوتراپی مثانه
رادیوتراپی مثانه در شرایط بالینی گوناگون و با اهداف متفاوتی تجویز میشود:
- حفظ مثانه (جایگزین جراحی): شایعترین دلیل برای رادیوتراپی، درمان سرطان تهاجمی مثانه (سرطانی که به لایههای عمقی مثانه نفوذ کرده) است. در این شرایط، رادیوتراپی به همراه شیمیدرمانی (شیمیرادیوتراپی) به پزشک این امکان را میدهد که به جای برداشتن کامل مثانه (سیستکتومی)، مثانه بیمار را حفظ کرده و کیفیت زندگی بیمار کمتر تحت تأثیر قرار گیرد.
- درمان سرطان غیرتهاجمی عضلانی و عودها: در برخی موارد خاص، مانند تومورهای بزرگ یا عود بیماری در بیماران مسن یا کسانی که جراحی برایشان خطرناک است، رادیوتراپی برای از بین بردن سلولهای میکروسکوپی باقیمانده پس از برداشتن آندوسکوپیک تومور و کاهش خطر بازگشت سرطان تجویز میشود.
- کنترل بیماری پیشرفته (تسکینی): در مواردی که سرطان به سایر نقاط بدن گسترش یافته و درمان به سمت کنترل بیماری میرود، رادیوتراپی میتواند با کوچک کردن تومور، به تسکین علائم آزاردهندهای مانند خونریزی شدید مثانه (هماچوری)، درد یا فشار کمک کند و از این طریق، کیفیت زندگی بیمار را بهبود بخشد.
- درمان کمکی پس از جراحی: در شرایطی که احتمال وجود سلولهای سرطانی در غدد لنفاوی لگنی یا دیواره لگن پس از جراحی بالاست، رادیوتراپی برای پاکسازی ناحیه و کاهش خطر بازگشت موضعی سرطان توصیه میشود.
مراحل رادیوتراپی مثانه
فرایند رادیوتراپی مثانه یک برنامه درمانی دقیق و چند مرحلهای است که توسط تیمی از متخصصان شامل رادیوانکولوژیست (متخصص رادیوتراپی)، فیزیسیست پزشکی و کارشناس رادیوتراپی (تکنولوژیست) اجرا میشود:
۱. مشاوره و ارزیابی اولیه
اولین گام، ملاقات با رادیوانکولوژیست است. در این جلسه، پزشک سوابق پزشکی بیمار، نتایج آزمایشها، نمونهبرداریها و تصویربرداریهای پیشین (مانند سیتی اسکن و MRI) را بررسی کرده و در مورد لزوم رادیوتراپی، اهداف درمانی، نوع روش پیشنهادی، فواید و عوارض جانبی احتمالی آن با بیمار و خانوادهاش صحبت میکند.
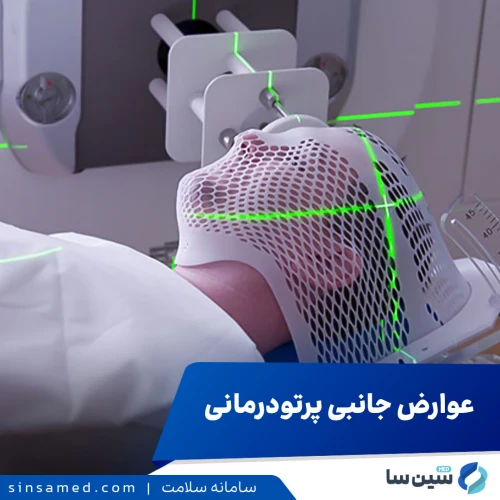
۲. شبیهسازی و برنامهریزی درمان (Simulation and Planning)
این مرحله برای طراحی دقیق و ایمن درمان رادیوتراپی مثانه حیاتی است، چرا که مثانه یک اندام متحرک است:
- آمادگی مثانه و روده: برای اطمینان از ثابت بودن مثانه در طول درمان و محافظت از ارگانهای اطراف، ممکن است به بیمار دستورالعملهای خاصی برای پر بودن یا خالی بودن مثانه و روده در زمان شبیهسازی و هر جلسه درمانی داده شود. این کار به افزایش دقت رادیوتراپی کمک میکند.
- تصویربرداری و موقعیتدهی: ابتدا، یک سیتی اسکن از ناحیه لگن بیمار در وضعیتی که قرار است درمان در آن انجام شود، تهیه میگردد. ممکن است برای تعیین دقیقتر مرزهای تومور و بافتهای حساس، از ترکیب آن ها با تصاویر MRI نیز استفاده شود.
- برنامهریزی کامپیوتری درمان: پس از تهیه تصاویر، رادیوانکولوژیست با همکاری فیزیسیست پزشکی و با استفاده از نرمافزارهای پیشرفته، طرح درمانی سهبعدی را طراحی میکنند. در این مرحله، حجم تومور هدف و اندامهای حساس اطراف (بهویژه روده، رکتوم و استخوانهای لگن) به دقت مشخص شده و دوز دقیق پرتو، زوایای تابش و شکل میدانهای پرتودهی محاسبه و بهینهسازی میشوند (مانانند تکنیک IMRT).
- علامتگذاری پوست: نقاط کوچکی با جوهر دائمی یا نیمهدائمی روی پوست ناحیه لگن علامتگذاری میشوند تا کارشناسان رادیوتراپی بتوانند بیمار را در هر جلسه در موقعیت کاملاً دقیق قرار دهند.
۳. جلسات درمانی
- تعداد و مدت زمان جلسات: تعداد کل جلسات رادیوتراپی مثانه بسته به نوع سرطان (تهاجمی یا غیرتهاجمی) و هدف درمان (درمان اصلی یا تسکینی) متفاوت است. معمولاً شامل ۲۰ تا ۴۰ جلسه یا بیشتر است که برای ۵ روز در هفته و طی چندین هفته انجام میشود. هر جلسه درمانی معمولاً بین ۱۵ تا ۳۰ دقیقه به طول میانجامد.
- اجرای درمان: در هر جلسه، بیمار روی تخت مخصوص دستگاه رادیوتراپی دراز میکشد. کارشناسان رادیوتراپی ابتدا با استفاده از علائم روی پوست، موقعیت بیمار را تنظیم میکنند و سپس پرتودهی آغاز می شود.
- نظارت و راحتی: فرآیند تابش کاملاً بدون درد است. تیم درمانی در طول جلسه از اتاق کنترل، بیمار را زیر نظر دارند. پس از اتمام تابش، بیمار میتواند به فعالیتهای عادی روزمره خود بازگردد.

تکنیک های پیشرفته رادیوتراپی مثانه
پیشرفتهای فناوری منجر به توسعه روشهای بسیار دقیق و متنوعی برای رادیوتراپی مثانه شده است. این دقت بالا برای اندامی مانند مثانه که مدام در حال تغییر شکل و موقعیت است، حیاتی است. انتخاب روش درمانی مناسب به عوامل متعددی از جمله مرحله بیماری، نوع و محل تومور، و همچنین وضعیت عمومی بیمار بستگی دارد.
۱. رادیوتراپی خارجی (External Beam Radiation Therapy - EBRT)
این روش، رایجترین شکل رادیوتراپی مثانه است. در رادیوتراپی خارجی، پرتوها از یک منبع خارجی، معمولاً دستگاه شتاب دهنده خطی (LINAC)، با دقت به سمت مثانه و غدد لنفاوی اطراف تابیده میشوند. زیرمجموعههای مهم این روش که دقت درمان را افزایش میدهند، عبارتند از:
- رادیوتراپی با شدت تنظیم شده (Intensity-Modulated Radiation Therapy - IMRT): در IMRT، از نرمافزارهای پیشرفته برای تنظیم دقیق شدت پرتوها در نواحی مختلف تومور و بافتهای اطراف استفاده میشود. این تکنیک پیشرفته امکان رساندن دوز بالاتر و یکنواختتر پرتو به مثانه و تومور را فراهم میکند، در حالی که بافتهای سالم و حساس مجاور، بهویژه روده، رکتوم (راست روده) و استخوانهای لگن، دوز کمتری دریافت میکنند و حفظ میشوند.
- رادیوتراپی با هدایت تصویری (Image-Guided Radiation Therapy - IGRT): مثانه یک اندام متغیر است و شکل و موقعیت آن با پر و خالی شدن تغییر میکند. IGRT شامل استفاده از تصاویر (مانند سیتی اسکن یا اشعه ایکس) قبل یا در طول هر جلسه درمانی است تا موقعیت دقیق مثانه و تومور مشخص شود. این تکنیک به تیم درمانی کمک میکند تا پرتوها را با دقت بینظیری به سمت هدف بتابانند و مطمئن شوند که هدفگیری در هر جلسه صحیح است.
- رادیوتراپی کل مثانه (Whole Bladder Radiation Therapy): این روش سنتی، کل مثانه را هدف قرار میدهد و معمولاً به عنوان بخشی از پروتکل شیمیرادیوتراپی برای درمان سرطان مهاجم به عضلات مثانه (MIBC) انجام میشود تا اطمینان حاصل شود که تمام سلولهای سرطانی میکروسکوپی در مثانه از بین رفته اند.
۲. درمان با ذرات سنگین (Heavy Particle Therapy)
این روش شامل استفاده از ذرات خاصی مانند پروتون است که تفاوت قابل توجهی با پرتوهای استاندارد اشعه ایکس دارد:
پروتون درمانی: پروتونها انرژی خود را در یک نقطه بسیار مشخص (به نام "پیک براگ") آزاد میکنند و پس از آن، انرژی بسیار کمی به بافتهای پس از تومور منتقل میشود. این ویژگی منحصربهفرد، میتواند به کاهش شدید دوز دریافتی توسط بافتهای حساس اطراف مثانه (مانند نخاع یا روده کوچک) که پشت تومور قرار دارند، کمک کند. هرچند که دسترسی به این نوع درمانهای پیشرفته در حال حاضر بسیار محدود است.
آمادگی برای شروع رادیوتراپی مثانه
انجام برخی اقدامات و آمادگیها پیش از شروع دوره رادیوتراپی مثانه میتواند به مدیریت بهتر فرآیند درمان، افزایش دقت تابش و کاهش عوارض جانبی احتمالی کمک کند:
۱. تعامل و ارتباط با تیم درمانی
- ارتباط مستمر با تیم درمانی: ضروری است که بیمار تمامی سؤالات و نگرانیهای خود را در مورد جزئیات فرآیند درمان، عوارض جانبی احتمالی و نحوه مدیریت آنها با پزشک رادیوانکولوژیست، پرستار و تیم درمانی در میان بگذارد. هیچ سؤالی نباید ناگفته بماند.
- اطلاعرسانی دقیق درباره داروها: بیمار باید فهرستی کامل از تمام داروهایی که مصرف میکند (شامل داروهای نسخهای، بدون نسخه، مکملهای گیاهی و ویتامینها) را به پزشک ارائه دهد. برخی مکملها یا داروها ممکن است با اثر رادیوتراپی تداخل داشته باشند.
۲. آمادگیهای جسمی و عمومی
- تغذیه سالم و استراحت کافی: داشتن یک رژیم غذایی متعادل و مغذی و همچنین دریافت استراحت کافی قبل و در طول دوره درمان، به بدن کمک میکند تا با استرس ناشی از درمان بهتر مقابله کند و روند ترمیم بافتها تسریع یابد.
- پوشیدن لباسهای مناسب: استفاده از لباسهای گشاد و نخی که به ناحیه لگن و شکم فشار وارد نکنند، توصیه میشود تا پوست در طول دوره درمان تحریک نشود.
- عدم استفاده از اشیاء فلزی: در طول جلسات شبیهسازی و رادیوتراپی، هیچ گونه زیورآلات، سگک کمربند، یا سایر اشیاء فلزی نباید در نزدیکی ناحیه لگن بیمار باشد، زیرا این اشیاء میتوانند در کیفیت تصاویر یا توزیع دوز پرتوها تداخل ایجاد کنند.
۳. رعایت دستورالعملهای خاص مثانه و روده
- کنترل پر بودن مثانه: بسته به پروتکل درمانی و ناحیه دقیق تومور، ممکن است از بیمار خواسته شود که مثانه خود را در هر جلسه درمانی در وضعیت پر یا نیمهپر نگه دارد. این کار به ثابت نگه داشتن مثانه و دور کردن روده کوچک از مسیر پرتوها کمک میکند و برای دقت درمان ضروری است.
- مدیریت رژیم غذایی: تیم درمانی معمولاً برای کاهش گاز و حرکت در روده و رکتوم، که در نزدیکی مثانه قرار دارند، توصیه میکنند که بیمار رژیم غذایی کمفیبر را رعایت کند. این کار به حفظ موقعیت ثابت ارگانها در طول تابش کمک میکند.
عوارض جانبی رادیوتراپی مثانه و راهکارهای مدیریت آن
عوارض جانبی رادیوتراپی مثانه از فردی به فرد دیگر متفاوت است و به عواملی مانند دوز کل پرتو، حجم بافت تحت درمان (مثانه، روده و غدد لنفاوی لگنی) و سلامت عمومی بیمار بستگی دارد. این عوارض میتوانند به دو دسته کوتاهمدت (حاد) و بلندمدت (مزمن) تقسیم شوند.
عوارض جانبی کوتاهمدت (در طول درمان یا بلافاصله پس از آن)
این عوارض معمولاً در طول دوره درمان بروز میکنند و اغلب پس از پایان درمان به تدریج بهبود مییابند:
- مشکلات ادراری (سیستیت حاد پرتویی): شایعترین عارضه است و به صورت تکرر ادرار، سوزش ادرار (دیسوریا) و احساس فوریت در ادرار (نیاز ناگهانی به دستشویی رفتن) خود را نشان می دهد.
- مشکلات رودهای (پروکتیت حاد پرتویی): به دلیل نزدیکی روده بزرگ و رکتوم به مثانه ایجاد میشود و ممکن است بیمار تکرر اجابت مزاج، اسهال و درد یا ناراحتی شکمی را تجربه کند.
- خستگی: یکی از شایعترین عوارض است و به دلیل تلاش بدن برای ترمیم سلولهای آسیبدیده و استرس کلی درمان ایجاد میشود.
- تغییرات پوستی: پوست در ناحیه لگن که تحت تابش قرار میگیرد، ممکن است قرمز، حساس یا تیرهتر شود؛ چیزی مشابه آفتابسوختگی خفیف.
عوارض جانبی بلندمدت (هفتهها، ماهها یا سالها پس از درمان)
این عوارض ممکن است هفتهها، ماهها یا حتی سالها پس از پایان درمان بروز کنند و در برخی موارد میتوانند نیاز به مدیریت طولانیمدت داشته باشند:
- مشکلات ادراری مزمن: سیستیت پرتویی مزمن (التهاب و آسیب طولانیمدت به مثانه که میتواند منجر به خونریزی از مثانه شود) و تنگی مجرای ادرار.
- مشکلات رودهای مزمن: پروکتیت پرتویی مزمن (التهاب مزمن رکتوم که میتواند منجر به خونریزی از مقعد، درد، اسهال یا احساس دفع ناقص شود).
- اختلال عملکرد جنسی:
- در مردان: ممکن است باعث اختلال در نعوظ یا کاهش میل جنسی شود.
- در زنان: ممکن است باعث تنگی واژن، خشکی یا درد در حین رابطه شود.
- افزایش خطر شکستگی استخوانهای لگن (نادر): در درازمدت، پرتو میتواند استخوانهای لگن را ضعیف کرده و خطر شکستگی را افزایش دهد.
راهنمای جامع مدیریت عوارض رادیوتراپی مثانه
مدیریت مؤثر عوارض رادیوتراپی مثانه بخش جداییناپذیری از برنامه درمانی است. هدف اصلی، بهبود کیفیت زندگی شما و اطمینان از تکمیل موفقیتآمیز دوره درمان است. تیم درمانی شما، به صورت هماهنگ برای ارائه مراقبتهای حمایتی عمل میکنند. اما شما چه کارهایی میتوانید انجام دهید؟
مدیریت مشکلات ادراری و رودهای
این بخش نیاز به همکاری جدی بیمار دارد:
- داروهای مناسب: مصرف داروهای تجویز شده توسط پزشک برای کاهش سوزش ادرار، کنترل مثانه بیشفعال، یا کاهش اسهال (مانند داروهای ضداسهال) طبق نظر پزشک اهمیت دارد.
- رژیم غذایی:
- کنترل روده: رعایت رژیم غذایی کمفیبر (کمتر مصرف کردن سبزیجات خام، میوههای دارای پوست و دانهها) برای کاهش حرکات روده و اسهال.
- حذف محرکها: پرهیز از غذاهای پرادویه، بسیار چرب، و نوشیدنیهای محرک مانند کافئین (قهوه، چای، نوشابه) و الکل که میتوانند مثانه را تحریک کنند.
- نوشیدن آب: نوشیدن آب کافی برای رقیق کردن ادرار و شستشوی مثانه، به کاهش سوزش کمک میکند.
مقابله با خستگی
- استراحت کافی: خستگی شایع است؛ به بدن خود گوش دهید و هر زمان نیاز داشتید استراحت کنید.
- فعالیت بدنی سبک: انجام فعالیت بدنی سبک (مانند پیادهروی کوتاه روزانه) برخلاف تصور، میتواند به حفظ انرژی و بهبود خواب کمک کند.
- تغذیه: حفظ یک رژیم غذایی متعادل و مغذی برای پشتیبانی از ترمیم بدن.
مراقبت از پوست
- تمیز و مرطوب: شستشوی آرام ناحیه با آب ولرم و صابون ملایم و استفاده از کرمهای مرطوبکننده تأیید شده توسط پزشک (مانند کرمهای حاوی آلوئهورا).
- اجتناب از تحریک: از خاراندن، استفاده از محصولات معطر یا الکلدار، و قرار گرفتن در معرض آفتاب مستقیم در ناحیه لگن پرهیز کنید.
حمایت تخصصی
- مدیریت اختلال عملکرد جنسی: مشاوره با متخصص اورولوژی (برای مردان) یا زنان (برای زنان) و استفاده از درمانهای مناسب (مانند داروهای اختلال نعوظ یا روانکنندههای واژن) می تواند در بهبود اختلالات جنسی کمک کننده باشد.
- حمایت روانی و اجتماعی: مشاوره روانشناختی یا پیوستن به گروههای حمایتی برای کمک به بیمار در کنار آمدن با چالشهای درمان و تأثیر آن بر زندگی روزمره.
میزان موفقیت رادیوتراپی مثانه
میزان موفقیت رادیوتراپی مثانه به طور قابل توجهی به عوامل متعددی وابسته است. بهطور کلی، هدف اصلی در این درمان، کنترل سرطان، از بین بردن سلولهای سرطانی میکروسکوپی و در صورت امکان، حفظ مثانه (بهجای برداشتن کامل آن) است.
عوامل مؤثر بر نتیجه درمان رادیوتراپی مثانه عبارتند از:
- مرحله و نوع سرطان: در سرطانهای مثانه غیرتهاجمی عضلانی (NMIBC)، رادیوتراپی اغلب موفقیت بسیار بالایی در کنترل بیماری دارد. در سرطانهای تهاجمی عضلانی (MIBC)، میزان کنترل بیماری و شانس حفظ مثانه در ترکیب با شیمیدرمانی (شیمیرادیوتراپی) قابل توجه است.
- اندازه و درجه تهاجمی بودن تومور: تومورهای کوچکتر و با تهاجم کمتر، معمولاً بهترین پاسخ را به درمان میدهند.
- ترکیب درمانی (شیمیرادیوتراپی): ترکیب رادیوتراپی با شیمیدرمانی شانس کنترل کامل بیماری در مثانه و حفظ ارگان را به شکل چشمگیری افزایش میدهد و یک استاندارد درمانی محسوب میشود.
- سلامت عمومی بیمار: وضعیت عمومی سلامت، توانایی بدن برای تحمل دوز پرتوها و عوارض جانبی و ترمیم بافتها، در موفقیت کلی درمان نقش دارد.
رادیوتراپی مثانه میتواند منجر به از بین رفتن سلولهای سرطانی میکروسکوپی و کاهش چشمگیر خطر بازگشت سرطان در ناحیه لگن شود و در نهایت به بهبود طول عمر و حفظ کیفیت زندگی بیمار کمک کند. پزشک متخصص با در نظر گرفتن تمامی شرایط خاص هر بیمار، اطلاعات دقیقتری در مورد پیشآگهی و احتمال موفقیت درمان ارائه خواهد داد.
ابعاد مالی و هزینه رادیوتراپی مثانه
هزینه رادیوتراپی مثانه متغیر است و به عوامل مختلفی بستگی دارد که بیماران و خانوادهها باید برای برنامهریزی مالی آنها را در نظر بگیرند:
- نوع تکنیک رادیوتراپی: روشهای پیشرفتهتر و دقیقتر مانند IMRT و IGRT که نیازمند تجهیزات پیشرفته و زمانبندی دقیقتر هستند، معمولاً هزینههای بالاتری نسبت به روشهای سنتیتر دارند.
- تعداد و طول جلسات درمان: از آنجایی که رادیوتراپی مثانه معمولاً شامل جلسات پرتودهی بیشتری نسبت به برخی انواع دیگر سرطان است (اغلب ۲۰ تا ۴۰ جلسه یا بیشتر)، هزینه کل درمان نیز بر این اساس تعیین میشود.
- موقعیت جغرافیایی و نوع مرکز درمانی: هزینهها در شهرهای بزرگ و مراکز درمانی خصوصی معمولاً بالاتر از مراکز دولتی یا دانشگاهی است.
- پوشش بیمه: بیمههای درمانی پایه و تکمیلی معمولاً بخش قابل توجهی از هزینههای رادیوتراپی را پوشش میدهند. میزان دقیق پوشش به نوع بیمه، سقف تعهدات و قرارداد مرکز درمانی با شرکت بیمه بستگی دارد.
- هزینههای جانبی: علاوه بر هزینه خود فرآیند رادیوتراپی، هزینههای مربوط به مشاورهها، تصویربرداریهای لازم قبل، حین و پس از درمان (مانند سیتی اسکن و MRI)، داروهای مورد نیاز برای کنترل عوارض جانبی، و مراقبتهای حمایتی و توانبخشی نیز باید در نظر گرفته شوند.
برای کسب اطلاعات دقیق در مورد هزینهها، توصیه میشود بیماران و خانوادههایشان به طور مستقیم با مرکز درمانی مورد نظر و شرکت بیمه خود مشورت نمایند.
پس از رادیوتراپی مثانه
پس از اتمام دوره رادیوتراپی مثانه، مراقبتهای پیگیرانه نقش حیاتی در مسیر بهبودی و مدیریت بلندمدت بیماری ایفا میکنند. این پیگیریها به تیم درمانی کمک میکنند تا پاسخ بدن شما به درمان را ارزیابی کرده و در صورت نیاز، مداخلات لازم را انجام دهند:
۱. پیگیریهای درمانی و تشخیصی
- معاینات منظم و سیستوسکوپی: انجام معاینات فیزیکی منظم و سیستوسکوپی (بررسی داخل مثانه با دوربین کوچک) به صورت دورهای، برای ارزیابی پاسخ مستقیم به درمان و تشخیص زودهنگام هرگونه عود احتمالی ضروری است.
- تصویربرداری و آزمایش ادرار: انجام تصویربرداریهای دورهای (مانند سیتی اسکن یا MRI) و آزمایش ادرار، برای بررسی وضعیت عمومی مثانه و ناحیه لگن، و پایش وجود سلولهای سرطانی یا عفونت مهم است.
- ویزیتهای منظم با رادیوانکولوژیست و اورولوژیست: بیمار باید به طور منظم با متخصص رادیوانکولوژیست و اورولوژیست ملاقات داشته باشد تا وضعیت عمومی او ارزیابی شده و در صورت نیاز، برنامهریزی برای مراقبتهای حمایتی انجام گیرد.
۲. مدیریت عوارض و بهبود کیفیت زندگی
- پیگیری و مدیریت عوارض جانبی بلندمدت: عوارض جانبی بلندمدت مانند مشکلات مزمن ادراری یا رودهای (مانند سیستیت یا پروکتیت پرتویی) باید به دقت پایش و مدیریت شوند. ممکن است نیاز به مراجعه به متخصصین گوارش یا اورولوژیست برای مدیریت تخصصی این عوارض باشد.
- مشاوره و حمایت روانی: حمایت روانی مداوم برای کمک به بیمار در کنار آمدن با چالشهای پس از درمان و بازگشت به زندگی عادی بسیار مهم است.
نتیجهگیری
رادیوتراپی مثانه یک گزینه مهم در درمان سرطان مثانه است که امکان کنترل بیماری و در بسیاری موارد حفظ مثانه را فراهم میکند.
پیشرفتهای چشمگیر در تکنیکهای رادیوتراپی، امکان هدفگیری دقیقتر تومور و به حداقل رساندن آسیب به بافتهای سالم (بهویژه روده) را فراهم آورده است. آگاهی، مراقبت صحیح و مدیریت مؤثر عوارض جانبی، همگی در موفقیتآمیز بودن این فرآیند نقش کلیدی دارند و به شما کمک میکنند تا با اطمینان و روحیهای قویتر، مسیر درمان را طی کنید. تحقیقات مستمر در این حوزه نیز نویدبخش آیندهای روشنتر برای بهبود نتایج و کاهش عوارض هستند.















دیدگاه خود را به اشتراک بگذارید.
از اینکه محتوای ارائه شده درباره رادیوتراپی سرطان مثانه را عالی ارزیابی کردید، بسیار سپاسگزاریم.
هدف ما این است که موضوعات مهم حوزه سلامت و پزشکی را با دقت و جامعیت کامل توضیح دهیم تا آگاهی در این حوزه حساس افزایش یابد. اینکه این مطلب از نظر شما عالی بوده، بهترین دلگرمی برای تیم ماست.
اگر سوالی تخصصی، یا ابهامی در مورد مراقبتهای پس از درمان و یا هر موضوع دیگری در این حوزه داشتید، حتماً بپرسید؛ با کمال میل همراه شما خواهم بود.
با آرزوی سلامتی