سرطان دهانه رحم (سرویکس)، که به آن سرطان گردن رحم نیز گفته می شود، نوعی سرطان در خانم ها است که طی آن سلول های پایین ترین قسمت رحم شروع به تقسیم و رشد غیرعادی کرده و توده سرطانی را به وجود می آورند. در ادامه اطلاعاتی درباره علائم و علل بروز سرطان دهانۀ رحم، نحوه تشخیص و درمان آن ارائه می شود.
سرطان دهانه رحم چیست؟
سرطان دهانه رحم، نوعی سرطان است که سلول های دهانه رحم (قسمت پایینی رحم که به واژن متصل می شود) را درگیر می کند.
سویه های متنوعی از ویروس پاپیلومای انسانی (اچ پی وی-HPV) نقش مهمی در ایجاد این سرطان ایفا می کند.
معمولاً زمانی که افراد در معرض اچ پی وی قرار می گیرند، سیستم ایمنی بدن از ایجاد آسیب توسط ویروس، جلوگیری می کند. با این وجود در درصد اندکی از افراد، ویروس جان سالم به در برده و برای سال ها زنده می ماند و منجر به سرطانی شدن سلول های دهانه رحم می شود.
با انجام آزمایش های غربالگری و واکسیناسیون می توان خطر ابتلا به عفونت اچ پی وی را کاهش داد.
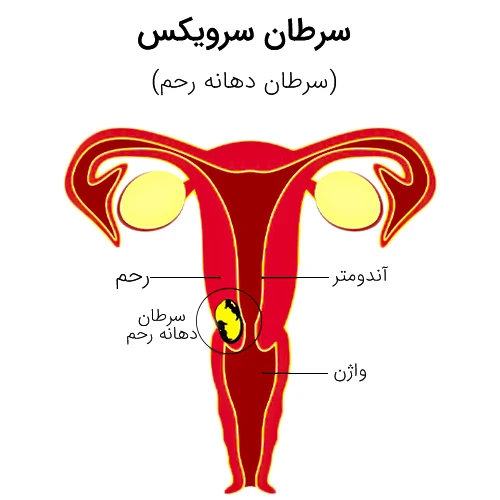
علائم سرطان دهانه رحم
سرطان دهانه رحم در مراحل ابتدایی خود، معمولاً هیچ گونه علامت و نشانه ای ندارد.
علائم و نشانه ها در مراحل پیشرفته سرطان دهانه رحم عبارتند از:
- خونریزی واژن پس از رابطه جنسی، بین پریود ها و یا بعد از یائسگی
- خونریزی قاعدگی که شدیدتر است و بیشتر از حد معمول طول می کشد.
- ترشحات آبکی و خونی واژن که ممکن است بدبو و غلیظ نیز باشند.
- درد در ناحیه لگن و یا در حین رابطه جنسی

چه زمانی باید به پزشک مراجعه کرد
در صورت داشتن هرنوع علائم و نشانه نگران کننده ای، به پزشک خود مراجعه نمایید.
علل ابتلا به سرطان دهانه رحم
هنگامی که در دی ان ای (DNA) سلول های سالم، تغییراتی ایجاد شود (جهش)، سرطان دهانه رحم آغاز می شود. دی ان ای سلول، حاوی دستورالعمل هایی است که عملکرد سلول ها را مشخص میکند. جهش سلولی باعث می شود که سلول ها به سرعت تکثیر شوند.
سلول های سالم با روند یکسانی رشد می کنند و تکثیر می شوند و در نهایت در زمان مشخصی می میرند. جهش موجب رشد و تکثیر غیرقابل کنترل سلول ها و عدم مرگ آنان می شود. تجمع غیرعادی سلول ها، منجر به شکل گیری یک تومور خواهد شد. سلول های سرطانی در نزدیکی بافت ها تقسیم و سپس از تومور جدا و در هر نقطه از بدن، پخش می شوند (متاستاز).
عفونت اچ پی وی، نقش مهمی را در ابتلا به این بیماری، ایفا می کند. اچ پی وی، بسیار رایج است ولی اغلب مبتلایان این ویروس هرگز به سرطان دچار نمی شوند. این ویروس معمولاً خود به خود از بین می رود. با این حال، در برخی موارد، این ویروس می تواند باعث تغییراتی در سلول ها و به دنبال آن منجر به سرطان شود.

انواع سرطان دهانه رحم
سرطان دهانه رحم بر اساس نوع سلولی که سرطان در آن شروع می شود به انواع مختلفی تقسیم می شود. انواع اصلی سرطان های دهانه رحم عبارتند از:
- سرطان سلول های سنگفرشی. این نوع سرطان دهانه رحم در سلول های باریک و مسطح (سنگفرشی) پوشش بخش بیرونی دهانه رحم که به واژن ختم می شوند، دیده می شود. بیشتر سرطان های دهانه رحم از این نوع هستند.
- آدنوکارسینوم. این نوع از سرطان دهانه رحم، از سلول های غده ای به شکل ستون که کانال گردن رحم را پوشانده اند، شروع می شود.
گاهی اوقات هر دو نوع سلول های سنگفرشی و غده ای، سرطانی می شوند. سرطان دهانه رحم، به ندرت در سلول های دیگری به غیر از این دو نوع سلول رخ می دهد.
عوامل خطرساز (ریسک فاکتورها)
عوامل خطرساز سرطان دهانه رحم عبارتند از:
- داشتن شریک های جنسی متعدد. اگر فردی شریک های جنسی متعددی داشته باشد و یا شریک جنسی او اینگونه باشد، به شدت در معرض خطر عفونت با HPV قرار خواهد گرفت.
- داشتن فعالیت جنسی در سنین پایین. داشتن رابطه جنسی در سنین پایین، خطر ابتلا به اچ پی وی را افزایش خواهد داد.
- سایر عفونت های مقاربتی. ابتلا به سایر عفونتهای مقاربتی که به آن STI نیز میگویند، خطر ابتلا به HPV را افزایش میدهد و در نتیجه میتواند منجر به سرطان دهانه رحم شود. از این عفونت های مقاربتی می توان به کلامیدیا، سوزاک، سفلیس، اچ آی وی / ایدز اشاره نمود.
- سیستم ایمنی ضعیف. ضعیف بودن سیستم ایمنی بدن و ابتلا به اچ پی وی یا سایر بیماری ها، خطر ابتلا به سرطان دهانه رحم را افزایش خواهد داد.
- سیگار کشیدن. سیگار خطر ابتلا به سرطان سلول های سنگفرشی دهانه رحم را افزایش می دهد. هنگامی که عفونت HPV در افرادی که سیگار میکشند اتفاق میافتد، مدت زمان بیماری بیشتر طول میکشد و کمتر احتمال دارد به طور کامل از بین رود.
- قرار گرفتن در معرض داروهای پیشگیری از سقط جنین. اگر والدین در دوران بارداری دارویی به نام دی اتیل استیلبسترول، که به نام DES نیز شناخته میشود، مصرف کرده باشند، ممکن است خطر ابتلا به سرطان دهانه رحم در فرزند افزایش یابد. این دارو در دهه 1950 برای جلوگیری از سقط جنین استفاده می شد. این ماده عامل نوعی سرطان دهانه رحم به نام آدنوکارسینوم سلول شفاف مرتبط است.

پیشگیری از بروز بیماری
برای کاهش خطر ابتلا به سرطان دهانه رحم می توان این اقدامات را انجام داد:
- تزریق واکسن HPV. دریافت واکسن اچ پی وی، خطر ابتلا به عفونت HPV و در نتیجه سرطان دهانه رحم و سایر سرطان های مرتبط با اچ پی وی را کاهش خواهد داد.
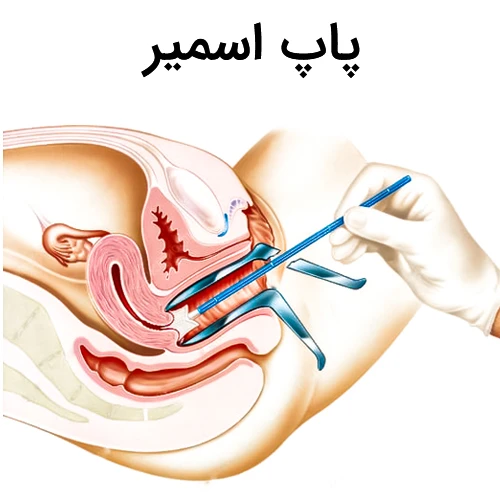
- آزمایش منظم پاپ اسمیر. آزمایش پاپ اسمیر، بیماری های پیش سرطانی که منجر به سرطان دهانه رحم می شوند را تشخیص می دهد و بدین صورت از بروز سرطان دهانه رحم پیشگیری می شود. اکثر نهادهای پزشکی، شروع آزمایش پاپ اسمیر را از سن 21 سالگی و تکرار آن را هر چند سال یکبار، توصیه می کنند.
- رابطه جنسی ایمن. با روش های پیشگیری از ابتلا به عفونت های مقاربتی مانند استفاده از کاندوم و محدود کردن تعداد شریک های جنسی، خطر ابتلا به سرطان دهانه رحم نیز کاهش خواهد یافت.
- سیگار نکشیدن. در صورتی که سیگار نمی کشید، این روند را ادامه دهید. اما در صورت سیگاری بودن با کمک پزشک، آن را ترک کنید.
تشخیص سرطان دهانه رحم
غربالگری سرطان دهانه رحم
آزمایش های غربالگری، سرطان دهانه رحم و یا بیماری های پیش سرطانی که منجر به این نوع سرطان می شوند را تشخیص خواهند داد. بیشتر پزشکان توصیه می کنند که این نوع آزمایش های غربالگری از سن 21 سالگی، آغاز شوند.
انواع آزمایش های غربالگری عبارتند از:
- آزمایش پاپ اسمیر. در طول این آزمایش، پزشک تعدادی از سلول های دهانه رحم را جدا می کند و برای نمونه برداری و بررسی ناهنجاری ها، آنها را به آزمایشگاه ارسال می کند.
- آزمایش HPV DNA. این آزمایش، شامل بررسی سلول های جمع آوری شده از دهانه رحم برای بررسی عفونت با هر یک از انواع اچ پی وی که به احتمال زیاد منجر به سرطان دهانه رحم می شوند، می باشد.
درباره انواع آزمایش های غربالگری با پزشک صحبت کنید.
تشخیص بیماری
درصورتی که پزشک به وجود سرطان دهانه رحم مشکوک باشد با ابزار بزرگنمایی مخصوصی، سلول های غیرعادی دهانه رحم را بررسی خواهد کرد (کولپوسکوپی).در طول کولپوسکوپی، پزشک از سلول های دهانه رحم نمونه برداری می کند و آنها را به آزمایشگاه ارسال می کند. برای نمونه برداری از بافت، پزشک معمولاً از روش های زیر استفاده خواهد کرد:
- نمونه برداری پانچ. در این روش از یک ابزار تیز برای برداشتن نمونه های کوچک از بافت دهانه رحم استفاده می شود.
- کورتاژ درون رحمی. در این روش، پزشک با استفاده از ابزاری کوچک و قاشقی شکل (کورِت) یا یک براش کوچک، نمونه بافتی را از دهانه رحم تراش می دهد.
در صورت دشوار بودن نمونه برداری پانچ یا کورتاژ درون رحمی، پزشک یکی از آزمایش های زیر را انجام خواهد داد:
- حلقه سیم الکتریکی. در این آزمایش، از سیم برق نازک و ولتاژ پایینی برای به دست آوردن یک نمونه بافتی کوچک استفاده می کند. این آزمایش معمولاً با بی حسی موضعی و در مطب پزشک انجام می شود. این روش به نام روش برداشت الکتروسرجری حلقه ای (LEEP) نیز نامیده شود.
- نمونه برداری مخروطی. پزشک در این آزمایش، از لایه های عمیق تری از سلول های دهانه رحم نمونه برداری می کند. نمونه برداری مخروطی در بیمارستان و با بیهوشی عمومی انجام شود.
مرحله بندی
اگر پزشک تشخیص دهد که فردی مبتلا به سرطان دهانه رحم است، برای تعیین میزان (مرحله) سرطان، انجام آزمایش های متعددی را توصیه خواهد کرد. تعیین مرحله سرطان یک عامل کلیدی در تصمیم گیری پزشک در مورد درمان بیماران است.
آزمایش های مرحله ای عبارتند از:
- آزمایش های تصویربرداری. تست های تصویربرداری، تصاویری از بدن می سازند که می تواند محل و اندازه سرطان را نشان دهند. از این آزمایش ها می توان به رادیوگرافی، سی تی اسکن، ام آر آی و توموگرافی (پت اسکن) اشاره نمود.
- معاینه بصری مثانه و راست روده. پزشک با استفاده از اسکوپ های ویژه ای، فضای داخلی مثانه و راست روده را مشاهده می کند.
مراحل سرطان واژن از 1 تا 4 متغیر است. کمترین عدد به این معنی است که سرطان فقط در دهانه رحم است. با افزایش اعداد، سرطان پیشرفته تر می شود. سرطان دهانه رحم در مرحله 4 رشد کرده، اندام های مجاور را درگیر نموده یا به سایر نواحی بدن گسترش یافته است.
درمان سرطان دهانه رحم
درمان سرطان دهانه رحم به عوامل مختلفی مانند مرحله سرطان، ابتلا به سایر بیماری ها و شرایط فرد بیمار بستگی دارد. پزشک از جراحی، پرتودرمانی، شیمی درمانی یا ترکیبی از این سه مورد برای درمان سرطان استفاده خواهد کرد.
عمل جراحی
سرطان دهانه رحم در مراحل اولیه معمولاً با جراحی درمان می شود. تشخیص اینکه کدام یک از عمل های جراحی برای بیمار بهتر است به میران گسترش سرطان، مرحله آن و اینکه آیا فرد بیمار در آینده قصد بارداری دارد یا خیر بستگی دارد.
انواع گزینه های درمانی عبارتند از:
- جراحی برداشت بافت سرطانی. در صورتی که سرطان دهانه رحم بسیار کوچک باشد، ممکن است بتوان آن را به طور کامل با روش نمونه برداری مخروطی برداشت. در این روش یک قطعه مخروطی از بافت دهانه رحم برش داده می شود اما باقی مانده دهانه رحم دست نخورده باقی می ماند. این روش می تواند برای بیمارانی که تمایل دارند در آینده باردار شوند، استفاده شود.
- جراحی برداشتن دهانه رحم (تراکلکتومی). سرطان کوچک دهانه رحم در مراحل اولیه را می توان با یک روش رادیکال تراکلکتومی درمان نمود. در این روش، دهانه رحم و برخی از بافت های اطراف آن برداشته می شود. سایر بخش های رحم پس از این روش باقی می مانند، بنابراین امکان بارداری همچنان وجود دارد.
- جراحی برداشتن دهانه رحم و رحم (هیسترکتومی). بیشتر سرطان های دهانه رحم در مراحل اولیه، با یک جراحی رادیکال هیسترکتومی (که شامل برداشتن دهانه رحم، رحم، بخشی از واژن و گره های لنفاوی مجاور است) درمان می شوند. هیسترکتومی در مراحل اولیه می تواند سرطان دهانه رحم را به طور کامل درمان و از پیشرفت آن جلوگیری کند. اما برداشتن رحم باردار شدن را غیر ممکن می کند.
هیسترکتومی کمتر تهاجمی -که به صورت ایجاد چندین برش کوچک در شکم به جای یک برش بزرگ است- نیز یک گزینه برای سرطان دهانه رحم در مراحل اولیه می باشد. افرادی که تحت جراحی کم تهاجمی قرار می گیرند تمایل دارند سریع تر بهبود یابند و زمان کمتری را در بیمارستان سپری کنند. اما برخی تحقیقات اعلام کرده اند که ممکن است هیسترکتومی کم تهاجمی از هیسترکتومی مرسوم، تأثیر کمتری داشته باشد. اگر قصد انجام جراحی کم تهاجمی را دارید، در مورد مزایا و خطرات این روش با جراح خود صحبت کنید.
پرتو درمانی
در پرتودرمانی از پرتوهای پرانرژی مانند اشعه ایکس یا پروتون برای از بین بردن سلول های سرطانی استفاده می شود. پرتودرمانی اغلب اوقات همراه با شیمی درمانی به عنوان درمان اصلی سرطان های دهانه رحم محدود و پیشرفته به کار می رود. در صورت افزایش احتمال عود سرطان، ممکن است رادیوتراپی پس از جراحی توصیه شود.
پرتودرمانی را می توان به روش های زیر انجام داد:
- به صورت خارجی، با هدایت پرتو به ناحیه مورد نظر در بدن (پرتودرمانی خارجی).
- به صورت داخلی، با قرار دادن دستگاهی غنی از مواد رادیواکتیو در داخل واژن، که معمولاً فقط چند دقیقه طول می کشد (براکی تراپی).
- هم خارجی و هم داخلی
چنانچه فردی هنوز یائسه نشده باشد، پرتودرمانی ممکن است باعث یائسگی او شود. در صورتی که پس از پرتودرمانی قصد باردار شدن دارید، از پزشک خود در مورد راه های حفظ تخمک خود قبل از شروع درمان سوال کنید.
شیمی درمانی
شیمی درمانی نوعی درمان دارویی است که در آن از مواد شیمیایی برای از بین بردن سلول های سرطانی استفاده می شود.
برای درمان سرطان دهانه رحم که به خارج از آن گسترش پیدا کرده است، معمولاً دوزهای ضعیف شیمی درمانی با پرتودرمانی ترکیب می شوند، چرا که شیمی درمانی می تواند اثرات پرتودرمانی را افزایش دهد. استفاده از دوزهای قوی تر شیمی درمانی برای کمک به کنترل علائم سرطان بسیار پیشرفته توصیه می شود. ممکن است قبل از جراحی برای کاهش اندازه تومور، از شیمی درمانی استفاده شود.
درمان هدفمند
درمان های دارویی هدفمند روی نقاط ضعف خاص موجود در سلول های سرطانی متمرکز هستند و با مسدود کردن این نقاط ضعف، سلول های سرطانی را از بین خواهند برد. در سرطان های پیشرفته دهانه رحم، دارو درمانی هدفمند معمولاً با شیمی درمانی ترکیب می شود. این نوع درمان ممکن است گزینه ای برای سرطان پیشرفته دهانه رحم باشد.
ایمنی درمانی
ایمنی درمانی، نوعی درمان دارویی است که به سیستم ایمنی بدن کمک می کند تا با سرطان مقابله کند. سیستم ایمنی بدن با حمله به میکروب ها و سایر سلول هایی که نباید در بدن باشند، با بیماری ها مبارزه می کند. سلول های سرطانی با پنهان شدن از سیستم ایمنی بدن زنده می مانند. ایمونوتراپی به سلول های سیستم ایمنی کمک می کند تا سلول های سرطانی را پیدا کرده و از بین ببرند. در سرطان دهانه رحم ، ایمنی درمانی زمانی در نظر گرفته می شود که سرطان پیشرفته شده است و سایر روش ها، کارایی خود را از دست داده باشند.
مراقبت های حمایتی (تسکینی)
مراقبت های تسکینی یک مراقبت پزشکی ویژه است که بر روی تسکین درد و سایر علائم جدی بیماری ها، متمرکز است. متخصصان مراقبت تسکینی با فرد بیمار، خانواده اش و سایر پزشکان او همکاری می کنند تا پشتیبانی های بیشتری را که مکمل مراقبتهای مداوم است، ارائه دهند.
در صورت استفاده از مراقبت های تسکینی همراه با سایر روش های درمانی، افراد مبتلا به سرطان احساس بهتر و عمر طولانی تری خواهند داشت.
مراقبت های تسکینی توسط تیمی از پزشکان، پرستاران و سایر افراد متخصص آموزش دیده ارائه می شود. هدف تیم های مراقبت تسکینی، بهبود کیفیت زندگی افراد مبتلا به سرطان و خانواده های آنها است. این نوع مراقبت در کنار سایر درمان ها ارائه می شود.
راهکارهایی برای کنار آمدن با بیماری
با گذشت زمان، خواهید فهمید که چه چیزی به شما کمک می کند تا با عدم اطمینان و پریشانی کنار بیایید. تا آن زمان، ممکن است موارد زیر به شما کمک کنند:
- برای تصمیم گیری درباره مراقبت از خود به اندازه کافی درباره سرطان دهانه رحم بیاموزید. از پزشک خود در مورد سرطان خود، از جمله گزینه های درمانی و در صورت تمایل، پیش آگهی خود بپرسید. با کسب اطلاعات بیشتر در مورد سرطان، ممکن است در تصمیم گیری در مورد درمان اعتماد به نفس بیشتری پیدا کنید.
- دوستان و خانواده را نزدیک خود نگه دارید. قوی نگه داشتن روابط نزدیک به شما کمک می کند تا با سرطان مقابله کنید. دوستان و خانواده می توانند پشتیبانی عملی لازم را از قبیل کمک به مراقبت از خانه در صورت بستری بودن در بیمارستان فراهم کنند و هنگامی که احساس نا امیدی می کنید می توانند از نظر عاطفی شما را حمایت کنند.
- شنونده خوبی پیدا کنید که مایل باشد به صحبت های شما درباره امیدها و ترس های شما گوش دهد. این ممکن است یکی از دوستان یا اعضای خانواده باشد. صحبت با یک مشاور، مددکار اجتماعی پزشکی، یا گروه پشتیبانی سرطان نیز ممکن است مفید باشد. از پزشک خود در مورد گروه های پشتیبانی سوال کنید.
آمادگی برای ملاقات با پزشک
در صورت داشتن علائم و نشانه های نگران کننده، از پزشک خود وقت بگیرید. در صورتی که پزشک به ابتلای بیمار به سرطان دهانه رحم مشکوک شود، وی را به متخصص انکولوژی زنان (پزشکی که در زمینه درمان سرطان هایی که بر سیستم تولید مثل زنان تأثیر می گذارد تخصص دارد)، ارجاع می دهد.
در ادامه اطلاعاتی برای کمک به آمادگی برای ملاقات با پزشک و انتظاراتی که از پزشک دارید، آورده شده است.
آنچه می توانید انجام دهید:
از هرگونه محدودیت قبل از قرار ملاقات آگاه باشید. مانند نخوردن غذای جامد در روز قبل از قرار ملاقات.
- علائمی که تجربه می کنید را یادداشت کنید، از جمله علائمی که به نظر نامرتبط با بیماری می آیند.
- اطلاعات شخصی اصلی، از جمله استرس های عمده یا تغییرات اخیر زندگی را بنویسید.
- لیستی از تمام داروها، ویتامین ها یا مکمل هایی که مصرف می کنید تهیه کنید.
- همراه داشتن یک دوست یا یکی از اعضای خانواده برای کمک به بخاطر سپردن اطلاعات میتواند کمک کننده باشد.
- سوالاتی که از پزشک دارید، را یادداشت کنید.
وقت شما با پزشک محدود است، بنابراین تهیه لیستی از سوالات می تواند به شما کمک کند تا از وقت خود نهایت استفاده را ببرید. سوالات خود را از مهمترین تا کم اهمیت ترین لیست کنید. در مورد سرطان دهانه رحم، برخی از سوالات اساسی که باید از پزشک بپرسید عبارتند از:
- به احتمال زیاد عامل اصلی بروز علائم من چیست؟
- به انجام چه نوع آزمایش هایی نیاز دارم؟
- چه روش های درمانی موجود است و چه عوارضی را می توان انتظار داشت؟
- پیش شناخت از بیماری چیست؟
- بعد از اتمام درمان، هر چند وقت یکبار باید به پزشک مراجعه کنم؟
علاوه بر سوالاتی که برای پرسیدن از پزشک خود آماده کرده اید، در پرسیدن سوالات دیگری که برایتان پیش می آید، تردید نکنید.
از پزشک چه انتظاری می رود
پزشک احتمالاً تعدادی سوال از شما خواهد پرسید. آماده بودن برای پاسخ دادن به آنها، موجب می شود تا بتوانید وقت بیشتری را برای سوالاتی که از او دارید، نگه دارید. پزشک احتمالاً سوالات زیر را خواهد پرسید:
- چه علائمی را تجربه می کنید؟ شدت آنها چقدر است؟
- اولین بار از چه زمانی علائم را تجربه کردید؟ آیا آنها با گذشت زمان تغییر کرده اند؟
- آیا از زمان شروع فعالیت جنسی مرتباً آزمایش پاپ اسمیر انجام داده اید؟ آیا تا به حال در گذشته نتایج غیر طبیعی آزمایش پاپ اسمیر داشته اید؟
- آیا تا به حال به دلیل بیماری دهانه رحم تحت درمان قرار گرفته اید؟
- آیا تاکنون مبتلا به یک بیماری مقاربتی (STI) تشخیص داده شده اید؟
- آیا تاکنون داروهایی مصرف کرده اید که سیستم ایمنی بدن شما را سرکوب کند؟
- آیا تابه حال سیگار کشیده اید؟ چقدر؟
- آیا در آینده قصد فرزند دار شدن دارید؟













دیدگاه خود را به اشتراک بگذارید.