سرخک یک بیماری مسری است که از راه تنفس به سرعت منتقل می شود. واکسیناسیون (واکسن MMR) بهترین راه برای پیشگیری از ابتلا به آن است. در ادامه برای اینکه به طور دقیق تر بررسی کنیم بیماری سرخک چیست، به علائم و نشانه های سرخک و همینطور علل بروز بیماری سرخک می پردازیم و علاوه بر این، درباره نحوه تشخیص و درمان سرخک نیز بحث می کنیم.
بیماری سرخک چیست؟
بیماری سرخک نوعی عفونت ویروسی است که در در دوران کودکی ایجاد می شود. این بیماری، زمانی شیوع زیادی داشت اما امروزه می توان با تزریق واکسن از بروز آن جلوگیری کرد.
سرخک: خطرات جدی و نیاز به واکسیناسیون بیشتر
به بیماری سرخک روبه اولا نیز گفته می شود که می تواند در خردسالان به شکل بسیار جدی و حتی کشنده ایجاد شود. با این که بسیاری از کودکان واکسن این بیماری را دریافت می کنند اما همچنان میزان مرگ و میر ناشی از این بیماری بیش از 200،000 نفر در سال می باشد که درصد زیادی از آن را کودکان زیر 5 سال به خود اختصاص می دهند.
نتیجه واکسیناسیون و آگاهی عمومی
به طور کلی در دو دهه گذشته و در نتیجه واکسیناسیون ها، شیوع بیماری سرخک در آمریکا کاهش یافته است. در آمریکا در سال 2004 حدود 300 مورد و در سال 2014 بیش از 600 مورد ابتلا به سرخک گزارش شده است. بیشتر موارد ابتلا به این بیماری مربوط به مسافرانی بوده که از کشورهای دیگر آمده بودند و افرادی که مبتلا شده بودند، واکسینه نشده بودند و یا اطلاعی درباره واکسینه شدن در برابر این بیماری نداشتند.
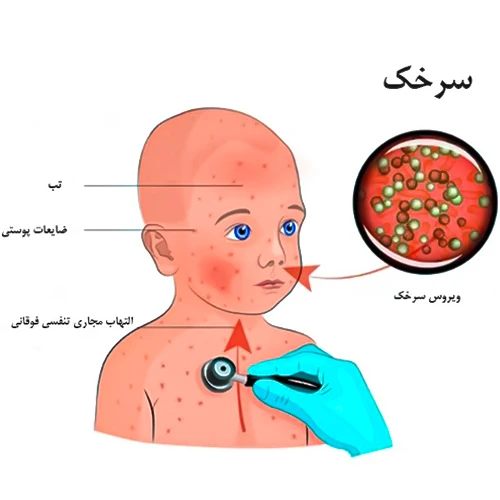
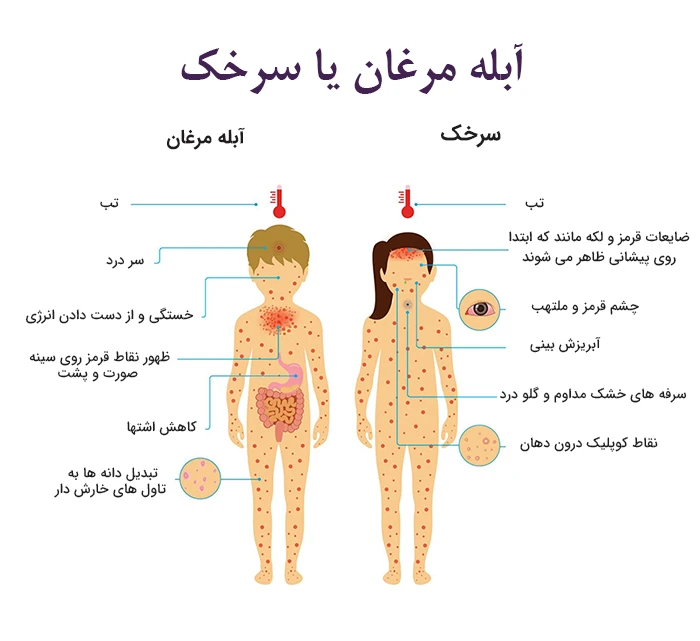
علائم سرخک چیست؟
حدود 10 تا 14 روز پس از قرار گرفتن در معرض ویروس، علائم سرخک ظاهر می شود؛ به طور کلی این علائم از بیماری سرخک به صورت زیر بروز می کنند:
- تب
- سرفه خشک
- آبریزش بینی
- گلو درد
- التهاب ملتحمه چشم (کونژکتیویت)
- لکه هایی سفید با مرکزی مایل به آبی روی زمینه ای قرمز که داخل دهان و بر روی پوشش داخلی گونه -که به آن لکه های کوپلیک می گویند- ایجاد می شوند.
- ضایعه های پوستی که در نتیجه ادغام لکه های بزرگ و صاف ایجاد می شود.
مراحل عفونت سرخک و دوره انتقال ویروس
این عفونت در طی مراحلی متوالی در مدت زمان 2 تا 3 هفته ای اتفاق می افتد.
- عفونت و دوره نهفتگی. 10 تا 14 روز اول پس از آلودگی، ویروس سرخک نهفته بوده و هیچ گونه علائم و نشانه ای از بیماری سرخک در این دوره وجود ندارد.
- علائم و نشانه های غیر اختصاصی. به طور کلی سرخک با تب خفیف تا نسبی، سرفه های مداوم، آبریزش بینی، التهاب ملتحمه چشم و گلودرد شروع می شود. ممکن است این عوارض 2 تا 3 روز ادامه داشته باشد.
- بیماری حاد و ضایعات پوستی. ضایعات به صورت لکه های قرمز کوچکی هستند که ممکن است برجسته نیز باشند. مجموعه لکه ها و برجستگی ها در کنار یکدیگر، ظاهر پوست را لکه لکه می کنند. این بیماری ابتدا صورت را هدف می گیرد. بعد از چند روز این ضایعات پوستی به بازوها و تنه و پس از آن به ران ها و ساق پاها کشیده می شود. در همین حین، تب افزایش پیدا کرده و به 40 تا 41 درجه سانتی گراد می رسد. محو شدن لکه های سرخک کم کم از روی صورت شروع شده و پاها در آخر بهبود می یابند.
- دوره انتقال ویروس. دوره انتقال ویروس در حدود 8 روز می باشد. 4 روز قبل و 4 روز پس از از ظاهر شدن لکه ها.
چه زمانی باید به پزشک مراجعه کرد
اگر گمان می کنید خود و یا فرزندتان در معرض ویروس قرار گرفته اید و یا دچار ضایعات پوستی مشابه سرخک شده اید، به پزشک مراجعه کنید. همچنین باید دوره ی واکسیناسیون خود و اعضای خانواده را به خصوص پیش از شروع دورۀ ابتدایی و دانشگاه یا سفرهای بین المللی با پزشک بررسی کنید.
علل بروز بیماری سرخک
بیماری سرخک یک بیماری به شدت واگیردار است که توسط نوعی ویروس که در بینی و گلوی فرد آلوده (کودک یا بزرگسال) تکثیر می یابد، ایجاد می شود. اگر فرد مبتلا به سرخک سرفه، عطسه یا صحبت کند، قطرات آلوده و عفونی را در هوا پخش کرده و در نتیجه افراد دیگر با استنشاق آن ها ممکن است دچار شوند.به علاوه قطرات آلوده می توانند برای چند ساعت به شکل فعال و مسری روی سطوح باقی بمانند، تماس دست افراد با این سطوح و پس از آن مالیدن چشم ها یا بینی و دهان باعث انتقال ویروس می شود.90٪ افراد حساسی که با افراد آلوده به این ویروس در تماس باشند بیمار می شوند.
عوامل خطرساز برای ابتلا به سرخک چیست؟ (ریسک فاکتورها)
- واکسینه نبودن. عدم واکسیناسیون باعث افزایش احتمال ابتلا به بیماری سرخک می شود.
- سفرهای بین المللی. سفر به کشورهای در حال توسعه که سرخک در آن ها شایع تر است، افراد را بیشتر در معرض خطر ابتلا به بیماری سرخک قرار می دهد.
- کمبود ویتامین آ. کمبود ویتامین آ در رژیم غذایی باعث بروز شدیدتر علائم بیماری سرخک می شود.
عوارض بیماری سرخک کدامند؟
- عفونت گوش. یکی از عوارض شایع بیماری سرخک، عفونت باکتریائی گوش می باشد.
- برونشیت (التهاب برونش ها)، لارنژیت (التهاب حنجره) و خروسک. این بیماری باعث التهاب حنجره یا پوشش دیوارۀ داخلی مجاری اصلی ورود هوا به ریه (نایژه ها / برونش ها) می شود.
- ذات الریه (پنومونی). از عوارض شایع سرخک می باشد. ممکن است افرادی که سیستم ایمنی ضعیفی دارند پس از ابتلا به این بیماری به نوع خطرناک ذات الریه مبتلا شوند که گاه می تواند کشنده نیز باشد.
- التهاب مغز (انسفالیت). تقریباً از هر صد نفری که به سرخک مبتلا می شوند یک نفر دچار عارضه ای به نام انسفالیت یا التهاب مغز می شود که یا بلافاصله بعد از بیماری اتفاق می افتد و یا حتی ممکن است پس از گذشت 1 ماه بروز کند.
- مشکلات در دوره بارداری. در صورت بارداری لازم است بیمار تحت مراقبت های ویژه قرار بگیرد، چرا که بیماری سرخک می تواند باعث زایمان زودرس، کاهش وزن نوزاد و یا مرگ مادر شود.
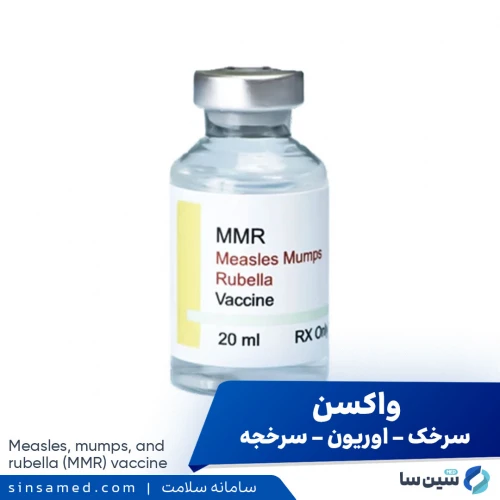
پیشگیری از بروز بیماری سرخک
مرکز کنترل و پیشگیری بیماری ها توصیه می کند تا کودکان و بزرگسالان تحت واکسنیاسیون برای بیماری سرخک قرار گیرند.
واکسن سرخک در کودکان
برای جلوگیری از ابتلای کودکان به بیماری سرخک، اولین دوز بین 12 تا 15 ماهگی تجویز می شود و دومین دوز بین 4 تا 6 سالگی داده می شود. در نظر داشته باشید که:
- اگر قصد سفر به خارج از کشور را داشته و سن فرزندتان بین 6 تا 11 ماه می باشد، با پزشک در مورد تزریق زودتر از موعد واکسن مشورت کنید.
- اگر کودک یا نوجوان شما تحت واکسیناسیون با 2 دوز مشخص شده در زمان پیشنهادی قرار نگرفته باشد، لازم است به فاصله 4 هفته دو دوز واکسن دریافت کند.
واکسن سرخک در بزرگسالان
در بزرگسالان واکسن سرخک در موارد زیر باید تزریق شود:
- در صورت قرارگیری در معرض ابتلا به این بیماری -مانند رفتن به دانشگاه، سفر های بین المللی و کار در محیط های بیمارستانی- یا این که مدارک اثبات مصونیت در مقابل بیماری سرخک را نداشته باشید. اثبات مصونیت شامل مدارک واکسیناسیون و یا تأییدیه آزمایشگاه می باشد.
- اگر در سال 1957 میلادی مصادف با سال 1335 شمسی و یا دیرتر به دنیا آمدید و یا مدرکی مبنی بر اثبات مصونیت در برابر بیماری سرخک را ندارید.
- اگر از لزوم واکسیناسیون اطمینان ندارید با پزشک خود مشورت کنید.
پیشگیری از سرخک در زمان شیوع یا قطعی شدن تشخیص ابتلای فرد به بیماری
اگر فردی از اعضای خانواده به بیماری سرخک مبتلا شده است، برای حفاظت از افراد آسیب پذیر خانواده و دوستان خود اقدامات احتیاطی زیر را انجام دهید:
- قرنطینه. از آن جا که از 4 روز پیش و 4 روز پس از پدیدار شدن لکه ها، سرخک بسیار واگیردار است، افراد مبتلا نباید در این بازه زمانی با افراد دیگر تعامل داشته باشند. همچنین ممکن است لازم باشد افراد خانواده مثل خواهر و برادر (اگر واکسینه نشده اند) نیز از فرد آلوده فاصله بگیرند.
- واکسیناسیون. فردی که در معرض ابتلا به سرخک قرار دارد و واکسیناسیون نشده است باید فوراً تزریق آن را انجام دهد. از این دسته می توان به نوزادان بزرگتر از 6 ماه و کسانی که درسال 1335 و یا دیرتر به دنیا آمدند و مدرکی مبنی بر واکسیناسیون یا سابقه ابتلا به سرخک ندارند، اشاره کرد.
پیشگیری از موارد جدید ابتلا به سرخک
سابقه ابتلا به سرخک، سیستم ایمنی بدن افراد را برای مقابله با ابتلای مجدد تقویت کرده، و فرد دیگر دچار بیماری سرخک نمی شود. بسیاری از افرادی که پیش از سال 1957 در آمریکا زندگی کرده و یا به دنیا آمده اند در برابر سرخک ایمن هستند چرا که قبلا به آن مبتلا شده اند.ولی برای افرادی که مبتلا نشده اند، به دلایل زیر، انجام واکسیناسیون اهمیت زیادی دارد:
- ترویج و حفظ گستره ایمنی و مصونیت. با وجود آن که از زمان ساخت واکسن سرخک، همه افراد واکسینه نشده اند، اما با این حال تقریباً بیماری سرخک در آمریکا از بین رفته است. به این موضوع، ایمنی جمعی گفته می شود.امروزه به دلیل کاهش قابل توجه میزان واکسیناسیون، ایمنی جمعی کمی تضعیف شده است. به همین دلیل امروزه ابتلا به سرخک در آمریکا گسترش پیدا کرده است.
- پیشگیری از شیوع مجدد سرخک. واکسیناسیون منظم بسیار مهم است چرا که پس از کاهش میزان واکسیناسیون در جمعیت، بیماری دوباره شیوع پیدا می کند. در سال 1998 مقاله بی اعتباری اطلاعات اشتباهی در رابطه با ارتباط ابتلا به اوتیسم و واکسن سرخک، اوریون، سرخچه (MMR) منتشر کرد.در سال های 2003-2004 در انگلستان، حدود 80% از کودکان تحت واکسیناسیون قرار گرفتند. در 2008، نزدیک به هزار و چهارصد موارد تأیید شده از ابتلا به سرخک در انگلیس و ولز گزارش شده است.
تشخیص بیماری سرخک
معمولاً پزشک می تواند بر اساس علائم بارز بیماری سرخک مثل لکه های سفید مایل به آبی در زمینه قرمز -لکه های کوپلیک- در پوشش داخلی گونه، سرخک را تشخیص دهد. گرچه بسیاری از پزشکان هرگز سرخک را ندیده اند و ضایعات پوستی سرخک می تواند تشخیص آن ها را دچار مشکل کند، در نتیجه در صورت لزوم می توان با انجام آزمایش خون ابتلا به سرخک را تایید کرد. این ویروس به وسیله ی نمونه گیری از گلو و نمونه ادرار نیز قابل تشخیص است.
نحوه درمان سرخک چگونه است؟
درمان خاصی برای عفونت سرخک منتشر در بدن وجود ندارد. با این وجود اقداماتی برای حفاظت از افراد آسیب پذیری که در معرض ویروس قرار گرفته اند وجود دارد.
- واکسیناسیون پس از قرار گیری در معرض بیماری. می توان تا 72 ساعت پس از قرار گرفتن در معرض ویروس برای افراد غیر ایمن در برابر این بیماری از جمله نوزادان، واکسیناسیون انجام داد. در این حالت، بیماری سرخک در صورت بروز، علائم خفیف و عمر کوتاهی خواهد داشت.
- سرم ایمنی گلوبولین. در مواردی برای زنان باردار، نوزادان و افراد با سیستم ایمنی ضعیف که در معرض ویروس قرار گرفته اند، تزریق پروتئینی به نام سرم ایمنوگلوبین تجویز می شود. این آنتی بادی 6 روز پس از قرار گیری در معرض ویروس تزریق می شود و می تواند از بروز سرخک جلوگیری کرده و یا در صورت بروز بیماری سرخک علائم آن را کاهش دهد.
داروهای مورد استفاده برای بیماری سرخک
- تب بر. معمولاً برای بهبود تب ناشی از سرخک، داروهایی مانند استامینوفن، ایبوپروفن (ادویل) یا ناپروکسن سدیم تجویز می شود.هیچگاه نباید برای کودکان و نوجوانانی که دارای علائم سرخک هستند آسپیرین تجویز شود. اگر چه مصرف آسپیرین برای کودکان بزرگتر از 3 سال مورد تأیید می باشد ولی این دو گروه در دوره بهبودی از علائم شبه آنفولانزا و آبله مرغان نباید آسپیرین مصرف کنند، چرا که آسپیرین باعث ایجاد سندرم ری (نوعی بیماری ویروسی ناشی از مصرف آسپیرین) می شود که می تواند برای این کودکان بسیار خطرناک باشد.
- آنتی بیوتیک ها. اگر هنگام ابتلا به سرخک عفونت های باکتریایی مثل ذات الریه و یا عفونت گوش ایجاد شده باشد، پزشک آنتی بیوتیک تجویز می کند.
- ویتامین آ. سطح کمتر ویتامین آ در کودکان احتمال وخیم تر شدن و تشدید علائم بیماری را افزایش می دهد ویتامین آ می تواند شدت بیماری را کاهش دهد. معمولاً 200,000 دوز (واحد بین المللی) ویتامین آ برای کودکان بالای یک سال تجویز می شود.
سبک زندگی و درمان های خانگی برای سرخک
در صورت ابتلا به بیماری سرخک، به پزشک مراجعه کنید و درباره روند پیشرفت و عوارض آن با پزشک صحبت کنید. همچنین انجام اقدامات زیر را نیز در نظر بگیرید:
- سخت نگیرید! استراحت کنید و از انجام فعالیت های شدید اجتناب کنید.
- مایعات بنوشید. آب زیادی بنوشید، می توانید برای جایگزینی مایعات از دست رفته توسط تب و تعریق، آبمیوه و دمنوش بنوشید.
- از روش های تسکین دهنده برای تنفس خود استفاده کنید. از دستگاه بخور برای تسکین سرفه و گلو درد استفاده کنید.
- به چشم های خود استراحت دهید. اگر نور برای شما و یا کودکتان آزار دهنده است -که مشکل بسیاری از افراد مبتلا به بیماری سرخک می باشد- نور منزل را کم کرده یا از عینک آفتابی استفاده کنید. اگر چشمانتان اذیت می شود از خواندن و تلویزیون نگاه کردن پرهیز کنید.
آمادگی برای مراجعه به پزشک
اگر شما و یا فرزندتان مشکوک به ابتلا به بیماری سرخک هستید، باید به پزشک مراجعه کنید.
آن چه می توانید انجام دهید
- علائم خود و کودکتان را بنویسید، حتی آن دسته که به نظر ربطی به بیماری ندارند.
- اطلاعات شخصی خود را یادداشت کنید، از جمله هر سفری که اخیراً داشته اید.
- لیستی از داروها، ویتامین ها و مکمل هایی که خود یا فرزندانتان مصرف می کنید تهیه کنید.
- سوالاتی را که می خواهید از پزشک بپرسید بنویسید.
سوالات اساسی که در مورد بیماری سرخک بهتر است از پزشک خود بپرسید عبارتند از:
- چه عامل باعث بروز این علائم شده است؟
- آیا علل احتمالی دیگری هم وجود دارد؟
- چه درمان هایی وجود دارد و پیشنهاد شما چیست؟
- چه مجله ها و بروشورهایی در دسترس هستند؟ چه سایت هایی را برای کسب اطلاعات بیشتر پیشنهاد می دهید؟
از پزشک چه انتظاری می رود
ممکن است برای کاهش احتمال سرایت بیماری سرخک به افراد دیگر، پزشک از شما بخواهد که قبل و یا بعد از ساعت کاری به مطب بروید. اگر پزشک از ابتلای شما یا فرزندتان به سرخک اطمینان حاصل کند باید آن را به دپارتمان سلامت اطلاع دهد.
سوالاتی که ممکن است پزشک بپرسد عبارتند از:
- آیا کودکتان در برابر سرخک واکسینه شده است؟ چه زمانی؟
- آیا اخیراً به خارج از کشور سفری داشته اید؟
- آیا فرد دیگری در خانه با شما زندگی می کند؟ آیا واکسینه شده است؟
در این بین چه کاری می توان انجام داد
بدن نباید دچار کم آبی شود. مصرف محلول های اکترولیت کودکان مانند پدیالیت، نوشیدنی های ورزشی مثل گاتورید یا پاوراید، می تواند به حفظ آب و الکترولیت های بدن کمک کند.
پایین آوردن صحیح تب. در صورت آزاردهنده بودن تب، می توان برای پایین آوردن آن از استامینوفن و یا ایبوپروفن استفاده نمود.
هیچگاه نباید برای کودکان و نوجوانانی که دارای علائم بیماری سرخک هستند آسپیرین تجویز کرد. اگر چه مصرف آسپیرین برای کودکان بزرگتر از 3 سال تایید شده ولی این دو گروه در دوره بهبودی از علائم مشابه آنفولانزا و آبله مرغان نباید آسپیرین مصرف کنند. چرا که آسپیرین باعث ایجاد سندرم ری (نوعی بیماری ویروسی ناشی از مصرف آسپیرین) می شود که می تواند به سلامت کودک آسیب برساند.





دیدگاه خود را به اشتراک بگذارید.