دوربینی یک عارضه چشمی است که باعث می شود اجسام نزدیک تار دیده شوند. این عارضه زمانی اتفاق میافتد که تغییر شکل چشم باعث شود نور به جای تمرکز در شبکیه، پشت آن متمرکز شود. در ادامه اطلاعاتی درباره علائم و علل بروز دوربینی و نحوۀ تشخیص و درمان آن ارائه می شود.
دوربینی (هایپروپیا) چیست؟
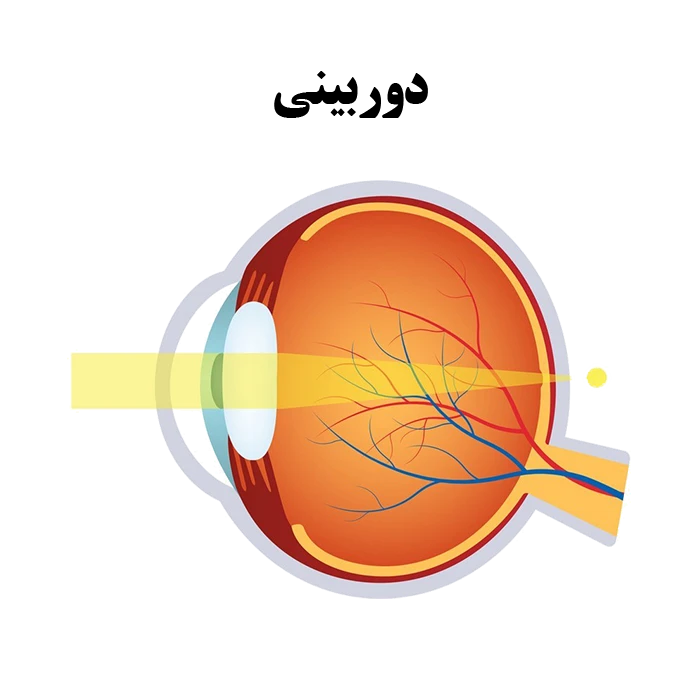
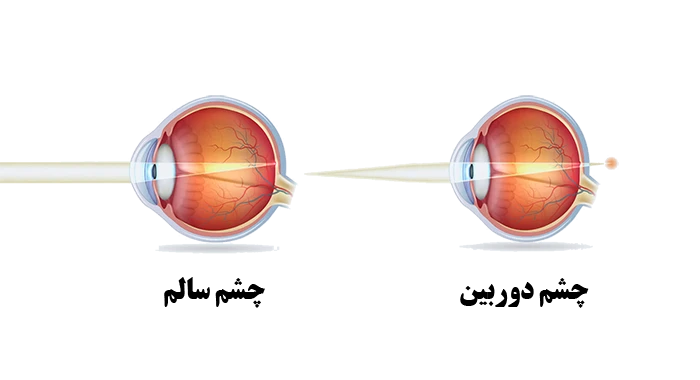
دوربینی (هایپروپیا) عارضه بینایی رایجی است که طی آن اجسام در فاصله دور به وضوح اما در فاصله نزدیکتر تار دیده می شوند.
درجه و شدت دوربینی بر روی توانایی تمرکز اثر می گذارد. افراد مبتلا به دوربینی شدید، فقط قادر به دیدن اشیایی اند که در فاصله خیلی زیادی از آنها قرار گرفته اند ولی آن هایی که دوربینی خفیف تری دارند، اشیا نزدیک تر را نیز تا حدی می بینند.
 معمولاً دوربینی عارضه ای مادرزادی بوده و در خانواده ها به شکل ارثی منتقل می شود، و به راحتی توسط عینک ها و لنزهای طبی قابل اصلاح می باشد. جراحی نیز راه درمانی دیگری برای بهبودی این عارضه است.
معمولاً دوربینی عارضه ای مادرزادی بوده و در خانواده ها به شکل ارثی منتقل می شود، و به راحتی توسط عینک ها و لنزهای طبی قابل اصلاح می باشد. جراحی نیز راه درمانی دیگری برای بهبودی این عارضه است.
علائم دوربینی (هایپروپیا)
دوربینی ممکن است که با علائم زیر همراه باشد:
- اجسام در فاصله نزدیک، تار دیده می شوند.
- برای واضح دیدن می بایست چشم ها را نیمه باز نگه داشت
- خستگی چشم ها (سوزش چشم و درد ناحیه اطراف آن)
- ناراحتی چشم ها و سر درد، پس از انجام فعالیت هایی مانند مطالعه، نوشتن، کار با کامپیوتر یا نقاشی، برای مدت طولانی

چه زمانی باید به پزشک مراجعه کرد
اگر درجه و شدت دوربینی چشم ها به حدی رسیده که مانع از انجام درست کارها شده و یا مانع از لذت بردن از فعالیت ها می شود، باید به چشم پزشک مراجعه کرد. پزشک درجه دوربینی چشم ها را تعیین کرده و راهکارهایی را برای اصلاح وضعیت بینایی ارائه می دهد.
از آن جا که همیشه به آسانی مشکلات بینایی تشخیص داده نمی شوند، انجمن چشم پزشکی آمریکا توصیه می کند تا فواصل زمانی معاینه چشم ها به صورت زیر باشد:
بزرگسالان
اگر فرد در معرض خطر ابتلا به بعضی از بیماری های چشمی مثل آب سیاه (گلوکوما) باشد، باید با آغاز 40 سالگی، چشم ها، هر یک یا دو سال یک بار تحت معاینه دقیق قرار گیرند.
 در صورتی که فرد از عینک یا لنز استفاده نمی کند، هیچ علامتی از ابتلا به بیماری های چشمی نداشته و کمتر در معرض ابتلا به بیماری های پیش رونده چشم مانند آب سیاه قرار دارد، لازم است طبق فواصل زمانی زیر برای معاینه چشم اقدام کند:
در صورتی که فرد از عینک یا لنز استفاده نمی کند، هیچ علامتی از ابتلا به بیماری های چشمی نداشته و کمتر در معرض ابتلا به بیماری های پیش رونده چشم مانند آب سیاه قرار دارد، لازم است طبق فواصل زمانی زیر برای معاینه چشم اقدام کند:
- یک معاینه اولیه در 40 سالگی
- هر دو یا 4 سال یک بار بین سنین 40تا 54 سال
- هر یک یا سه سال یک بار بین سنین 55 تا 64 سال
- هر یک یا دو سال یک بار از شروع سن 65 سال
در موارد استفاده از لنز یا عینک یا ابتلا به بیماری هایی که روی سلامت چشم ها اثر می گذارند (مانند دیابت)، چشم ها باید در فواصل زمانی منظمی که پزشک توصیه می کند تحت معاینه قرار گیرند. اگر متوجه تغییراتی در بینایی خود شدید، در اسرع وقت به چشم پزشک مراجعه کنید. تاری دید می تواند نشان دهنده ی لزوم تغییر تجویز یا بروز مشکل دیگری باشد.
کودکان و نوجوانان
کودکان باید در سنین و فواصل زمانی زیر توسط یک متخصص اطفال، یک چشم پزشک یا یک بینایی سنج (اپتومتریست) برای غربالگری بیماری های چشمی و انجام تست های بینایی معاینه شوند:
- 6 ماهگی
- 3 سالگی
- قبل از کلاس اول و هر دو سال یک بار در دوران مدرسه، در طی معاینات دوران کودکی یا معاینات و غربالگری هایی که در مدرسه انجام می شود.
علل ابتلا به دوربینی (هایپروپیا)
دو قسمت از چشم، بازتاب نور از اجسام را متمرکز می کنند:
- قرنیه. سطح شفاف و گنبدی شکلی که در جلوی چشم قرار دارد.
- عدسی. ساختاری شفاف به شکل و اندازه ای شبیه به اسمارتیز

در ساختار طبیعی چشم، هر یک از این عناصر کانونی، مانند مرمر، انحنایی کاملا صیقلی دارند. انحنای قرنیه یا عدسی، باعث انکسار (شکست) یکسان تمامی نورهای وارد شده به داخل چشم شده و تصویری در پشت چشم و دقیقاً بر روی شبکیه ایجاد می کند.
یکی از عیوب انکساری
اگر سطح قرنیه یا عدسی صیقلی نبوده و انحنای یکسانی نداشته باشد، پرتوهای نور به درستی شکسته نمی شوند و در نتیجه عیوب انکساری به وجود می آید.دوربینی زمانی ایجاد می شود که قطر کرۀ چشم کمتر از حد طبیعی و یا انحنای قرنیه کمتر از حد معمول باشد. دوربینی دقیقاً برعکس نزدیک بینی است.
سایر عیوب انکساری
علاوه بر دوربینی، سایر عیوب انکساری عبارتند از:
- نزدیک بینی (میوپیا). در نزدیک بینی، قطر کرۀ چشم بزرگتر از حد طبیعی و یا انحنای قرنیه بیش از اندازه می باشد. در این حالت، نور به جای تمرکز بر روی شبکیه، در جلوی آن متمرکز می شود و در نتیجه اجسام دور تار دیده می شوند.
- آستیگماتیسم. در آستیگماتیسم انحنای سطوح قرنیه یا عدسی همسان نبوده و قسمتی از آن انحنای بیشتر یا کمتری دارد. در آستیگماتیسم درمان نشده، تاری دید ایجاد می شود.
عوارض بیماری
دوربینی می تواند با مشکلات زیادی همراه شود از جمله:
- انحراف چشم ها. دوربینی در برخی کودکان می تواند باعث انحراف چشم ها نیز بشود. عینک های مخصوص اصلاح دوربینی می توانند این مشکل را حل کنند.
- کاهش کیفیت زندگی. عدم اصلاح دوربینی باعث می شود تا افراد نتوانند کارهای خود را آن گونه که مایل هستند انجام دهند. به علاوه محدودیت بینایی لذت انجام فعالیت های روزمره را کاهش می دهد.
- خستگی چشم ها. دوربینی می تواند باعث شود تا فرد برای دیدن اشیا چشم های خود را نیمه باز نگه دارد که همین امر موجب خستگی چشم و سردرد می شود
- به خطر افتادن امنیت فردی. اختلالات درمان نشده بینایی می تواند امنیت خود و دیگران را به خطر بیاندازد. این موضوع حین رانندگی یا کار با ابزار آلات سنگین یا خطرناک بسیار جدی می شود.
- بار مالی. هزینه بیماری مزمنی مثل دوربینی به هزینه های لنزهای اصلاحی، معاینات چشمی و درمان های پزشکی اضافه می شود.
تشخیص دوربینی (هایپروپیا)
با معاینه دقیق چشم که به صورت ارزیابی نحوه شکست نور و سلامت کلی چشم می باشد، می توان دوربینی را تشخیص داد.
در ارزیابی نحوه شکست نور، مشکلات بینایی مثل نزدیک بینی، دوربینی، آستیگماتیسم یا پیرچشمی را مشخص می شود. چشم پزشک از ابزار و وسایل مختلفی استفاده کرده و برای بررسی قدرت بینایی در نزدیک و دور از بیمار می خواهد تا به عدسی های مختلفی نگاه کند.
چشم پزشک به منظور گشاد شدن مردمک چشم درون آن قطره ای می ریزد تا بتواند چشم ها را معاینه کند. این کار باعث می شود تا برای چند ساعت پس از معاینه حساسیت چشم ها به نور افزایش یابد. اتساع مردمک چشم، چشم پزشک را قادر می سازد تا ابعاد وسیع تری از درون چشم را دیده و ارزیابی کند.
درمان دوربینی (هایپروپیا)
هدف از درمان دوربینی متمرکز ساختن نور بر روی شبکیه از طریق استفاده از لنز ها یا عدسی های اصلاح کننده یا جراحی های انکساری می باشد.
تجویز لنز یا عینک
از آن جا که عدسی چشم در جوانی به اندازه ای انعطاف پذیر است که بتواند این عارضه را جبران کند، به همین دلیل ضرورتی ندارد که همه نوجوانان تحت درمان قرار گیرند. بسته به درجه و شدت دوربینی ممکن است برای اصلاح بینایی به لنز یا عینک نیاز باشد. این ضرورت به خصوص همزمان با افزایش سن و کمتر شدن توان انعطاف عدسی های داخل چشم احساس می شود.
عدسی های طبی با تأثیر متقابل بر روی کاهش انحنای قرنیه و یا کم شدن قطر کره چشم می توانند دوربینی را اصلاح کنند. انواع عدسی هایی که توسط پزشک تجویز می شوند عبارتند از:
- عینک های طبی. این روشی کاملاً ایمن و ساده برای تقویت ضعف های بینایی ناشی از دوربینی می باشد. عینک ها انواع مختلفی دارند و شامل عینک های ساده، دو کانونی، سه کانونی و تدریجی چند کانونی می باشند.
- لنز های طبی. این لنزها دقیقا بر روی چشم قرار می گیرند و در طرح ها و جنس های گوناگونی مانند نرم، سخت، کروی نفوذپذیر به گاز، توریک، چند کانونی ومونوویژن (تک چشم) در دسترس می باشند. چشم پزشک، مزایا و معایب این لنزها و همچنین این که کدام یک از آنها مناسب تر است را برای بیمار توضیح خواهد داد.
جراحی های انکساری
اگرچه بیشتر این جراحی ها برای درمان نزدیک بینی استفاده می شوند اما قابلیت درمان موارد خفیف تا متوسط دوربینی را نیز دارند. جراحی با تغییر انحنای قرنیه، دوربینی را درمان می کند. انواع روش های جراحی های انکساری عبارتند از:
- جراحی لیزر در ضخامت قرنیه چشم (لیزیک). در این روش، جراح لایه ای داخل قرنیه شکل داده و سپس با استفاده از لیزر انحنای قرنیه را تنظیم می کند تا دوربینی را اصلاح کند. بهبودی پس از لیزیک معمولا بسیار سریع تر از سایر جراحی های قرنیه اتفاق افتاده و ناراحتی کمتری نیز ایجاد می کند.
- جراحی لیزر در قرنیه برداری (کراتکتومی) لایه ساپ اپیتلیال (لازک). جراح یک سوراخ بسیار نازک لولایی شکل در پوشش بیرونی و محافظ (اپی تلیوم) قرنیه ایجاد می کند. او از لیزر برای تغییرشکل دادن لایه بیرونی قرنیه و تغییر در انحنای آن استفاده می کند و سپس اپی تلیوم را به حالت اولیه اش بازمی گرداند.
- کراتکتومی(قرنیه برداری) نوری. این روش شبیه به لازک است، تنها تفاوت در این است که در این روش جراح لایه اپی تلیوم را بطور کامل برمی دارد سپس از لیزر برای تغییرشکل دادن قرنیه استفاده می کند. جراح، اپی تلیوم را به حالت اول برنمی گرداند بلکه خود اپی تلیوم به طور طبیعی به گونه ای که با شکل جدید قرنیه سازگاری داشته باشد، دوباره رشد خواهد کرد. درباره عوارض جانبی احتمالی که ممکن است پس از عمل های جراحی پیش بیاید با پزشک صحبت کنید.
سبک زندگی و درمان های خانگی
از بروز دوربینی نمی توان جلوگیری کرد، ولی با اقدامات زیر می توان از چشم ها و بینایی محافظت کرد:
- معاینه منظم چشم ها. حتی اگر بینایی خوبی هم دارید، به طور منظم به چشم پزشک مراجعه کنید.
- کنترل بیماری های مزمن. عدم کنترل و درمان بیماری هایی مانند دیابت و فشار خون بالا می تواند بر روی بینایی اثر منفی بگذارد.
- محافظت از چشم ها در برابر نور خورشید. از عینک های آفتابی که مانع ورود اشعه ماوراءبنفش به چشمان می شوند استفاده کنید.
- مراقبت در مقابل آسیب به چشم ها. از عینک های محافظ چشم، در زمان انجام فعالیت هایی مانند ورزش، چمن زنی، نقاشی یا سایر فعالیت هایی که دود های سمی تولید می کنند، استفاده کنید.
- مصرف غذا های سالم. سعی کنید که از سبزیجات و میوه ها به مقدار خیلی زیادی استفاده کنید. همچنین ماهی را در رژیم غذایی خود جای بدهید زیرا ماهی به خصوص ماهی تن یا سالمون، به دلیل داشتن امگا 3 و اسید های چرب برای بینایی مفید است.
- عدم استعمال دخانیات. کشیدن سیگار علاوه بر این که برای سایر اندام های بدن مضر است، تاثیرات منفی و مخرب زیادی برروی بینایی نیز دارد.
- استفاده از لنزهای طبی مناسب. لنزهای مناسب، بینایی را بهبود می بخشند و معاینه منظم چشم این اطمینان را ایجاد می کند که لنز تجویز شده مناسب چشم ها بوده است.
- استفاده از نور مناسب. برای بهتر دیدن، چراغ های بیشتری را روشن کنید یا شدت نور را افزایش دهید.
- جلوگیری از خستگی چشم. از فاصله دور به رایانه نگاه کنید یا در فعالیت هایی مانند مطالعه، هر 20 دقیقه به مدت 20 ثانیه به چشمان خود استراحت داده و نقطه ای را در فاصله 6 متری نگاه کنید.
در صورت مشاهده هر یک از این علائم، به پزشک مراجعه شود: از دست دادن ناگهانی بینایی در یک چشم که می تواند همراه با درد نیز باشد، تاری ناگهانی چشم، دوبینی، دیدن تشعشعات و نقطه های سیاه و هاله هایی اطراف چراغ ها. این موارد نشان دهنده مشکلات سلامتی و عارضه های بینایی هستند.
آمادگی برای ملاقات با پزشک
3 نوع متخصص برای بیماری های چشمی وجود دارد:
- چشم پزشک. یک چشم پزشک، متخصص چشم با مدرک دکترای پزشکی است. چشم پزشکان آموزش دیده اند تا چشم را بطور کامل معاینه کنند، لنزهای طبی مناسب هر شخص را تجویز کنند، عارضه های رایج و پیچیده چشمی را تشخیص بدهند و سپس آنها را درمان کنند و در صورت نیازعمل های جراحی را انجام دهد.
- بینایی سنج. یک بینایی سنج مدرک بینایی سنجی دارد. بینایی سنج ها آموزش دیده اند تا چشم را بطور کامل معاینه کنند، لنزهای طبی مناسب هر شخص را تجویز کنند و عارضه ها و بیماری های رایج چشمی را تشخیص بدهند و سپس آنها را درمان کنند.
- عینک ساز. یک عینک ساز متخصصی هست که به مراجعه کنندگان کمک می کند تا با توجه به نسخه تجویز شده توسط چشم پزشک یا بینایی سنج، لنز یا عینک مناسب چشمشان را انتخاب کنند.
در ادامه، اطلاعاتی مرتبط با آمادگی پیش از ملاقات با پزشک ذکر شده است که می توانید پیش از ویزیت آنها را انجام دهید.
- در صورت داشتن سابقه استفاده از عینک های طبی، در هنگام مراجعه به پزشک آنها را همراه با خود ببرید. زیرا پزشک با استفاده از دستگاهی می تواند نوع عینک را تشخیص دهد. در صورت استفاده از لنز نیز، در هنگام مراجعه به پزشک جعبه خالی آنرا همراه با خود ببرید.
- درباره علائم خود با پزشک صحبت کنید. مثلا مشکلاتی که در هنگام مطالعه یا هنگام رانندگی در شب دارید و به او بگویید که این مشکلات دقیقا از چه زمانی شروع شده اند.
- لیستی از تمامی داروها، ویتامین ها و مکمل های مصرفی خود (همراه با دوز مصرفی) همراه داشته باشید.
- سوالاتی که می خواهید از پزشک بپرسید را یادداشت کنید.
سوالات مرتبط با دوربینی می توانند شامل موارد زیر باشند:
- چه زمانی باید از لنزهای طبی استفاده کنم؟
- فواید و ضررهای استفاده از عینک چیست؟
- فواید و ضررهای استفاده از لنز چیست؟
- هر چند وقت یکبار باید معاینه انجام شود؟
- آیا درمان های دائمی تر مانند جراحی گزینه مناسبی برای من هستند؟
- آیا بروشور یا دیگر مطالب چاب شده ای هست که بتوانم از آنها استفاده کنم؟
- چه وبسایتی را معرفی می کنید؟
از پزشک چه انتظاری می رود
احتمالا پزشک سوالات زیر را می پرسد:
- شدت علائم در چه حد است؟
- آیا با نیمه باز نگه داشتن چشم ها و یا دور و نزدیک کردن اشیا، آنها را بهتر می بینید؟
- آیا سابقه خانوادگی استفاده از لنزهای طبی دارید؟ و آیا اطلاع دارید که مشکلات بینایی آنها از چه زمانی شروع شده است؟
- از چه زمانی شروع به استفاده از لنز یا عینک کردید؟
- آیا عارضه های جدی دیگری مانند دیابت نیز دارید؟
- آیا اخیرا از دارو، مکمل یا گیاهان دارویی استفاده کرده اید؟






دیدگاه خود را به اشتراک بگذارید.