برونشیولیت، یکی از شایع ترین عفونت های التهابی حاد ریه است که معمولاً کودکان و به خصوص خردسالان زیر دو سال را درگیر می کند. این بیماری به طور معمول به مرور بهبود می یابد، اما با این حال شرایط بیمار باید به طور مداوم بررسی شود. در ادامه اطلاعاتی درباره علائم و علل بروز برونشیولیت، نحوه تشخیص و درمان آن ارائه می شود.
نگاه کلی
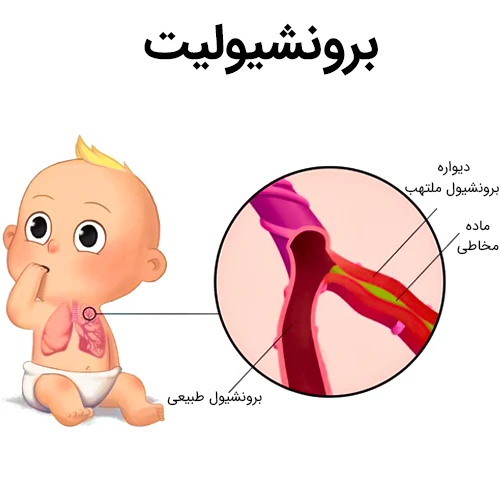
برونشیولیت نوعی عفونت شایع ریه در کودکان و نوزادان است، این بیماری باعث التهاب و احتقان در راه های هوایی ریه (برونشیول ها) می شود. برونشیولیت تقریباً همیشه عامل ویروسی دارد. به طور معمول، زمان اوج برونشیولیت در ماه های زمستان است.
نکته: برونشیولیت تلفظ فرانسوی این بیماری است که در متون فارسی بیشتر استفاده می شود، اما ممکن است با کلمه برونکیولیت هم مواجه شوید که تلفظ انگلیسی آن است.
برونشیولیت با علائمی شبیه علائم سرماخوردگی شروع می شود، اما سپس به سرفه، خس خس سینه و گاهی اختلال در تنفس پیشرفت می کند. علائم برونشیولیت چند روز تا چند هفته ادامه دار است.
اکثر کودکان با مراقبت در خانه بهتر می شوند. درصد کمی از کودکان نیاز به بستری شدن در بیمارستان دارند.
علائم
در چند روز اول، علائم و نشانه های برونشیولیت مشابه علائم سرماخوردگی است:
- آبریزش بینی
- گرفتگی بینی
- سرفه
- تب خفیف (همیشه وجود ندارد)

پس از گذشت دوره اوج بیماری، معمولاً یک هفته یا بیشتر مشکل تنفس یا صدای خس خس سینه وجود خواهد داشت.
در بسیاری از نوزادان نیز عفونت گوش (اوتیت میانی) ایجاد می شود.
چه زمانی باید به پزشک مراجعه کرد
اگر کودک تمایلی به خوردن غذا یا نوشیدن نداشته باشد و تنفس او تندتر یا سخت تر شود، باید به پزشک مراجعه نمود. این حالت در صورتی اهمیت بیشتری دارد که کودک کمتر از 12 هفته سن داشته باشد یا احتمال بروز خطرات جانبی از جمله زایمان زودرس یا بیماری قلبی یا ریوی وجود داشته باشد.
علائم و نشانه های زیر دلایلی برای مراجعه فوری به پزشک هستند:
- صدای خس خس محسوس از ریه
- تنفس بسیار سریع -بیش از 60 نفس در دقیقه (تاکی پنه)- و کم عمق
- تنفس سخت (به نظر می رسد که دنده ها هنگام تنفس به داخل فرو روند.)
- ظاهر بی حال
- عدم تمایل به مصرف مایعات، یا نفس کشیدن خیلی سریع هنگام خوردن یا نوشیدن
- کبود شدن پوست، به ویژه لب ها و ناخن ها (سیانوز)
علل بیماری
برونشیولیت زمانی اتفاق می افتد که یک ویروس، برونشیول ها را که کوچک ترین راه های هوایی در ریه ها هستند، آلوده کند. عفونت باعث تورم و التهاب برونشیول ها می شود. مخاط در این راه های هوایی جمع می شود و جریان آزادانه هوا را به داخل و خارج از ریه ها دشوار می کند.
بیشتر موارد برونشیولیت توسط ویروس سین سیشیال تنفسی (RSV) ایجاد می شود. RSV نوعی ویروس شایع است که تقریباً هر کودک را تا 2 سالگی مبتلا می کند. شیوع عفونت RSV هر زمستان رخ می دهد و افراد می توانند مجدداً آلوده شوند، زیرا به نظر نمی رسد عفونت قبلی باعث ایمنی پایدار شود. برونشیولیت همچنین می تواند توسط سایر ویروس ها، از جمله ویروس هایی که باعث آنفولانزا یا سرماخوردگی می شوند، ایجاد شود.
ویروس هایی که باعث برونشیولیت می شوند به راحتی منتشر می شوند. هنگامی که بیمار سرفه، عطسه یا صحبت می کند، می تواند ویروس را از طریق قطرات تنفسی پخش کند. همچنین با لمس وسایل مشترک -مانند ظروف، حوله یا اسباب بازی ها- و سپس دست زدن به چشم ها، بینی یا دهان، این ویروس انتقال می یابد.
عوامل خطرساز (ریسک فاکتورها)
برونشیولیت معمولاً کودکان زیر 2 سال را تحت تأثیر قرار می دهد. نوزادان کمتر از 3 ماه در معرض بیشترین خطر ابتلا به برونشیولیت هستند زیرا ریه ها و سیستم ایمنی آنها هنوز به طور کامل، کامل نشده است.
عوامل دیگری که با افزایش خطر برونشیولیت در نوزادان مرتبط است، عبارتند از:
- تولد زودرس
- بیماری زمینه ای قلب یا ریه
- سیستم ایمنی ضعیف
- قرار گرفتن در معرض دود و دخانیات
- عدم تغذیه از شیر مادر (کودکانی که با شیر مادر تغذیه می شوند تقویت کننده سیستم ایمنی را از مادر دریافت می کنند.)
- تماس با چند کودک، مانند حضور در مهد کودک
- گذراندن زمان در محیط های شلوغ
- داشتن خواهر و برادری که به مدرسه می روند
عوارض بیماری
عوارض برونشیولیت شدید ممکن است شامل موارد زیر باشد:
- لب یا پوست کبود (سیانوز)، ناشی از کمبود اکسیژن
- فاصله افتادن بین تنفس (آپنه)، که به احتمال زیاد در نوزادان نارس و در نوزادان در دو ماه اول زندگی رخ می دهد.
- کاهش سطح آبی بدن
- سطح پایین اکسیژن خون و نارسایی تنفسی
در صورت بروز هر کدام از این موارد، کودک باید در بیمارستان بستری شود. نارسایی شدید تنفسی، باعث می شود تا زمانی که عفونت سیر خود را طی کند، در صورت لزوم یک لوله در نای قرار داده شود تا به تنفس کودک کمک کند.
اگر نوزاد نارس به دنیا آمده باشد، به احتمال زیاد دچار بیماری قلبی یا ریوی بوده و یا سیستم ایمنی ضعیفی دارد، به دقت مراقب علائم اولیه برونشیولیت باشید. عفونت می تواند به سرعت شدید شود.
پیشگیری از بروز بیماری
از آنجا که ویروس هایی که باعث برونشیولیت می شوند از فردی به فرد دیگر سرایت می کنند، یکی از بهترین راه های پیشگیری از آن شستن مکرر دست ها و استفاده از ماسک صورت است.
اگر کودک مبتلا به برونشیولیت است، او را تا پایان بیماری در خانه نگه دارید تا به دیگران سرایت نکند.
سایر روش های رایج برای کمک به مهار عفونت عبارتند از:
- تماس با افرادی که تب یا سرماخوردگی دارند را محدود کنید. اگر کودک تازه متولد شده است، از تماس با افراد مبتلا به سرماخوردگی به خصوص در دو ماه اول زندگی خودداری کنید.
- سطوح را تمیز و ضد عفونی کنید. سطوح و اشیایی را که به طور مکرر توسط اطرافیان لمس می شود -مانند اسباب بازی ها و دستگیره های در- تمیز و ضد عفونی کنید. اگر یکی از اعضای خانواده بیمار باشد، این کار بسیار مهم است.
- هنگام سرفه و عطسه دهان و بینی خود را با دستمال بپوشانید. سپس دستمال را دور بیندازید و دستان خود را بشویید یا از ضدعفونی کننده دست بر پایه الکل استفاده کنید.
- اگر بیمار هستید تنها از لیوان شخصی خود استفاده کنید.
- دست ها را مرتب بشویید. دست های خود و فرزندتان را مرتب بشویید. هنگامی که از خانه دور هستید، یک ضدعفونی کننده دست برپایه الکل را برای خود و فرزندتان در دسترس داشته باشید.
- تغذیه با شیر مادر. عفونت های تنفسی در نوزادانی که با شیر مادر تغذیه می شوند کمتر شایع است.

واکسن ها و داروها
هیچ واکسنی برای شایع ترین علل برونشیولیت (RSV و رینوویروس) وجود ندارد. با این حال، واکسیناسیون سالانه آنفولانزا برای افراد بالای 6 ماه توصیه می شود.
برای نوزادانی که در معرض خطر بالای عفونت RSV هستند، مانند نوزادانی که زودتر از موعد به دنیا می آیند یا دچار بیماری قلبی یا ریوی بوده یا سیستم ایمنی ضعیفی دارند، داروی پالیویزوماب به منظور کاهش احتمال عفونت های RSV تجویز می شود.
تشخیص
معمولاً برای تشخیص برونشیولیت به آزمایش و اسکن ساده نیازی نمی باشد. پزشک معمولاً با معاینه کودک و گوش دادن به ریه ها می تواند مشکل را تشخیص دهد.
اگر فرزند در معرض خطر برونشیولیت شدید باشد، علائم بدتر شود یا مشکوک به مشکل دیگری باشد، پزشک ممکن است انجام آزمایش هایی را توصیه کند:
- اسکن ساده قفسه سینه. گاهی برای بررسی وضعیت ریه، اسکن ساده ای از قفسه سینه انجام می شود.
- آزمایش بررسی وجود ویروس. پزشک نمونه ای از مخاط را جمع آوری کرده تا وجود ویروس ایجاد کننده برونشیولیت را آزمایش کند. این کار با استفاده از سواپی (وسیله ای مشابه گوش پاک کن) که به آرامی وارد بینی می شود انجام می شود.
- آزمایش خون. گاهی از آزمایش خون برای بررسی تعداد گلبول های سفید خون استفاده می شود. افزایش گلبول های سفید معمولاً نشانه ای از مبارزه بدن با عفونت است. آزمایش خون همچنین می تواند تعیین کند که آیا سطح اکسیژن در جریان خون کاهش یافته است یا خیر.
پزشک همچنین در مورد علائم کم آبی بدن سوال می پرسد، به خصوص اگر کودک از نوشیدن یا خوردن امتناع کرده یا استفراغ کرده باشد. علائم کم آبی بدن عبارتند از: گودی زیر چشم، خشکی دهان و پوست، کاهش حجم ادرار یا قطع آن.
درمان
درمان برونشیولیت معمولاً دو تا سه هفته طول می کشد. از اکثر کودکان مبتلا به برونشیولیت می توان در خانه مراقبت کرد. هوشیاری نسبت به تغییرات در تنفس بسیار اهمیت دارد، مانند تقلا برای هر نفس، ناتوانی در صحبت کردن یا گریه کردن به دلیل مشکل در تنفس، یا ایجاد صداهای خرخر با هر نفس.
از آنجایی که ویروس ها باعث بروز برونشیولیت می شوند، آنتی بیوتیک ها -که برای درمان عفونت های ناشی از باکتری ها استفاده می شوند- در برابر آن موثر نیستند. عفونت های باکتریایی مانند ذات الریه یا عفونت گوش می توانند همراه با برونشیولیت رخ دهند و پزشک برای آن عفونت آنتی بیوتیک تجویز می کند.
داروهایی که راه های هوایی را باز می کنند (گشادکننده های برونش) به طور معمول مفید نیستند و معمولاً برای برونشیولیت تجویز نمی شوند. در موارد شدید، پزشک تصمیم می گیرد که درمان با سالبوتامول را امتحان کند تا ببیند آیا کمک می کند یا خیر.
داروهای کورتیکواستروئید خوراکی و کوبیدن به قفسه سینه برای شل شدن مخاط (فیزیوتراپی قفسه سینه) درمان موثری برای برونشیولیت نشان داده نشده است و توصیه نمی شود.
مراقبت های بیمارستانی
درصد کمی از کودکان به مراقبت های بیمارستانی نیاز دارند. در بیمارستان، کودک برای حفظ اکسیژن کافی در خون، اکسیژن گرفته و مایعات به صورت وریدی (داخل وریدی) برای جلوگیری از کم آبی دریافت می کند. در موارد شدید، لوله نایی برای کمک به تنفس کودک وارد نای می شود.
شیوه زندگی و درمان های خانگی
اگرچه احتمالا نمی شود طول مدت بیماری فرزند را کوتاه کرد، اما می توان شرایط راحت تری را برای کودک فراهم نمود. در اینجا چند نکته برای انجام آن وجود دارد:
- هوا را مرطوب کنید. اگر هوای اتاق کودک خشک است، یک مرطوب کننده یا دستگاه بخور خنک می تواند هوا را مرطوب کرده و به کاهش احتقان و سرفه کمک کند. حتماً دستگاه بخور را تمیز نگه دارید تا باکتری ها و قارچ ها رشد نکنند.
- کودک خود را صاف نگه دارید. قرار گرفتن در وضعیت عمودی معمولاً تنفس را آسان می کند.
- به کودک مایعات بدهید. برای جلوگیری از کم آبی بدن، به کودک خود مقدار زیادی مایعات مانند آب یا آب میوه بدهید.
- برای کاهش گرفگی بینی، قطره های آب نمک می توانند کمک کننده باشند چرا که بی خطر و غیر تحریک کننده نیز هستند. برای استفاده از آنها، چند قطره را در یک سوراخ بینی بریزید، سپس آن سوراخ بینی را تخلیه کنید. این روند را در سوراخ دیگر بینی نیز تکرار کنید.
- در محیط زندگی سیگار نکشید. دود می تواند علائم عفونت های تنفسی را بدتر کند. اگر یکی از اعضای خانواده سیگار می کشد، از او بخواهید بیرون از خانه و بیرون از ماشین سیگار بکشد.
برای درمان سرفه و سرماخوردگی در کودکان کمتر از 6 سال بدون نظر پزشک دارویی ندهید.
آمادگی برای ملاقات با پزشک
آن چه می توانید انجام دهید
قبل از قرار ملاقات، فهرستی از موارد زیر تهیه کنید:
- هر گونه علائمی که کودک تجربه می کند، از جمله علائمی که به نظر غیرمرتبط با عفونت دستگاه تنفسی فوقانی باشد و زمانی که شروع شده است را یادداشت کنید.
- اطلاعات شخصی کلیدی، مانند اینکه فرزند زودتر از موعد به دنیا آمده یا مشکل قلبی یا ریوی دارد را یادداشت کنید.
- سوالاتی که باید از پزشک خود بپرسید
سوالاتی که باید از پزشک بپرسید می تواند شامل موارد زیر باشد:
- چه چیزی باعث علائم کودک من می شود؟ آیا دلایل احتمالی دیگری وجود دارد؟
- آیا فرزند من به آزمایشی نیاز دارد؟
- علائم معمولاً چقدر طول می کشد؟
- آیا عفونت فرزندم مسری است؟
- بهترین اقدام درمانی چیست؟
- جایگزین های درمان اولیه ای که پیشنهاد می کنید چیست؟
- آیا فرزند من به دارو نیاز دارد؟
- چه کاری می توانم انجام دهم تا فرزندم احساس بهتری داشته باشد؟
- آیا بروشور یا مطالب چاپ شدۀ دیگری وجود دارد که بتوانم داشته باشم؟ چه وب سایت هایی را پیشنهاد می کنید؟
علاوه بر این سوالات، در پرسیدن هر سوال دیگری که برایتان پیش آمده است تردید نکنید.
از پزشک چه انتظاری می رود
پزشک سوالاتی می پرسد، مانند:
- اولین بار چه زمانی کودک علائم را تجربه کرد؟
- آیا علائم کودک زیاد و کم شده یا مداوم بوده است؟
- شدت علائم کودک چقدر است؟
- چه چیزی باعث بهبود علائم کودک می شود؟
- چه چیزی علائم کودک را بدتر می کند؟
پزشک بر اساس پاسخ های فرد و علائم و نیازهای فرزندتان سوالات بیشتری می پرسد. آماده سازی و پیش بینی سوالات به شما کمک می کند از زمان ملاقات خود با پزشک بهترین استفاده را ببرید.




دیدگاه خود را به اشتراک بگذارید.